Сахарный диабет
Содержание страницы
1. Определение
Сахарный диабет (СД) — это группа метаболических заболеваний, характеризующихся гипергликемией, которая является результатом дефектов секреции инсулина, действия инсулина или обоих этих факторов.
2. Эпидемиология
В промышленно развитых странах СД страдают примерно 1,5-2% всего населения. Частота диабета зависит от возраста, так распространенность среди людей старше 60 лет колеблется от 5до 10%. В настоящее время 147 млн (2%) жителей планеты страдает СД 2 типа (СД2) и по прогнозам Международного института сахарного диабета к 2010 г. их число может превысить более 200 млн, или 3%. По данным И.И.Дедова, в России 8 млн человек, или 5% всего населения, страдает СД, из них 90% – СД2.
В 60% случаев причиной смерти больных СД2 являются кардиоваскулярные и в 10% цереброваскулярные расстройства. Артериальной гипертонией страдают до 80% больных СД, и у них значительно увеличен риск преждевременной смерти. Распространенность ИБС в 2–4 раза, риск развития острого инфаркта миокарда в 6–10 раз и мозговых инсультов в 4–7 раз выше у больных СД типа 2, чем без него. В связи с высоким риском развития сердечно-сосудистых осложнений, приводящих к ранней инвалидизации и преждевременной смертности, СД2 в недалеком будущем может стать главной проблемой здравоохранения во всех странах мира.
3. Диагностика
- Ключевым критерием диагностики СД является уровень глюкозы плазмы крови натощак у детей и небеременных.
- Использование гликозилированного гемоглобина для диагностики СД не рекомендуется в настоящее время.
Диагностические критерии (АDА, 2007)
Любой из критериев:
- Симптомы диабета (полиурия, полидипсия, необъяснимая потеря веса) и случайная гликемия в плазме крови ≥11.1 ммоль /л.
- Глюкоза плазмы крови натощак ≥7.0 ммоль /л. (≥8 часов)
- Уровень глюкозы плазмы крови ≥11.1 ммоль /л через 2 ч после нагрузки глюкозой.
Нарушенная гликемия натощак и нарушенная толерантность к глюкозе названы предиабетом. Обе категории являются факторами риска для СД и сердечно-сосудистых заболеваний. При отсутствии достоверной гипергликемии, эти критерии следует подтвердить повторным тестированием на другой день. ОГТТ не рекомендуется для рутинного использования, но может быть применен при нарушенной гликемии натощак или если диабет все еще подозревается, несмотря на нормальную глюкозу плазмы натощак.
Таблица 1. Критерии предиабета (АDА, 2007).
| Нарушенная гликемия натощак = уровень глюкозы плазмы натощак 5.6 – 6.9 ммоль/л. |
| Нарушенная толерантность к глюкозе = уровень глюкозы плазмы крови через 2 ч после приема пищи 7.8 – 11.0 ммоль/л |
Таблица 2. Скрининг в группах риска для активного выявления СД (АDА, 2007).
| 1. Тест на диабет проводить у всех в возрасте 45 лет и старше, особенно у лиц с индексом массы тела (ИМТ) ≥25 кг/м2 и если норма, исследования проводить через 3 года. |
2. Исследования в молодом возрасте проводить чаще у лиц с ИМТ≥ 25 кг/м2 и имеющих дополнительные факторы риска:
|
Таблица 3. Скрининг групп риска для активного выявления СД2 и предиабета.
| Группа риска | Частота обследования | Используемые тесты |
| Лица старше 45 лет | Не реже 1 раз в 3 года |
|
| Сочетание 3-х и более факторов риска | Не реже 1 раз в 3 года | |
| Лица с предиабетом, особенно с избыточным весом | 1 раз в 1-2 года |
Исследование гликемии для диагностики СД не проводится:
- на фоне острого заболевания, травмы или хирургического вмешательства;
- на фоне кратковременного приема препаратов, повышающих уровень гликемии (глюкокортикоиды, тиреоидные гормоны, тиазиды, (бета-адреноблокаторы и др.);
- у больных с циррозом печени.
Оральный глюкозотолерантный тест (ГТТ) более чувствительный и специфичный тест, чем определение глюкозы плазмы крови натощак для диагностики СД. Тест проводится в случаях сомнительных значений гликемии для уточнения диагноза. При этом гликемия определяется до и через 2 ч после пероральной нагрузки глюкозой. Нагрузка глюкозой для взрослых — 75 г глюкозы, растворенной в 300 мл воды; выпить в течение 3 — 5 мин.
Гипергликемия, которая недостаточна для диагностических критериев СД определяется как нарушенная гликемия натощак (НГН) или нарушенная толерантность к глюкозе (НТГ).
Гликемия натощак означает уровень глюкозы крови утром перед завтраком после предварительного голодания >8 ч.
Постпрандиальная гликемия — это уровень глюкозы крови через 2 ч после приема пищи.
Диагноз СД должен быть подтвержден повторным определением гликемии в другие дни.
4. Патофизиология
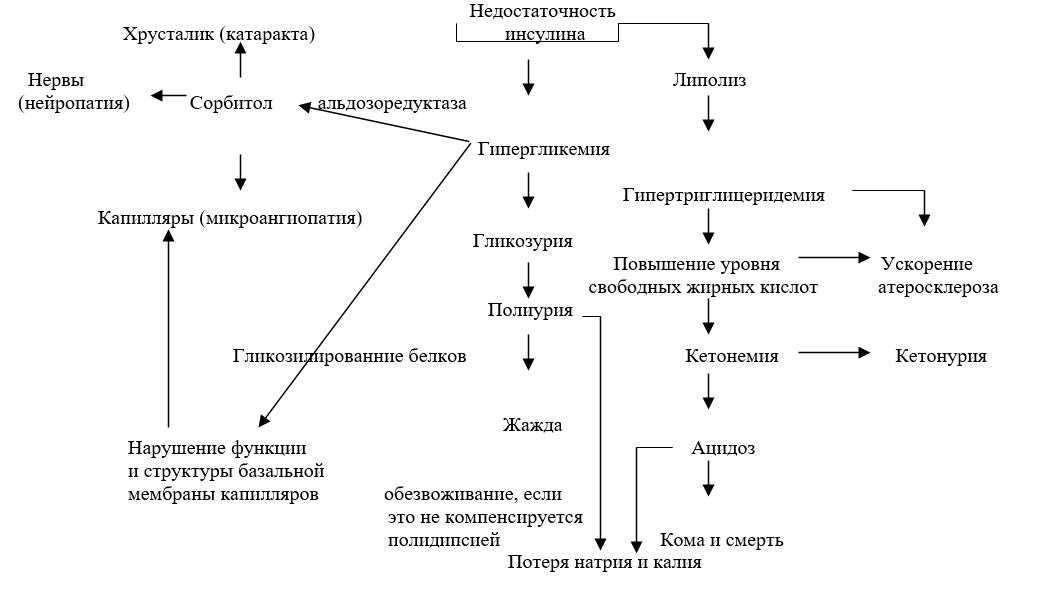
Рисунок 1. Патогенез СД (Ф. Лейкок., Г.Вайс, 2000).
Относительная или абсолютная недостаточность инсулина приводит к возникновению гипергликемии. Последствия недостаточности инсулина показаны на рисунке 1, который иллюстрирует механизм развития главных симптомов СД. Происходит активация дополнительных инсулиннезависимых путей обмена веществ, активность которых при не леченной или плохо контролируемой гипергликемии возрастает. Это определяет развитие поздних сосудистых и неврологических осложнений СД, которые и служат главными факторами, обуславливающими заболеваемость и смертность при данном заболевании.
В генезе СД2 типа важную роль играет инсулинрезистентность различных тканей. Сочетание инсулинрезистентности, гиперлипидемии, гипертензии и ожирения называют метаболическим синдромом. Совокупность всех этих состояний обуславливает высокую распространенность атеросклеротического поражения крупных сосудов и его последствий (ИБС, острый инфаркт миокарда, инсульт, гангрена нижних конечностей и пр.).
5. Клиника
Для декомпенсированного СД всех типов характерны симптомы, связанные с гипергликемией: жажда, полиурия, кожный зуд, склонность к инфекционным процессам. Перечисленные симптомы при СД2 выражены умеренно, развивается значительно мягче, чем при СД1, а нередко вообще отсутствуют и диагноз часто устанавливается случайно при исследовании гликемии. Для этой группы больных не характерна общая слабость, пациенты сохраняют трудоспособность, у них нормальный или повышенный аппетит. В большинстве случаев пациенты имеют повышенную массу тела или ожирение, заболевание манифестирует после 40 лет, имеет семейный анамнез по СД.
Признаки заболевания СД1 развиваются остро, анамнез заболевания в большинстве случаев составляет несколько месяцев. Характерны жалобы на похудание, нередко значительное, выраженную слабость, снижение работоспособности, сонливость. Появляется запах ацетона (или фруктового запаха) изо рта тошнота, рвота, нередко боли в животе, признаки обезвоживания и возможно развитие коматозного состояния — кетоацидотическая кома. Данные признаки связаны с абсолютным дефицитом инсулина в организме.
6. Классификация
Таблица 4. Классификация сахарного диабета (Национальные стандарты, 2002; АDА, 2007).
| СД 1 типа | результат деструкция β-клеток поджелудочной железы, обычно приводящая к абсолютной инсулиновой недостаточности). |
| СД 2 типа | прогрессирующий дефект секреции инсулина на фоне инсулинорезистентности |
| Другие типы сахарного диабета | Генетические дефекты функции бета-клеток
Генетические дефекты в действии инсулина Болезни экзокринной части поджелудочной железы Диабет, индуцированный лекарствами или химикалиями (лечение СПИДа или после трансплантации органов) Диабет, индуцированный инфекциями |
| Гестационный сахарный диабет | Возникает во время беременности. |
Большая часть пациентов имеют поздние осложнения СД уже на момент манифестации заболевания и установления диагноза.
Острые осложнения
Для СД1 специфична кетоацидотическая кома. При СД2 может развиться преходящий кетоз, но кетоацидотическая кома в силу всегда имеющейся собственной продукции инсулина практически не развивается. Гиперосмолярная кома- редкое осложнение СД2. Гипогликемия и гипогликемическая кома могут осложнять сахаронижающую терапию обоих типов СД. Более подробно острые осложнения рассмотрены в учебном пособии по неотложным состояниям.
Поздние осложнения
- Диабетические микроангиопатии
- Диабетическая ретинопатия
- Диабетическая нефропатия
- Диабетические макроангиопатии
- Ишемическая болезнь сердца
- Сердечная недостаточность
- Цереброваскулярные заболевания
- Периферические ангиопатии
- Диабетическая нейропатия
- Синдром диабетической стопы
Степень тяжести (Национальные стандарты, 2002)
- Сахарный диабет легкого течения
- Нет микро — и макрососудистых осложнений диабета
- Сахарный диабет средней степени тяжести
- Диабетическая ретинопатия, непролиферативная стадия (ДР1)
- Диабетическая нефропатия ( микроальбуминурия)
- Диабетическая полинейропатия
- Сахарный диабет тяжелого течения
- Диабетическая ретинопатия, препролиферативная или пролиферативная стадия (ДР2-3)
- Диабетическая нефропатия, ХБП
- Вегетативная полинейропатия
- Макроангиопатии:
- постинфарктный кардиосклероз;
- сердечная недостаточность;
- состояние после инсульта или преходящего нарушения мозгового кровообращения;
- окклюзионное поражение нижних конечностей
Критерии компенсации диабета 1- 2 типа (Алгоритмы специализированной медицинской помощи больным сахарным диабетом, 2006).
| ПОКАЗАТЕЛЬ | Компенсация | Субкомпенсация | Декомпенсация | |
| HbА1с, % | < 7,0 | 7,1 — 7,5 | >7,5 | |
| Самоконтроль глюкозы в капиллярной крови, ммоль/л |
Гликемия натощак | 5,0 — 6,0 | 6,1 — 6,5 | >6,5 |
| Постпрандиальная гликемия (2 ч после еды) | 7,5 — 8,0 | 8,1 — 9,0 | >9,0 | |
| Гликемия перед сном | 6,0 — 7,0 | 7,1 — 7,5 | >7,5 | |
Формулировка диагноза
Ds: Сахарный диабет 2 типа, тяжелое течение, декомпенсация.
Осложнения: Диабетическая нефропатия, ХБП III cтадия.
Сопутствующие заболевания: ИБС стабильная стенокардия, III ФК. Дислипидемия IIa типа. Гипертоническая болезнь III стадия, риск 4. ХСН IIа стадия , III ФК.
7. Лечение
- Диетотерапия
- Физические нагрузки
- Пероральные сахароснижающие препараты (ПСП)
- Инсулинотерапия.
Таблица 5. Цели лечения СД (АDА, 2007)
| Гликемический контроль (самоконтроль глюкозы в капиллярной крови):
НbA1c % < 7 % Гликемия натощак 5 — 7.2 ммоль/л Постпрандиальная гликемия <10.0 ммоль/л |
Достижение гликемических целей:
постпрандиальная гликемия может быть целевой |
| АД < 130/80 ммHg |
| Липиды:
холестерин ЛПНП <2.6 ммоль/л холестерин ЛНВП >1.0 ммоль/л Триглицериды < 1.7 ммоль/л |
Диета
- ограничиваются продукты, содержащие легкоусвояемые углеводы (сахар, мед, сладкие кондитерские изделия, варенья, сладкие напитки);
- суточная калорийность должна покрываться за счёт:
- углеводов на 55 — 60%
- белков на 15 — 20%
- жиров на 20 — 25%
- ограничение насыщенных жирных кислот — до 10%, замена насыщенных жиров моно- и полиненасыщенными (соотношение 1: 1: 1);
- необходимо документировать следующие продукты (считать хлебные единицы ): зерновые, жидкие молочные продукты, некоторые сорта овощей (картофель, кукуруза), фрукты.
Физические нагрузки
Режим физических нагрузок должен быть сугубо индивидуальным, т.к.:
- физические упражнения повышают чувствительность к инсулину и снижают уровень гликемии, что может приводить к развитию гипогликемии;
- риск гипогликемии повышается во время физической нагрузки и в течение 12 — 40 ч после периода длительных и тяжелых физических нагрузок.
- При легких и умеренных физических нагрузках продолжительностью не более 1 ч требуется дополнительный прием углеводов до и после занятий спортом (15 г легко усваиваемых углеводов на каждые 40 мин занятий спортом).
- При умеренных физических нагрузках, продолжительностью более 1 ч и интенсивном спорте, необходимо снижение на 20 — 50% дозы инсулина, действующего во время и в по следующие 6 — 12 ч после физической нагрузки.
- Уровень глюкозы в крови нужно измерять до, во время и после физической нагрузки.
Инсулинотерапия при СД1
Для лечения СД1 и профилактики сосудистых осложнений препаратами выбора являются генноинженерные инсулины человека.
Ориентировочное распределение дозы инсулина:
- перед завтраком и обедом — 2/3 суточной дозы;
- перед ужином и сном — 1/3 суточной дозы.
Коррекция дозы инсулина должна осуществляться ежедневно на основании данных самоконтроля гликемии в течение суток.
Таблица 6. Инсулины (Алгоритмы специализированной медицинской помощи больным сахарным диабетом, 2006).
| Типы | Препараты | Начало действия | Пик действия — через, ч | Длительность действия, часы |
| Ультракороткого действия | Хумалог (ЛизПро), Новорамид (аспарт) | Через 15 мин | 0,5-2 | 3-4 |
| Короткого действия | Актрапид НМ, Хумулин R, Инсуман рапид | Через 30 мин | 1-3 | 6-8 |
| Средней продолжительности действия | Протафан | Через 1,5 ч | 4-12 | 24 |
| Хумулин Н | Через 1 ч | 4-8 | 18-20 | |
| Инсуман базал | Через 1 ч | 3-4 | 11-20 | |
| Длительного действия | Лантус | Через 1 ч | Нет | 24-29 |
| Детемир | Через 2 ч | 10-14 | 16-24 |
Таблица 7. Режимы инсулинотерапии (Алгоритмы специализированной медицинской помощи больным сахарным диабетом, 2006).
| Перед завтраком | Перед обедом | Перед ужином | Перед сном |
| КИ (А) + ПИ | КИ(А) | КИ(А) | ПИ |
| КИ(А) | КИ(А) | КИ(А) | ПИ |
| КИ (А) + ПИ | КИ(А) | КИ (А) + ПИ | – |
| КИ (А) + ДИ | КИ (А) | КИ(А) | – |
| КИ (А) | КИ (А) | КИ(А) | ДИ |
Примечание. КИ — инсулин короткого действия; ПИ — инсулин средней продолжительности действия; А — аналоги инсулина (ультракороткого действия); ДИ – инсулин длительного действия.
Таблица 8. Суточная потребность в инсулине (Алгоритмы специализированной медицинской помощи больным сахарным диабетом, 2006).
| Дебют диабета | «Медовый месяц» | Длительный диабет | Декомпенсация (кетоацидоз) | Препубертат | Пубертат | |
| Суточная потребность в инсулине, ед/кг массы тела | 0,5-0,6 | <0,4 | 0,7-0,8 | 1,0-1,5 | 0,6-1,0 | 1,0-2,0 |
Таблица 9. Мониторинг больных СД1 без осложнений. (Алгоритмы специализированной медицинской помощи больным сахарным диабетом, 2006).
| Показатель | Частота обследования |
| Самоконтроль гликемии (3 — 4 р/день) | В дебюте и при декомпенсации — ежедневно! |
| Гликированный гемоглобин НвA1с | 1 раз в 3 мес |
| Биохимический анализ крови (белок, холестерин, триглицериды, билирубин, ACT, АЛТ, мочевина, креатинин, К, Na, Са) | 1 раз в год |
| Общий анализ крови | 1 раз в год |
| Общий анализ мочи | 1 раз в год |
| Микроальбуминурия | 1 раз в год после 5 лет от начала заболевания |
| Контроль АД | При каждом посещении врача |
| ЭКГ | 1 раз в год |
| Осмотр ног | При каждом посещении врача |
| Осмотр офтальмолога (прямая офтальмоскопия с широким зрачком) | 1 раз в год после 5 лет от начала заболевания, по показаниям — чаще |
| Консультация невропатолога | По показаниям |
При появлении признаков хронических осложнений сахарного диабета, присоединении сопутствующих заболеваний, появлении дополнительных факторов риска вопрос о частоте обследований решается индивидуально.
Лечение СД2
Таблица 10. Пероральные сахароснижающие препараты.
| Группа препаратов | Механизм действия |
| сульфонилмочевины:
глибенкламид (манинил), |
Стимуляция секреции инсулина |
| Меглитиниды:
репаглинид натеглинид |
Стимуляция секреции инсулина |
| Бигуаниды
метформин (сиофор) |
Снижение продукции глюкозы печенью Снижение инсулинорезистентности тканей |
| Тиазолидиндионы:
пиоглитазон, росглитазон |
Снижение инсулинорезистентности мышечной и жировой ткани
Снижение продукции глюкозы печенью |
| Ингибиторы а-глюкозидазы
акарбоза |
Снижение всасывания глюкозы в кишечнике |
| Комбинированные
метформин+ глибенкламид (глибомет) |
Стимуляция секреции инсулина Снижение продукции глюкозы печенью Снижение инсулинорезистентности тканей |
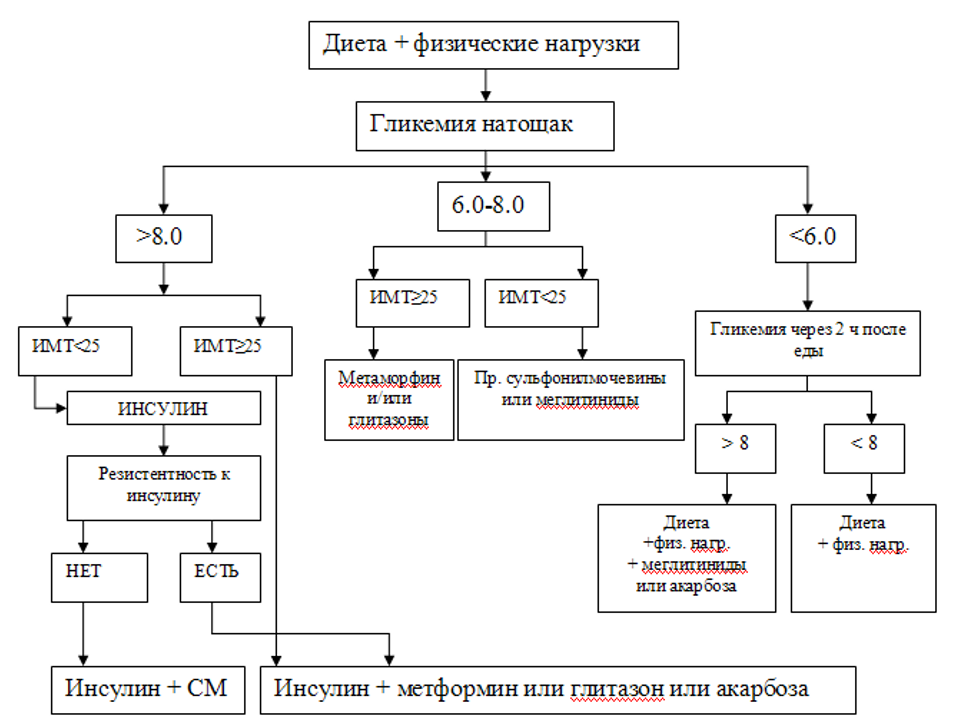
Рисунок 2. Тактика лечения сахарного диабета 2 типа (Национальные стандарты, 2002; Алгоритмы специализированной медицинской помощи больным сахарным диабетом, 2006).
Таблица 11. Дозы пероральных сахароснижающих препаратов.
| Препарат | Суточная доза, мг | Кратность приема, раз/день | Длительность действия, ч |
| СУЛЬФОНИЛМОЧЕВИНА | |||
| Глибенкламид (манинил 5 мг) | 2,5-20 | 1-2 | 16-24 |
| Глибенкламид микронизированный (манинил 1.75, 3.5 мг) |
1,75-14 | 1-2 | 16-24 |
| Гликлазид MB | 30-120 | 1 | 24 |
| Гликвидон | 30-120 | 1-3 | 8-12 |
| Глимепирид | 1–8 | 1 | 24 |
| Глипизид | 2.5–30 | 1–2 | 16–24 |
| МЕГЛИТИНИДЫ | |||
| Репаглинид | 0,5-16 | 3-4 | 3-4 |
| Натеглинид | 120-480 | 3-4 | 3-4 |
| БИГУАНИДЫ | |||
| Метформин | 500-3000 | 3 | 8-12 |
| ГЛИТАЗОНЫ (ТИАЗОЛИДИНДИОНЫ) | |||
| Пиоглитазон | 15-45 | 1 | 16-24 |
| Росиглитазон | 2-8 | 1-2 | 12-24 |
| ИНГИБИТОРЫ а-ГЛИКОЗИДАЗЫ | |||
| Акарбоза | 150-300 | 3 | 6-8 |
Рекомендуемые комбинации препаратов:
- сульфонилмочевина + бигуаниды или тиазолидиндионы или акарбоза;
- меглитиниды + бигуаниды или тиазолидиндионы;
- бигуаниды + тиазолидиндионы.
Нежелательные комбинации препаратов:
- комбинация различных препаратов сульфонилмочевины;
- сульфонилмочевина + меглитиниды.
Инсулинотерапия при СД2
Показания:
- Неэффективность диеты и максимальной дозы ПСП:
- НвА1с >7.5%;
- Гликемия натощак >8 ммоль/л при ИМТ <25 кг/м2
- Кетоацидоз.
- Оперативные вмешательство (возможна временная инсулинотерапия).
Возможны два варианта перехода к инсулинотерапии:
1 — добавление инсулина к ПСП, 2 — моноинсулинотерапия с отменой ПСП.
Таблица 12. Комбинация инсулина и пероральных сахароснижающих препаратов (ориентировочные дозы). (Алгоритмы специализированной медицинской помощи больным сахарным диабетом, 2006).
| Этап | Вид инсулина | Стартовая доза, ед. | Время введения | Коррекция дозы |
| 1 | Инсулин средней продолжительности действия | 8-12 | Перед сном | Коррекция дозы инсулина ( +2 +4 ед) через каждые 2 — 3 дня до достижения цели — гликемия |
| 2 | Инсулин средней продолжительности действия | 8-12 | Перед завтраком и перед сном | |
| 3 | Отмена ПСП и назначение смешанных инсулинов (30/70) | 12 | Перед завтраком и ужином |
В случае не достижения цели переход от 1 этапа к последующим!
Таблица 13. Монотерапия инсулином на фоне отмены пероральных препаратов
(ориентировочные дозы). (Алгоритмы специализированной медицинской помощи больным сахарным диабетом, 2006).
| Этап | Вид инсулина | Стартовая доза, ед. | Время введения | Коррекция дозы |
| 1 | Смешанный инсулин 30/70 | 12 | Перед завтраком | Коррекция дозы инсулина ( +2 +4 ед) через каждые 2 — 3 дня до достижения целевой гликемии |
| 8 | Перед ужином | |||
| 2 | Инсулин средней продолжительности действия | 8 | Перед завтраком и перед сном | |
| Инсулин короткого действия | 6 | Перед основными приемами пищи |
Таблица 14. Мониторинг больных СД2 без осложнений. (Алгоритмы специализированной медицинской помощи больным сахарным диабетом, 2006).
| ПОКАЗАТЕЛЬ | ЧАСТОТА ОБСЛЕДОВАНИЯ |
| Самоконтроль гликемии | В дебюте заболевания и при декомпенсации — ежедневно! |
| Гликированный гемоглобин НbА1с | 1 раз в 3 -4мес |
| Биохимический анализ крови (общий белок, холестерин, триглицериды, билирубин, ACT, АЛТ, мочевина, креатинин, К, Na, Ca) | 1 раз в год (при отсутствии изменений) |
| Общий анализ крови | 1 раз в год |
| Общий анализ мочи | 1 раз в год |
| Микроальбуминурия | 2 раза в год с момента диагностики диабета |
| Контроль АД | При каждом посещении врача |
| ЭКГ | 1 раз в год |
| ЭКГ с нагрузочными тестами
при наличии >2 факторов риска |
1 раз в год |
| Консультация кардиолога | 1 раз в год |
| Осмотр ног | При каждом посещении врача |
| Консультация офтальмолога (прямая офтальмоскопия с широким зрачком) | 1 раз в год с момента диагностики диабета, по показаниям — чаще |
| Консультация невропатолога | 1 раз в год с момента диагностики диабета |
| R грудной клетки | 1 раз в год. |
8. Осложнения
Диабетическая ретинопатия
Классификация диабетической ретинопатии (ДР)
- Непролиферативная
- Микроаневризмы, геморрагии, твердые экссудаты
- Макулопатия (экссудативная, ишемическая, отечная)
- Препролиферативная
- Мягкие экссудативные очаги, неравномерный калибр сосудов, интраретинальные микрососудистые аномалии
- Пролиферативная
- Неоваскуляризация области диска зрительного нерва и на периферии сетчатки, кровоизлияния в стекловидное тело, преретинальные кровоизлияния
Осложнения пролиферативной стадии: тракционная отслойка сетчатки; рубеоз радужки; вторичная глаукома.
Диагностика ДР
- Определение остроты зрения
- Измерение внутриглазного давления
- Прямая или обратная офтальмоскопия при расширенном зрачке
- Биомикроскопия хрусталика и стекловидного тела с помощью щелевой лампы
Диабетическая нефропатия
Диабетическая нефропатия — это специфическое поражение сосудов почек при сахарном диабете, сопровождающееся формированием узелкового или диффузного гломерулосклероза, терминальная стадия которого характеризуются развитием хронической болезни почек (ХБП). Показатель CКФ 90 мл/мин принят как нижняя граница нормы. Скорость клубочковой фильтрации можно рассчитать по формулам Cockroft-Gault или MDRD.
Таблица 15. Классификация хронической болезни почек (NKF, 2001).
| Стадия | Характеристика | СКВ (мл/мин/1,73м2) |
Рекомендуемые мероприятия |
| I | Наличие факторов риска, поражение почек с нормальной или повышенной СКФ | ≥90 | Наблюдение, меры по снижению риска развития патологии почек.
Диагностика и лечение основного заболевания для замедления темпов прогрессирования и снижения риска сердечно-сосудистых осложнений. |
| II | Повреждение почек с умеренным снижением СКФ | 60-89 | Оценка скорости прогрессирования |
| III | Средняя степень снижения СКФ | 30-59 | Выявление и лечение осложнений |
| IV | Выраженная степень снижения СКФ | 15-29 | Подготовка к почечной заместительной терапии |
| V | Почечная недостаточность | < 15 или перевод на диализ | Почечная заместительная терапия (при наличии осложнений) |
Лечение ХБП
1. Предупреждение прогрессирования: ингибиторы АПФ, блокаторы рецепторов ангиотензина 2.
2. Поддержание АД на уровне <130/80 мм рт. ст., а при протеинурии >1 г/л на уровне <120/75 мм рт. ст.
3. Коррекция дислипидемии.
4. Диета с умеренным ограничением животного белка (0.6-0.8 г/кг)
5. Лечение почечной анемии, гиперкалиемии, гиперпаратиреоза.
6. При ХБП 5 стадии:
- Гемодиализ
- Перитонеальный диализ
- Трансплантация почки
Препаратом выбора для лечения СД при почечной недостаточности является инсулин.
Возможность лечения ПСП изучена недостаточно. Препараты сульфонилмочевины при нарушении функции почек чаще вызывают гипогликемические состояния, поскольку нарушено выведение веществ. При сахарном диабете 2 типа и нетяжелой почечной недостаточности (креатинин <200 мкмоль/л, СКФ >60 мл/мин) рекомендуют предпочесть гликвидон и гликлазид. При более тяжелой почечной недостаточности нужно перевести больного на инсулин.
Метформин при нарушении функции почек противопоказан, меглитиниды могут быть неэффективны, а ингибиторы альфа–гликозидазы и глитазоны, по–видимому, не имеют существенных ограничений.
Показания к проведению диализа
- СКФ <15 мл/мин;
- Креатинин сыворотки крови > 600 мкмоль/л.
- Калий сыворотки >6,5мэкв/л
- Тяжелая гипергидратация с риском развития отека легких
Ишемическая болезнь сердца
Клинические особенности ИБС
- одинаковая частота развития ИБС у мужчин и у женщин;
- высокая частота безболевых («немых») форм ИБС и инфаркта миокарда;
- высокий риск «внезапной смерти»;
- высокая частота развития постинфарктных осложнений: кардиогенного шока, застойной сердечной недостаточности, нарушений сердечного ритма.
- часто развивается хроническая сердечная недостаточность.
Препараты сульфанилмочевины и ИБС
- Производные сульфонилмочевины могу широко использоваться в лечении СД 2 типа, не вызывая серьезных осложнений со стороны сердечно-сосудистой системы.
- Ингибиторы АПФ у больных с сердечной недостаточностью могут повышать риск развития гипогликемических состояний, что может потребовать коррекцию дозы сахароснижающих препаратов.
- Тиазолидиндионы (глитазоны) противопоказаны больным с недостаточностью кровообращения III-IV класса по NYHA.
Цереброваскулярные заболевания
У пациентов с диабетом нередко развивается нарушение кровоснабжения головного мозга вследствие повреждения сосудов головного мозга (бассейна сонных и вертебральных артерий) и другие заболевания головного мозга. Диагностика проводится невропатологом
Классификация
- Инсульт:
- ишемический;
- геморрагический: кровоизлияние в мозг, субарахноидальное кровоизлияние.
- Транзиторные ишемические атаки.
- Хроническая ишемия мозга, гипертоническая энцефалопатия (дисциркуляторная энцефалопатия в РФ)
- Сосудистая деменция.
Диабетическая макроангиопатия нижних конечностей (ДМНК) – хроническое облитерирующее заболевание артерий нижних конечностей, возникшее вследствие сахарного диабета. Морфологически идентична облитерирующему атеросклерозу периферических артерий у лиц с нормальным углеводным обменом.
Классификация
конечностей по локализации окклюзии
- Тазовый — аорта, подвздошные артерии
- Бедренный — бедренные и подколенные артерии
- Периферический — артерии голени и стопы
Таблица 16. Клинические стадии ДМНК (по Фонтейну-Покровскому).
| Стадия | Характиристика стадии |
| I — бессимптомная | боли отсутствуют |
| II — боли при нагрузке | перемежающаяся хромота (степень определяется дистанцией в метрах, которую больной может пройти без болей) |
| III — боли в покое | боль постоянная |
| IV — трофические нарушения | некрозы, гангрена |
При сочетании ДМНК и дистальной полинейропатии болевой синдром и перемежающаяся хромота могут отсутствовать. Трофические нарушения и некрозы могут возникать на любой из вышеперечисленных стадий, в связи с чем для определения степени тяжести ишемии необходима объективная оценка состояния кровотока.
Таблица 17. Диагностика ДМНК.
| метод | Характеристика |
| Пальпация периферических артерий | Отсутствие пульсации при стенозе >90% просвета сосуда |
| Аускультация периферических артерий | Систолический шум в проекции сосуда
при стенозе >75% просвета сосуда |
| Ультразвуковая допплерография (САД артерии стопы/САД в плечевой артерии) | лодыжечно-плечевой индекс < 0.8
критическая ишемия при индексе <0.5 |
| Ангиография сосудов нижних конечностей | В условиях хирургического стационара |
| Дуплексное и триплексное УЗ-сканирование артерий нижних конечностей | При наличии соответствующего технического оснащения |
Таблица 18. Лечение ДМНК.
| КОНСЕРВАТИВНОЕ |
|
| ХИРУРГИЧЕСКОЕ |
|
Диабетическая нейропатия
Классификация
- Поражение центральной нервной системы:
- энцефалопатия;
- миелопатия
- Поражение периферической нервной системы:
- диабетическая полинейропатия:
- сенсорная форма (симметричная, несимметричная),
- моторная форма (симметричная, несимметричная),
- сенсомоторная форма (симметричная, несимметричная);
- диабетическая мононейропатия (изолированное поражение проводящих путей черепных или спиномозговых нервов);
- автономная (вегетативная) неиропатия:
- кардиоваскулярная форма,
- гастроинтестинальная форма,
- урогенитальная форма,
- бессимптомная гипогликемия,
- другие.
- диабетическая полинейропатия:
Диагностика диабетической нейропатии
- Поражение центральной нервной системы диагностируется невропатологом с применением специальных методов обследования.
Лечение диабетической нейропатии
- Основное лечение составляет симптоматическая терапия болевого синдрома и судорог (нестероидные противовоспалительные препараты, антидепрессанты (амитриптилин 12.5–25 мг на ночь), анальгетики, карбамазепин 200–400 мг/сут).
- Метаболическая терапия (Национальные рекомендации, 2002)
- а-липоевая кислота (берлитион) – 600 мг на 200 мл 0,9% NaCl в/в кап. №10–15, затем а-липоевая кислота 300 мг утром и вечером per os перед едой – 2–3 мес;
- Жирорастворимые формы витаминов группы В – мильгамма 100-300 мкг 1-3 раза в сутки перорально.
Синдром диабетической стопы
Синдром диабетической стопы – патологическое состояние стопы при СД, характеризующееся поражением кожи и мягких тканей, костей и суставов и проявляющееся в виде трофических язв, кожно-суставных изменений и гнойно-некротических процессов.
Классификация
- Нейропатическая форма:
- Предъязвенные изменения и язвы стопы;
- диабетическая остеоартропатия — сустав Шарко.
- Нейро-ишемическая форма.
- Ишемическая форма.
Лечение ишемической формы
- Консервативная терапия:
- отказ от курения
- коррекция артериальной гипертонии
- лечение дислипидемии
- купирование явлений критической ишемии стопы: дезагреганты, антикоагулянты
- Реконструктивная операция на сосудах
- При наличии раневых дефектов — антибактериальная терапия
Литература
- Балаболкин М.И. Диабетология. М 2000.
- Дедов И.И., Шестаков М.В. Алгоритмы специализированной медицинской помощи больным сахарным диабетом. М 2006.
- Дедов И.И., Фадеев В.В. Введение в диабетологию. М 2000.
- Лейкок Д.Ф., Вайс Г. П. Основы эндокринологии. М 2000.
- Национальные стандарты оказания помощи больным сахарным диабетом. 2002.
- Guidelines on diabetes, pre-diabetes, and cardiovascular diseases: executive summary. European Society of Cardiology, European Association for the Study of Diabetes.
- Standards of Medical Care in Diabetes. American Diabetes Association. 2007.
