Организация работы медицинской сестры приемного отделения
Содержание страницы
Приемное отделение современного лечебного учреждения является важным подразделением, выполняющим лечебно-диагностическую роль. Обследование и лечение больного начинаются именно здесь. Работа медицинского персонала приемного отделения имеет свои особенности. И от того, насколько профессионально и организованно выполняются функциональные обязанности, зависит успех дальнейшего лечения больных, а в ряде экстренных случаев – и его жизнь.
Отделение располагается в зависимости от планировки больницы. Существуют два типа приемных отделений – централизованное и децентрализованное. Централизованное приемное отделение создается в случаях, когда все отделения больницы сосредоточены в одном здании. Децентрализованный тип приемного отделения — в каждом лечебном корпусе имеется отдельное приемное отделение.
Функции приемного отделения хирургической клиники:
- Прием и регистрация больных, обратившихся или доставленных для оказания помощи.
- Первичный осмотр пациентов и выполнение необходимых лабораторных и инструментальных методов диагностики.
- Оказание различных видов неотложной медицинской помощи (в том числе проведение реанимационных мероприятий).
- Сортировка больных и определение отделения для госпитализации.
- Проведение санитарно-гигиенической обработки больных.
- Оформление учетной медицинской документации.
- Транспортировка больных в лечебные отделения.
- Сообщение в правоохранительные органы о суицидальных случаях, дорожно-транспортных и криминальных травмах, а также о лицах, поступивших в безсознательном состоянии без документов.
- Информационно-справочная работа.
Требования к размещению и структуре приемного отделения
- Приемное отделение размещают на первом этаже корпуса вблизи от въезда на территорию лечебного учреждения.
- К отделению обустраивают удобные подъездные пути с твердым покрытием. Подъезд не должен располагаться под окнами палат.
- Вход должен быть широким, осуществляться через тамбур. Над входом располагают светящийся указатель.
- В непосредственной близости к отделению должны размещаться лифты для транспортировки пациентов в лечебные отделения.
- Поверхность стен помещений и кабинетов должна быть гладкой, без дефектов, покрытой влагопрочными материалами и устойчивой к обработке моющими и дезинфицирующими средствами.
- Покрытие пола должно быть устойчивым к механическому воздействию, плотно прилегать к основанию. Стыки стен и пола должны быть закругленными, герметичными.
- Конструкции и материалы подвесного потолка также должны быть герметичны, обеспечивать возможность уборки, очистки и дезинфекции.
Помещения приемного отделения разделяют на две группы: лечебно-диагностические и вспомогательные. В состав лечебно-диагностических входят: смотровой кабинет, санпропускник, диагностические палаты, процедурный кабинет, малая операционная (перевязочная), рентгенологический и эндоскопический кабинеты, кабинет ультразвуковой диагностики, лаборатория, кабинеты дежурной медицинской сестры, дежурного врача, заведующего приемным отделением.
К вспомогательным помещениям относятся: зал ожидания, ванная комната, туалет, помещения для хранения одежды госпитализированных больных.
Зал ожидания (вестибюль) — помещение, где больной и его родственники или сопровождающие лица ожидают приема. Здесь должны быть созданы условия для удобного доступа и комфортного пребывания людей (гардероб, достаточное количество стульев, кресел, каталок для транспортировки больных). Стены должны быть спокойных, ровных цветов. На специальных стендах размещают информацию о правилах внутреннего распорядка в больнице, где указывают часы, в которые можно посещать больных, номера телефонов для справок, списки госпитализированных больных и разрешенных продуктов питания, другую текущую информацию.

Рисунок 1 ‒ Зал ожидания приемного отделения
Смотровой кабинет предназначен для осмотра пациентов врачом, здесь же медицинская сестра проводит больным измерение температуры, артериального давления,
антропометрические исследования, осмотр зева и прочее. Кабинет оснащается кушеткой, покрытой клеенкой, письменным столом и стульями, умывальником для мытья рук. Для проведения обследований необходимо иметь в наличии ростомер, весы медицинские, термометры, шпатели, тонометр, фонендоскоп. Освещение должно быть естественным или осуществляться с помощью ламп дневного света.

Рисунок 2 ‒ Смотровой кабинет
Санпропускник необходим для проведения санитарной обработки больных, принятия их одежды и вещей на хранение, выдачи больничной одежды. Согласно санитарным нормативам, санпропускник должен иметь раздевалку, туалет, ванно- душевую комнату и комнату, где больные одеваются. Санпропускник оснащается кушетками, шкафами для чистого белья и емкостями для грязного белья. Отдельно хранят предметы для санитарной обработки: клеенки, мыло, мочалки, машинки для стрижки волос, бритвы, ножницы, а также средства и вещества для уборки и дезинфекции помещений санпропускника.
Диагностическая палата (бокс) используется для временного размещения больных в случаях, когда возникают трудности в установлении диагноза. На протяжении 24 часов больной находится под наблюдением, ему проводят необходимые лечебно-диагностические мероприятия, после чего уточняется диагноз и определяется последующая тактика обследования, лечения.

Рисунок 3 ‒ Диагностическая палата
Процедурный кабинет предназначен для введения лекарственных препаратов, выполнения лечебно- диагностических процедур. В отдельных случаях здесь оказывают неотложную помощь.
Кабинет оснащается: кушеткой, столом, стульями, умывальником, передвижным манипуляционным столиком, шкафом, в котором хранятся шприцы, системы для инфузий, противошоковые растворы, аналгетики, спазмолитики и другие лекарственные средства. Обязательно должны быть в наличии бикс со стерильным перевязочным материалом и стерильный пинцет для работы с ним, а также одноразовые желудочные зонды, мочевые катетеры и наконечники для клизм.
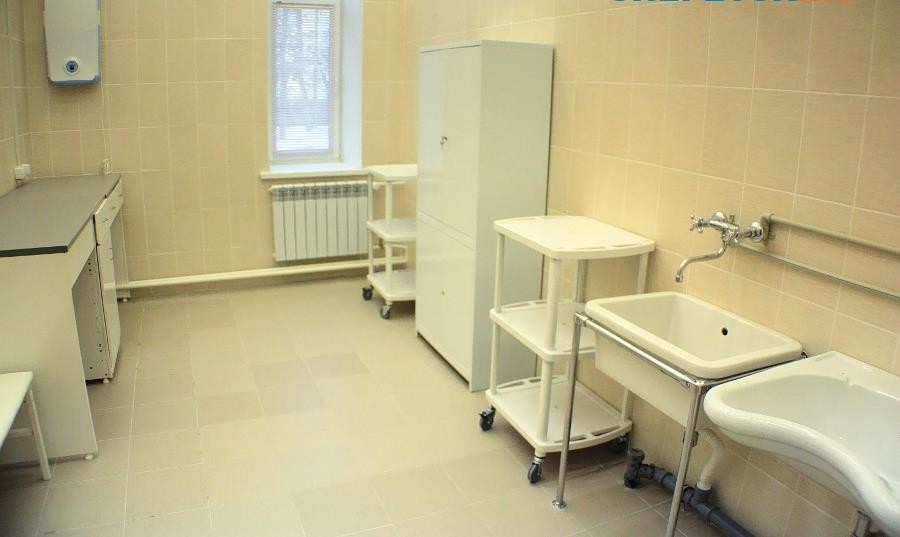
Рисунок 4 ‒ Процедурный кабинет
Малая операционная (перевязочная) необходима для выполнения небольших операций (ПХО раны, вскрытие небольших гнойников), перевязок, вправления вывихов, репозиции несложных переломов и их иммобилизации.
Кабинет дежурной медицинской сестры приемного отделения предназначен для регистрации поступающих больных и оформления документации. Оснащается письменным столом, стульями, журналами, бланками медицинских документов.
Обязанности медицинской сестры приемного отделения:
- прием и регистрация больных;
- осмотр больных на предмет инфекционных заболеваний (педикулез, чесотка и других);
- оказание медицинской помощи при неотложных состояниях;
- проведение назначенных врачом манипуляций;
- организация сбора анализов крови, мочи и их доставка в лабораторию;
- проведение санитарно-гигиенической обработки больных;
Рисунок 5 ‒ Операционная приемного отделения

Рисунок 6 ‒ Кабинет медицинской сестры приемного отделения
- дезинфекция предметов медицинского назначения;
- заполнение медицинской документации;
- осуществление всех видов транспортировки больных в лечебные отделения больницы.
Способы поступления больных:
- доставка машиной скорой медицинской помощи (при травмах, острых заболеваниях и обострении хронических заболеваний);
- по направлению семейного врача;
- по переводу или по направлению из других лечебных учреждений;
- больной может обратиться самостоятельно.
Различают два вида госпитализации: плановую и экстренную.
Экстренная госпитализация необходима для оказания неотложной помощи, когда существует угроза для жизни и здоровья больного. Показаниями могут быть острые состояния или обострения хронических заболеваний, травмы. Медицинская помощь таким пациентам должна оказываться немедленно.
Всем поступающим в хирургический стационар в ургентном порядке в приемном отделении выполняются: общий анализ крови и мочи, определение уровня сахара в крови, рентгенография органов грудной клетки, электрокардиограмма. Остальные исследования проводятся согласно конкретным показаниям. Для этого в приемном отделении имеются рентгенкабинет, кабинет ультразвуковой диагностики, эндоскопический кабинет, лаборатория.
Плановая госпитализация предусматривает оказание медицинских услуг в больнице, если состояние здоровья не угрожает жизни больного, но ему требуются обследование и лечение под наблюдением врача. Направление на плановую госпитализацию дает семейный врач или врач-хирург поликлиники.
Больные, госпитализированные в плановом порядке, обследуются у врача, направившего их на стационарное лечение.
В случае доставки пациента в тяжелом состоянии медицинская сестра приемного отделения (при необходимости) должна оказать больному первую медицинскую помощь, пригласить врача и квалифицированно выполнить все его назначения.
После осмотра пациента врач принимает решение о необходимости его госпитализации. В случае госпитализации медицинская сестра проводит регистрацию больного и оформляет медицинскую документацию.
Если больной доставлен в приемное отделение без сознания и не имеет документов, то медицинская сестра после его осмотра врачом и определения дальнейшего плана лечения и отделения госпитализации сообщает о нем в полицию. Необходимо описать приметы поступившего (пол, приблизительный возраст, рост, телосложение), указывают, во что был одет больной. В медицинской документации больной числится как «неизвестный» до выяснения его личности.
Основная медицинская документация приемного отделения:
- медицинская карта стационарного больного (история болезни) (ф. 003-у);
- журнал регистрации поступающих больных (ф. 001-в);
- журнал отказов от госпитализации;
- журнал регистрации амбулаторных больных (ф. 074-у);
- экстренное извещение об инфекционном заболевании в санитарно-эпидемиологическую станцию (ф. 058/о).
Медицинская карта стационарного больного (история болезни) (ф. 003-у). Медицинская сестра оформляет титульный лист истории болезни, заполняет паспортную часть (фамилия, имя, отчество больного, дата рождения, домашний адрес, место работы), записывает, кто направил, предварительный диагноз, отделение госпитализации, дату и время госпитализации. При наличии у пациента в анамнезе вирусного гепатита и признаков педикулеза на титульном листе делается пометка. Больной расписывается о том, что он ознакомлен с правилами распорядка в стационаре и обязуется их выполнять.
Журнал регистрации поступающих пациентов (ф. 001-в) предназначен для регистрации больных, поступающих в стационар. Сведения о всех госпитализированных медицинская сестра заносит в журнал, где указывает фамилию, имя, отчество, год рождения, дату поступления и название отделения, куда направлен больной.
Журнал отказов от госпитализации. В журнал записываются паспортные данные больного, его место проживания, место работы и должность, время и дата обращения, вид обращения, установленный диагноз. В отдельную графу вносятся сведения об оказанной помощи (медицинская помощь, направление в другое лечебное учреждение, отсутствие показаний к госпитализации) и причина отказа от госпитализации. В случае отказа больного от госпитализации он ставит свою подпись.
Журнал регистрации амбулаторных пациентов (ф. 074-у). В журнал вносятся основные сведения о больных, которым в приемном отделении была оказана амбулаторная помощь, указываются ее объем и рекомендации по дальнейшему лечению.
Экстренное извещение об инфекционном заболевании в санитарно-эпидемиологическую станцию (ф. 058/о). Все выявленные случаи инфекционных и паразитарных заболеваний передаются в органы санитарно-эпидемиологического надзора. Извещение необходимо подать не позже чем через два часа после выявления случая. Извещение заполняется в двух экземплярах.

Рисунок 7 ‒ Медицинская карта стационарного больного (история болезни) (ф. 003-у)
Санитарно-гигиеническая обработка больных
После установления диагноза больных направляют на санитарно-гигиеническую обработку. Исключение составляют пациенты в тяжелом состоянии, которых доставляют в реанимацию или палату интенсивной терапии без проведения санитарно-гигиенической обработки.
Санитарно-гигиеническая обработка проводится в санпропускнике приемного отделения. Больного раздевают, осматривают и готовят к санитарно-гигиенической обработке. Ценные вещи и деньги сдают старшей медицинской сестре для хранения в сейфе.
Если у больного выявлено инфекционное или паразитарное заболевание, его белье помещают в бак с дезинфицирующим раствором и направляют в дезкамеру для специальной обработки. На мешках с такой одеждой делают пометку.
Этапы санитарно-гигиенической обработки больных:
- осмотр кожных покровов и волос;
- мытье под душем или гигиеническая ванна;
- стрижка волос и ногтей, бритье (при необходимости).
Цель осмотра кожных покровов и волос ‒ выявление педикулеза, чесотки и других инфекционных заболеваний.
Педикулез (от лат. «pediculum» – вошь) – поражение кожных и волосяных покровов человека в результате паразитирования на теле вшей. Вши в течение своей жизни находятся на теле человека и питаются кровью. Развитие насекомого проходит в 3 стадии: яйцо-гнида, личинка и половозрелая вошь.
Яйцо (гнида) имеет продолговатую форму (1,0–1,5 мм), желтовато-белый цвет, приклеено к волосу.
Личинка серовато-коричневого цвета, передвигается с помощью 3 пар лапок с коготками, что позволяет им прочно держаться на волосах или ткани.
Половозрелые вши имеют серо-коричневую окраску, передвигаются с помощью 3 пар лапок, самки крупнее самцов.
Платяная вошь живет в белье человека, одежде, постельном белье, чулках, обуви. Для кровососания платяные вши выходят на кожу. Для откладывания яиц скапливаются в теплых местах-сборках, швах.
Головная вошь паразитирует на волосистой части головы, но может встречаться и на теле, одежде, белье. Самка откладывает яйца на волосах.
Лобковая вошь чаще живет на волосах лобка, крепко удерживаясь на коже, малоподвижная.
Распространяются вши, переползая с одного человека на другого при непосредственном контакте и использовании общих вещей — одежды, головных уборов, расчесок и др. Поэтому необходимо внимательно осматривать не только больного, но и его одежду и белье.
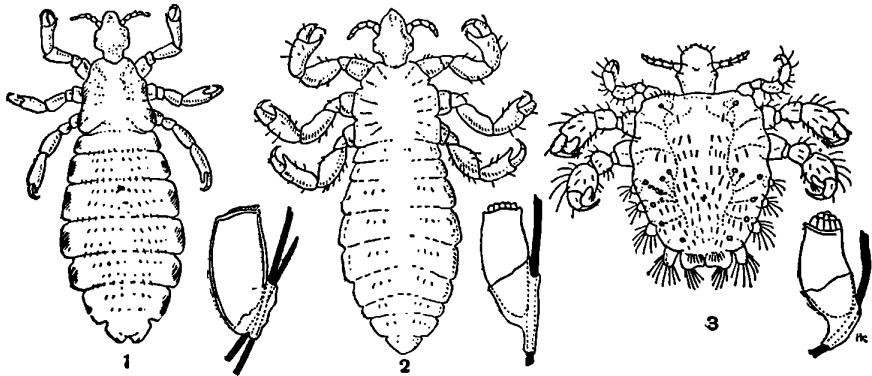
Рисунок 8 ‒ Виды вшей: 1- головная; 2 — платяная; 3 — лобковая
Признаки педикулеза:
- наличие гнид и половозрелых насекомых;
- зуд кожных покровов;
- следы расчесов и гнойные корки на коже.

а
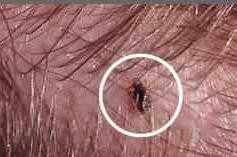
б
Рисунок 9 ‒ Признаки педикулеза: а – гниды; б — вошь
При выявлении педикулеза медицинская сестра проводит специальную санитарно-гигиеническую обработку больного, делает запись в журнале осмотра на педикулез и ставит на титульном листе медицинской карты стационарного больного специальную пометку, сообщает о выявленном случае в органы санитарно-эпидемиологического надзора. Все данные о проведенной обработке госпитализированного больного вносятся в историю болезни, для того чтобы палатная медицинская сестра через 5–7 дней провела повторную обработку.
Обработка больного при выявлении головных вшей
Этапы санитарно-гигиенической обработки:
- дезинсекция (уничтожение вшей);
- гигиеническая ванна (душ, обтирание);
- стрижка волос (при необходимости);
- переодевание больного в чистое белье.
В качестве дезинсектицидных растворов применяют: 20 % раствор эмульсии бензилбензоата, специальные растворы (Педилин, Локодин, Дезоцид), аэрозоли (Пара плюс), лосьоны (Ниттифор).
Порядок выполнения процедуры
- Медицинская сестра одевает защитную одежду.
- Табурет или кушетку застилают клеенкой и усаживают больного. Его плечи накрывают отдельной полиэтиленовой пеленкой.
- Обрабатывают волосы одним из противопедикулезных растворов, затем завязывают полиэтиленовой косынкой и сверху ‒ полотенцем, оставив на определенное время, зависящее от вида применяемого раствора (20–40 мин).
- Применение инсектицидных средств противопоказано беременным, кормящим грудью, детям до 5 лет, а также при наличии заболеваний кожи головы.
- Развязывают голову и промывают волосы теплой проточной водой, затем ‒ шампунем.
- Вытирают волосы полотенцем и потом обрабатывают подогретым 5 % раствором уксуса.
- На 30 минут завязывают голову косынкой с полотенцем, после чего ее промывают теплой проточной водой и осушивают полотенцем.
- Густой расческой тщательно вычесывают волосы пациента над белой бумагой, проводя внимательный осмотр волос в конце процедуры.
В случаях, когда волосы можно сбрить, производят их удаление машинкой или бритвой, затем обмывают теплым мыльным раствором, высушивают. Остриженные волосы собирают и сжигают в тазу.
Одежду пациента и защитную одежду медицинской сестры собирают в специальный непроницаемый мешок и отправляют в дезинфекционную камеру.
Санитарно-гигиеническая обработка больных при обнаружении лобковых вшей
- Тело пациента моют горячей водой с мылом.
- Пораженные волосы сбривают.
- Повторно обмывают тело больного горячей водой с мылом.
- Сбритые волосы сжигают в тазу.
- Одежду больного и защитную одежду медицинской сестры помещают в специальный мешок и отправляют в дезинфекционную камеру.
Чесотка (от лат. scabies) – паразитарное заболевание кожных покровов, вызванное чесоточным клещом.
Оплодотворенная самка клеща формирует в роговом слое кожи ход, в котором откладывает яйца. Через 2–4 дня вылупляются личинки, развивающиеся во взрослую особь. Клещ является заразным на всех стадиях развития, однако чаще заболевание передается с оплодотворенными взрослыми
самками. В дневное время клещи активности не проявляют. Самка начинает «рыть» ход вечером. Ночью она выходит на поверхность кожи для спаривания и перемещения на другие участки тела, что создает хорошие условия для заражения, которое возможно при прямом контакте с больным или через его предметы.
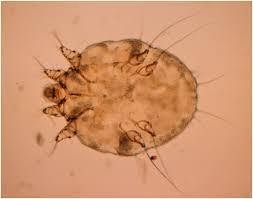
Рисунок 10 ‒ Чесоточный клещ
Основной симптом заболевания ‒ зуд (в основном вечером и ночью). Второй характерный симптом ‒ наявность чесоточных ходов. Они являют собой цепочку линейно расположенных мелких пузырьков и узелков розового цвета, кровянистых корочек и расчесов. Чесоточные ходы выявляются через несколько дней после заражения. Типичная локализация: кожа межпальцевых промежутков, запястий, подмышечных впадин, ягодиц, поясницы.
Обработка больных чесоткой
Независимо от выбранного препарата и методики его применения для успешного лечения чесотки должны соблюдаться следующие правила:
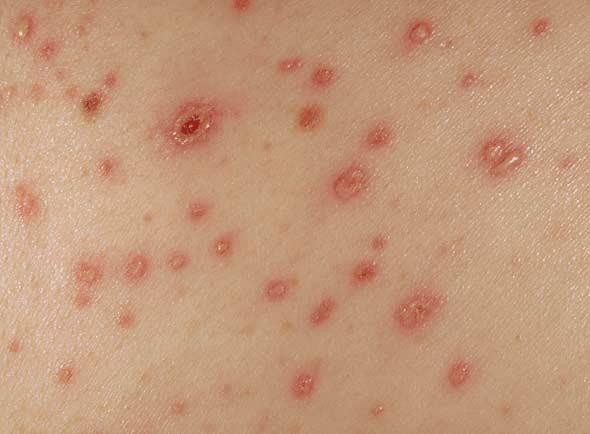
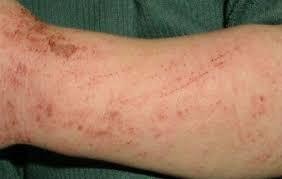
Рисунок 11 ‒ Вид кожи при поражении чесоткой
- противочесоточным средством необходимо обрабатывать всю поверхность тела (за исключением кожи головы), а не только пораженные участки;
- лечение проводить в вечернее время в связи с ночной активностью возбудителя;
- строго соблюдать назначенную методику лечения;
- мыться и проводить смену нательного и постельного белья до лечения и после его завершения.
Широкое распространение в последние годы получил раствор бензилбензоата, применяющийся в виде 20 % водно- мыльной суспензии. Препаратом обрабатывают весь кожный покров (кроме головы). Втирание проводят в определенной последовательности: начинают с втирания в кожу обеих кистей, затем ‒ в левую и правую верхние конечности, потом – в кожу туловища и, наконец, ‒ в кожу нижних конечностей. После каждой обработки больной меняет нательное и постельное белье. Грязное белье после стирки подвергают термообработке.
Модифицированный метод лечения бензилбензоатом заключается в однократном втирании 20 % водно-мыльной эмульсии препарата в 1-й и 4-й дни курса лечения. Смену нательного и постельного белья проводят дважды: после первого и второго втираний препарата. Больной не моется в течение следующих 3 дней. В кисти рук препарат втирается повторно после каждого мытья. Через 3 дня больной моется горячей водой и снова меняет белье.
Высокоэффективными и безопасными современными противочесоточными средствами являются аэрозоль спрегаль и крем (эмульсия) линдан.
При обработке спрегалем вечером больной опрыскивает всю кожу (кроме головы и лица) аэрозолем с расстояния 20‒30 см, тщательно обрабатывая все участка тела. Через 12 ч необходимо вымыться с мылом. Обычно достаточно однократного применения препарата. При большой длительности заболевания чесоткой кожные покровы обрабатывают один раз в сутки на протяжении двух дней.
Линдан является хлорорганическим инсектицидом, без цвета и запаха. Три дня подряд вечером втирают в кожу от шеи до кончиков пальцев стоп 1 % крем (эмульсию). Перед лечением и ежедневно через 12‒24 ч после обработки необходимо принимать теплый душ.
Гигиеническая обработка больного
В зависимости от характера заболевания и состояния больного гигиеническая обработка больного может быть полной (ванна, душ) или частичной (обтирание, обмывание).
Гигиеническая ванна
Перед проведением процедуры ванну следует вымыть горячей водой с мылом, затем продезинфицировать, после чего смыть дезинфицирующий раствор. Непосредственно перед приемом ванны ее наполняют водой. Вначале наливают холодную, затем – горячую. Это делают для избежания образования паров. Ванну заполняют на две трети. Температура воды должна быть в пределах 34‒36 °С.
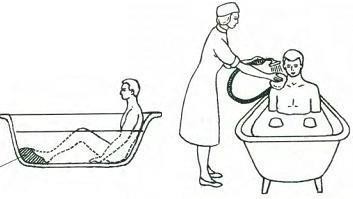
Рисунок 12 ‒ Гигиеническая ванна
В ножной конец ванны устанавливают для опоры ног деревянную подставку. Рядом с ванной ложат резиновый коврик. Температура воздуха в ванной комнате должна составлять не менее 25 °С.
Пациента раздевают, помогают сесть в ванну. Затем придают больному такое положение, чтобы вода доходила до верхней трети его груди. Если больной не может мыться самостоятельно, ему в этом должна помочь медицинская сестра, используя мыло и мочалку. Мытье проводят в следующей последовательности: голова – туловище – руки – паховая область – промежность – ноги. Особое внимание уделяют местам скопления пота. Закончив процедуру, пациенту помогают выйти из ванны, затем его вытирают сухим полотенцем и переодевают в чистую одежду. Во время приема ванны медицинская сестра следит за состоянием больного. Длительность принятия ванны составляет 15–30 минут.
В конце ванну вымывают щеткой с чистящим средством и обрабатывают дезинфицирующим раствором.
Противопоказаниями к принятию ванны являются: тяжелые сердечно-сосудистые заболевания, нарушение мозгового кровообращения, туберкулез легких в активной фазе, различные кожные заболевания, кровотечения. Кроме того, гигиеническую ванну запрещено принимать лицам с заболеваниями, требующими неотложного хирургического вмешательства.
В случае наличия противопоказаний для приема ванны больного сначала обтирают полотенцем, смоченным теплым мыльным водным раствором (при необходимости добавляют уксус или спирт), а затем ‒ полотенцем, смоченным чистой теплой водой, и вытирают насухо.
Гигиенический душ
Включают воду температурой 35–42 °С. Больному помогают раздеться и, поддерживая под локти, усаживают на табурет в душевой кабине. Если пациент не может мыться самостоятельно, его моет медицинская сестра, используя мыло и мочалку. Последовательность мытья: голова – туловище – верхние конечности – паховая область – промежность – нижние конечности. Закончив процедуру, помогают больному выйти из душевой, затем вытирают его полотенцем и одевают в чистую больничную одежду. Пол в душевой кабинке вымывают щеткой с чистящим средством, после чего обрабатывают дезинфицирующим раствором.
Стрижка волос
Кушетку или табуретку застилают клеенкой, усаживают на нее больного. Его плечи накрывают полиэтиленовой клеенкой. Волосы состригают машинкой для стрижки волос. При педикулезе волосы состригают над тазом. Затем их собирают и сжигают. Ножницы и машинку обрабатывают этиловым спиртом.
Бритье больного
Салфетку смачивают в воде, подогретой до температуры 40–45 °С, отжимают и накладывают на лицо пациента. Через несколько минут ее снимают и наносят кисточкой крем для бритья. Больного бреют, натягивая рукой кожу в направлении, противоположном движению бритвы. В конце лицо промокают влажной, а затем сухой салфеткой. Бритву обрабатывают 70 % этиловым спиртом.
Стрижка ногтей
Для стрижки ногтей пальцев рук в лоток с теплой водой добавляют жидкое мыло и опускают в него на 5 минут кисти больного. Пальцы пациента по очереди извлекают из воды, насухо вытирают и аккуратно срезают ногти. Затем производят обработку рук кремом.
Для стрижки ногтей нижних конечностей добавляют в таз с теплой водой жидкое мыло, затем опускают в него на 5 минут стопы пациента. Стопы извлекают поочередно по мере состригания ногтей. Сначала ложат стопу на полотенце, потом вытирают ее и состригают ногти. Обрабатывают стопы кремом. Ножницы дезинфицируют спиртом.
Антропометрические исследования
Антропометрия – исследование физического развития человека: определение роста, массы тела, окружности грудной клетки.
Рост больного измеряют с помощью ростомера. Больного устанавливают спиной к стойке, чтобы он касался ее пятками, ягодицами, лопатками и затылком. Колени разогнуты, пятки прилегают друг к другу. Голова должна быть в таком положении, чтобы ухо и глаз находились на одном горизонтальном уровне. Планшетку опускают на голову и по шкале определяют деления, отображающие рост пациента.
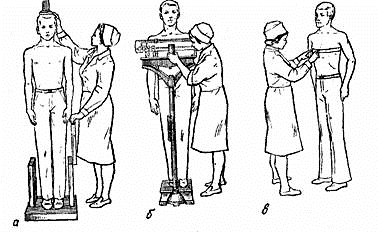
Рисунок 13 ‒ Антропометрические исследования: а — измерение роста; б – определение веса; в – измерение окружности грудной клетки
Окружность грудной клетки измеряют сантиметровой лентой. Накладывают так, чтобы сзади она проходила под углами лопаток, а спереди ‒ по ІV ребру. Руки больного должны быть опущенными, дыхание – спокойным. Измерение проводят во время выдоха и на высоте максимального вдоха. Разница между этими измерениями равна дыхательной экскурсии грудной клетки.
Для определения веса больных используют отрегулированные десятичные или электронные медицинские весы. Исследование проводят в нижнем белье, натощак, после мочеиспускания и стула. Перед взвешиванием пациента предупреждают о том, что на весы необходимо становиться осторожно, стоять посередине и не двигаться во время проведения исследования.
Измерение температуры тела в подмышечной впадине
Перед проведением измерения температуры тела необходимо осмотреть подмышечную впадину и вытереть ее насухо от пота для предупреждения получения неточных показаний. Термометр извлекают из емкости с дезинфицирующим раствором, ополаскивают под проточной водой и вытирают насухо.
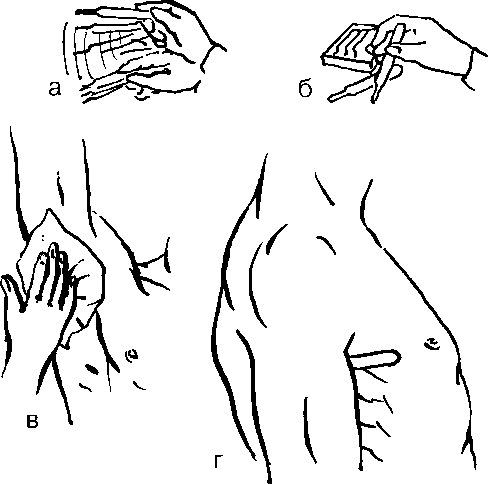
Рисунок 14 ‒ Измерение температуры тела в подмышечной впадине
Затем термометр встряхивают так, чтобы ртутный столбик опустился до отметки 35 °С, и располагают в подмышечной впадине так, чтобы ртутный резервуар со всех сторон соприкасался с телом и не смещался в течение всего времени измерения. Между телом и термометром не должно попадать белье. Плечо больного плотно прижимают к грудной клетке. Ослабленным больным во время исследования придерживают руку. Измерение проводят в течение 10 минут. Затем термометр извлекают и фиксируют его показания. После использования термометр помещают в емкость с дезинфицирующим раствором.
Исследование пульса
Пульсом называют толчкообразные колебания стенок артерий, вызванные движением крови, которую выбрасывает сердце при каждом сокращении левого желудочка.
Чаще проводят исследование пульса на лучевой артерии, которая хорошо пальпируется между сухожилием внутренней лучевой мышцы и шиловидным отростком лучевой кости. Если на лучевой артерии пульс исследовать не представляется возможным, для этого используют сонную, височную, плечевую, бедренную, подколенную и другие артерии.
При исследовании пульса на лучевой артерии исследующий кистью охватывает область лучезапястного сустава больного так, чтобы большой палец располагался на тыльной стороне предплечья, а остальные пальцы ‒ над артерией. Рука пациента должна находиться в удобном полусогнутом положении, исключающем напряжение мышц.
Почувствовав пульсацию артерию, ее прижимают к внутренней поверхности лучевой кости, что облегчает определение свойств пульса. Подсчет пульсовых ударов проводится не менее чем за 30 секунд.
В отдельных случаях пульс определяют на общей сонной артерии. Указательный палец пальпирующей руки укладывают над верхушкой легкого, параллельно ключице, и ногтевой фалангой осторожно прижимают сонную артерию кзади к наружному краю грудино-ключично-сосцевидной мышцы.
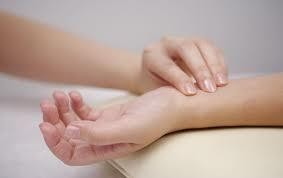
Рисунок 15 ‒ Исследование пульса на лучевой артерии

Рисунок 16 ‒ Исследование пульса на сонной артерии
Также общую сонную артерию можно пальпировать у внутреннего края грудино-ключично-сосцевидной мышцы на уровне перстневидного хряща. Пальпацию сонных артерий необходимо производить осторожно.
В процессе исследования определяют следующие свойства пульса: ритм, частоту, напряжение, наполнение, величину.
Ритм. Определяют по интервалам между пульсовыми волнами. Если пульсовые колебания стенки артерии следуют один за другим через одинаковые промежутки времени, то говорят о правильном ритме или ритмичном пульсе. При нарушениях ритма наблюдается неправильное чередование пульсовых волн – аритмичный пульс.
Частота пульса. В покое у здорового человека частота пульса составляет 60–80 ударов в минуту. При увеличении числа сердечных сокращений пульс учащается, при уменьшении ‒ наоборот.
Напряжение пульса определяют по силе, с которой нужно прижать лучевую артерию для прекращения ее пульсовых колебаний. Если артерия сдавливается при умеренном усилии, то говорят о пульсе умеренного напряжения. Когда артерию сжать труднее ‒ пульс называется напряженным. Если артерия сжимается легко ‒ пульс мягкий.
Наполнение пульса характеризуется наполнением артерии кровью и зависит от величины сердечного выброса. Если сердечный выброс нормальный – пульс полный. При недостаточности кровообращения, большой кровопотере наполнение пульса уменьшается. Такой пульс называется пустым.
Величина пульса зависит от напряжения и наполнения. Иногда величина пульсовых волн может быть настолько незначительной, что они определяются с трудом. Такой пульс называется нитевидным.
Измерение артериального давления
Артериальное давление измеряют с помощью тонометра и фонендоскопа в спокойной комфортной обстановке при комнатной температуре. Больной должен находиться в сидячем или лежачем положении, не разговариваривать во время
исследования. Ему запрещается следить за ходом измерения. Руку обнажают, затем кладут на стол ладоней вверх и под локоть подкладывают валик. На плечо на 2‒3 см выше локтевого сгиба накладывают манжетку и закрепляют ее так, чтобы между кожей и манжеткой проходил один палец. В локтевой ямке определяют пульсацию локтевой артерии и в этом месте располагают мембрану фонендоскопа.
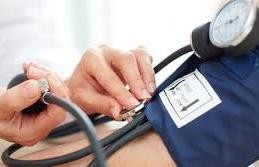
Рисунок 17 ‒ Измерение артериального давления
Закрывают вентиль на груше и постепенно нагнетают в манжетку воздух, пока давление в ней по показаниям манометра не превысит на 20–30 мм рт. ст. уровень, при котором перестает определяться пульсация артерии. Затем медленно открывают вентиль, выпуская воздух из манжетки. Скорость опускания стрелки на датчике за 1 секунду ‒ 2–3 деления. Одновременно фонендоскопом выслушивают тоны на локтевой артерии и следят за показаниями на шкале манометра. Уровень (цифра) давления, при котором появляется первый удар, отвечает систолическому давлению. Уровень давления, при котором происходит исчезновение ударов, соответствует диастолическому давлению. Измерение артериального давления следует проводить на обеих руках по очереди. Через 5 минут исследование рекомендуется повторить. Оптимальным является артериальное давление 120/80 мм рт. ст.
После проведения санитарной обработки, исследования пульса, измерения артериального давления и антропометрии пациентов в сопровождении медицинского персонала направляют в лечебные отделения.
Транспортировка больного из приемного отделения в стационар
Медицинская сестра согласно назначениям врача приемного отделения проводит транспортировку больных в отделения стационара и диагностические кабинеты. Вид транспортировки зависит от тяжести состояния больного и может быть трех видов:
- пешком ‒ плановые больные, больные в удовлетворительном состоянии;
- в кресле-каталке ‒ больные в состоянии средней тяжести;
- на каталке ‒ тяжелые больные.
При передвижении пациента пешком его в обязательном порядке должна сопровождать медицинская сестра.
Транспортировка в кресле-каталке
Проводится одним медицинским работником. Для этого пациента, поддерживая под спину, усаживают в кресло-каталку и придают ему удобное положение (полулежа или сидя), регулируя спинку кресла. Руки пациента располагают на подлокотниках, следя, чтобы они не смещались за их пределы во время транспортировки. Затем больного укрывают простыней или одеялом. Закончив транспортировку, медицинская сестра помогает больному пересесть на кровать в палате.

Рисунок 18 ‒ Кресло-каталка
Транспортировка на каталке
Проводится двумя медицинскими работниками. Каталки, на которых проводится транспортировка больных, должны быть оснащены обшитыми клеенкой матрацами и застеленными простыней. Каталку застилают одеялом так, чтобы его половина оставалась свободной (если в помещениях тепло – достаточно одной простыни). Сверху одеяло накрывают простыней и кладут подушку в клеенчатой наволочке, поверх которой надета матерчатая наволочка. Каждому больному застилают чистое белье, которое по окончанию транспортировки помещают в мешок для грязного белья и заменяют на новое.
Затем размещают каталку под прямым углом ножной частью к изголовью кровати. Для перемещения больного с кровати на каталку необходимо три медработника. Первая медицинская сестра подводит руки под шею и верхнюю часть туловища пациента, вторая ‒ под поясницу, третья ‒ под бедра и голени. Больного поднимают, поворачиваются с ним на 90° и укладывают на каталку. Затем укрывают пациента свободным концом одеяла. Одна медицинская сестра располагается впереди каталки, другая ‒ позади, лицом к больному. Транспортировку проводят головным концом каталки вперед.
Рисунок 19 ‒ Каталка
Дезинфекция медицинского инвентаря в приемном отделении
После осмотра каждого пациента клеенка на кушетке двухкратно протирается тряпкой, смоченной 3 % раствором перекиси водорода с 0,5 % моющим синтетическим средством или 1 % раствором хлорамина.
Термометры на 30 минут помещают в контейнер с 0,5 % раствором хлорамина, затем промывают водой.
Металлические шпатели стерилизуют путем кипячения в течение 30 минут в 2 % растворе гидрокарбоната натрия.
Ванны перед использованием протирают специальной мочалкой, смоченной одним из дезинфицирующих средств или двукратно протирают 0,5 % раствором хлорамина.
Уборка помещений и кабинетов приемного отделения
Уборку помещений приемного отделения проводит младшая медицинская сестра 2 раза в день. В качестве дезинфицирующего средства чаще всего используют 1 % раствора хлорамина. Средства для уборки (ведра, тряпки и тому подобное) дезинфицируются путем их погружения на 1 час в 1 % раствор хлорамина или 0,2 % раствор сульфохлорантина.


Почему не обрабатываются манжеты тонометра? Зарегистрирован случай передачи чесоточного клеща через манжету тонометра.