Инфекционный эндокардит
Инфекционный эндокардит (ИЭ) — это воспалительное заболевание инфекционной природы, характеризующееся преимущественным поражением клапанов сердца, пристеночного эндокарда, эндотелия крупных сосудов, протекающее по типу сепсиса с токсическим поражением органов, развитием иммунологических реакций, эмболических и других осложнений.
Эпидемиология: 4,6 случая на 100 тыс. населения (Россия); 3,9 случая на 100 тыс. населения (Беларусь); 1,8–5,9 случай на 100 тыс. населения (Западная Европа); 14,5 случая на 100 тыс. населения в возрасте 70–80 лет. Соотношение мужчин и женщин 2–3:1.
Особенности эпидемиологии ИЭ в настоящее время:
- Наибольшие изменения эпидемического профиля произошли в экономически развитых странах.
- Нарастающее число ИЭ у пожилых людей часто связано с диагностическими и лечебными манипуляциями на фоне недиагностированных клапанных поражений или протезированных клапанов.
- Увеличилась распространенность ИЭ на фоне протезированных клапанов, пролапса митрального клапана, уменьшился ИЭ на фоне хронической ревматической болезни сердца.
- Наиболее часто предрасполагающие факторы — дегенеративные склеротические изменения клапанов, злоупотребление внутривенно наркотиками, расширение использования инвазивных процедур.
- Ведущим этиологическим фактором стали стафилококки (в развитых странах).
Выделяют 3 группы риска возникновения ИЭ.
Группа высокого риска возникновения ИЭ:
- ИЭ в анамнезе;
- состояние после протезирования клапанов сердца;
- врожденные пороки синего цвета;
- после хирургической реконструкции системных или легочных сосудов;
- приобретенные пороки сердца.
Группа умеренного риска возникновения ИЭ:
- пролапс митрального клапана с гемодинамически значимой регургитацией;
- нецианотичные врожденные пороки сердца;
- бикуспидальный аортальный клапан;
- гипертрофическая кардиомиопатия;
- пациенты на гемодиализе;
- пациенты после аорто-коронарного шунтирования;
- наркоманы;
- пациенты с имплантируемым кардиостимулятором.
Группа низкого риска возникновения ИЭ:
- пролапс митрального клапана без регургитации;
- вторичный дефект межпредсердной перегородки;
- перенесенный крупноочаговый инфаркт миокарда;
- сифилитический аортит;
- состояние после хирургической коррекции аномалий сердца без имплантации протезов.
Этиология ИЭ:
1. Стрептококки (25–45 %):
- Strep. viridans (35–40 %);
- Strept. bovis (20 %);
- E. fecalis (10 %).
2.Стафилококки (30–40 %):
- Staphylococcus aureus (20–30 %);
- Staphylococcus albus (5–20 %);
- Staphylococcus epidermidis (менее 1 %).
3. Грамотрицательные бактерии (10 %):
- группа НАСЕК (Haemophilus species, Actinobacillus, Actinomytemcomitans, Cardiobacterienhominis, Eikenella species Kingella Kingal);
- Pseudomonas;
- Enterobacter;
- Klebsiella;
- Serratia marcenscens;
- E. coli.
4. Анаэробные бактерии (менее 5 %).
5. Грибы (2–10 %):
- Сandida;
- Aspergillus;
- Histoplasma.
6. Сoxiella burnetti.
7. Chlamydya.
8. Neisseria gonorrhoeae.
Патогенез. Наиболее частыми факторами, способствующими возникновению ИЭ, являются различные структурные аномалии сердца (врожденные и приобретенные пороки сердца), наличие в сердце чужеродных материалов (протезы, эндокардиальные электроды). При этом создаются благоприятные условия для повреждения эндотелия. В первой фазе патогенеза (инфекционно-токсической) в месте нарушения целостности эндотелия сосудов или эндокарда (чаще в области клапанного аппарата) обнажаются коллагеновые волокна, фибронектин и другие соединения, которые стимулируют адгезию и агрегацию тромбоцитов. Образуются тромбоцитарные тромбы, затем в них откладываются нити фибрина, лейкоциты. Такие образования называются асептическими вегетациями. Инфицирование фибринового матрикса стерильных вегетаций микроорганизмами из крови приводит к возникновению ИЭ. Преходящая бактериемия наблюдается часто при различных диагностических и лечебных манипуляциях. Частота бактериемии при различных процедурах: экстракция зуба (61–85 %); чистка зубов (0–28 %); назотрахеальная интубация (16 %); вмешательство в гнойном очаге (39 %); эндоскопия (8 %); сигмоскопия (10 %); ирригоскопия (11 %); биопсия печени (14 %); катетеризация мочевого пузыря (26 %). Микроорганизмы накапливаются в тромботических наложениях, стимулируют образование фибрина, который защищает их от эрадикации. При первичном эндокардите ведущую роль в образовании вегетаций играет способность прилипания микроорганизмов к эндокарду. Такая способность наиболее выражена у Staph. aureus. Эти микроорганизмы выделяют фактор связывания тромбоцитов и способствуют образованию тромба. Вегетации имеют различные размеры — от нескольких миллиметров до нескольких сантиметров. Они создают препятствие для смыкания створок клапанов и вызывают разрушение их краев, что приводит к развитию регургитации через клапаны. Фрагменты вегетаций часто отрываются и вызывают эмболию различных органов. Во второй фазе патогенеза (иммуно-воспалительная) развивается полиорганная иммунокомплексная патология. При бактериемии отмечается выраженная гипергамма-глобулинемия, появляются аутоантитела к собственным иммуноглобулинам, противотканевые антитела. Образуются циркулирующие иммунные комплексы, которые откладываются в субэндотелии, активируют систему комплемента, вызывают повреждение тканей. Чаще всего развивается кожный геморрагический васкулит, очаговый диффузный гломерулонефрит, реже — полиартрит и миокардит. В третьей фазе патогенеза (дистрофической) происходят дистрофические и склеротические изменения в поражаемых органах, что ведет к нарушению их функции.
Классификация ИЭ
По течению:
1. Острый (до 2-х месяцев):
- Staph. aureus (более 50 % случаев);
- обычно на неизмененных клапанах;
- начало заболевания бурное;
- высокая температура, ознобы;
- быстрое разрушение клапанов;
- метастатические абсцессы;
- лейкоцитоз.
2. Подострый (более 2-х месяцев):
- Strep. viridans (около 70 %);
- часто на измененных клапанах;
- начало заболевания постепенное;
- субфебрильная температура;
- разрушение клапанов медленное;
- узелки Ослера, микотические аневризмы;
- лейкоцитоз не характерен, может быть лейкопения.
По варианту:
- Первичный (на морфологически неизмененных клапанах).
- Вторичный:
а) на измененных клапанном и пристеночном эндокарде;
б) после кардиохирургических вмешательств.
По локализации:
- Левосторонний эндокардит нативного клапана.
- Левосторонний эндокардит протезированного клапана (ранний — до одного года, поздний — после одного года).
- Правосторонний эндокардит.
- ИЭ, связанный с имплантированными устройствами.
Рецидив ИЭ — повторные эпизоды в течение шести месяцев после первого эпизода (вызванный тем же возбудителем).
Повторный ИЭ — повтор эпизода ИЭ позднее шести месяцев либо вызванный другим возбудителем.
Особые формы ИЭ:
- нозокомиальный;
- ИЭ протезированных клапанов;
- ИЭ у лиц с имплантируемыми устройствами;
- ИЭ у лиц с трансплантированными органами;
- ИЭ у пожилых и старых людей (марантический). Частота поражения клапанного аппарата:
Аортальный клапан > митральный клапан > трикуспидальный клапан > клапан легочной артерии.
У наркоманов: трикуспидальный клапан > аортальный клапан > митральный клапан > клапан легочной артерии.
Клиническая картина ИЭ складывается из следующих синдромов:
- Симптомы и признаки общей инфекции.
- Симптомы и признаки поражения сердца.
- Внесердечные проявления, обусловленные:
а) поражением кожи и слизистых;
б) эмболическими поражениями;
в) аутоиммунной патологией.
Симптомы и признаки общей инфекции:
- Повышение температуры тела. Наблюдается у 85–95 % пациентов. Ранее классическим симптомом была высокая лихорадка с ознобом и обильным потоотделением. В настоящее время, особенно у пожилых пациентов, наблюдается субфебрилитет, общая слабость.
- Артралгии и миалгии (40–50 % пациентов).
- Бледность кожи («кофе с молоком»).
- Спленомегалия (30–50 % пациентов).
- Лимфаденопатия.
- Пальцы по типу «барабанных палочек» (10 % пациентов).
- Токсическая энцефалопатия. Характерны головные боли, могут быть нарушение сознания, очаговая неврологическая симптоматика.
Симптомы и признаки поражения сердца:
1. Шум в сердце (при первичном ИЭ через 2–3 нед.). Чаще всего обусловлен развитием или прогрессированием недостаточности клапанов сердца:
а) недостаточность аортального клапана — протодиастолический шум в 3–4 межреберье слева от грудины, ослабление 2 тона над аортой. Характерны периферические признаки (симптомы Мюссе, Квинке, Ландольфи), снижение диастолического артериального давления;
б) недостаточность митрального клапана — ослабление 1 тона на верхушке сердца, систолический шум, акцент 2 тона над легочной артерией;
в) недостаточность трехстворчатого клапана — ослабление первого тона и систолический шум в 4–5 межреберье слева и справа от грудины. Может быть пульсация шейных вен и печени.
2. Миокардит. Очаговый миокардит может проходить бессимптомно. Для диффузного миокардита характерны признаки сердечной недостаточности, нарушения ритма и проводимости, кардиомегалия, тахикардия, ритм галопа, повышение кардиоспецифичных белков и ферментов (МВ КФК, ЛДГ 1, тропонин).
3. Тромбэмболический инфаркт миокарда.
4. Абсцессы миокарда.
5. Перикардит (чаще сухой).
Внесердечные проявления, обусловленные поражение кожи и слизистых:
1. Петехии (10–15 % пациентов). Обычно появляются группами, через 2–3 дня бледнеют и исчезают без следа. Обусловлены микроэмболиями сосудов кожи и слизистых:
- на конъюнктиве (пятна Лукина — Либмана);
- на слизистой щек и мягкого неба;
- в области дистальных поверхностей конечностей и туловища.
2.Линейные геморрагии под ногтевой пластинкой (около 20 % пациентов).
3. Узелки Ослера — болезненные подкожные узелки до 5мм, локализуются на подушечках пальцев рук и ног. Обусловлены воспалением мягких тканей вокруг септических эмболов в дистальных артериолах.
4. Пятна Дженуэя — красные макулы на коже ладоней и подошв (5 % пациентов).
5. Пятна Рота (2–5 % пациентов) — микроинфаркты сетчатки, обусловленные воспалением артериол.
Эмболии фрагментами вегетаций:
- Эмболии сосудов головного мозга (17 %).
- Эмболии сосудов селезенки (55 %).
- Эмболии почечных сосудов (45 %).
- Эмболия ветвей легочной артерии (30 %).
- Эмболия сосудов глазного дна (2 %).
Микотические аневризмы артерий: Воспаление сосудистой стенки при попадании на нее инфекционых эмболов (10 % больных) и развитие аневризм.
Аутоиммунная патология:
- очаговый и диффузный гломерулонефрит;
- миокардит;
- асептический перикардит;
- артрит;
- неврит.
Диагностика ИЭ
Общий анализ крови: прогрессирующая анемия; анизоцитоз; пойкилоцитоз; умеренный ретикулоцитоз; лейкоцитоз с нейтрофильным сдвигом влево, токсической зернистостью нейтрофилов; лейкопения, тромбоцитопения; увеличение СОЭ.
Биохимический анализ крови: уменьшение альбуминов; увеличение альфа 2 и гамма глобулинов; положительные тимоловая, формоловая пробы; повышение С-реактивного протеина; возможно повышение мочевины, креатинина, АЛТ, АСТ, билирубина.
Иммунологическое исследование крови: ЦИК, увеличение иммуноглобулинов М и G; снижение уровня комплемента; ревматоидный фактор; ложноположительная реакция RW.
Правила исследования крови на стерильность:
- кровь берется до проведения антибактериальной терапии;
- исследование крови проводится на высоте лихорадки, трехкратно с интервалом 30 мин из разных конечностей;
- делать посевы на несколько сред;
- соотношение объемов крови и среды 1:5–1:10;
- взятые образцы крови должны немедленно доставляться в баклабораторию или храниться в термостате при температуре 37 °С;
- в среду можно добавлять пенициллиназу или натрия полианезолсульфонат;
- можно проводить исследование артериальной крови;
- взятие трех и более образцов крови независимо от температуры с интервалом не менее часа;
- при возможности прекратить антибактериальную терапию на срок не менее 3 дней до взятия крови;
- при длительной антибактериальной терапии сделать перерыв 6– 7 дней. Образцы крови помещают в 1 аэробную и 1 анаэробную среды;
- при количестве среды 50 мл берется не менее 10 мл крови;
- инкубационный период более 6 дней характерен для микроорганизмов группы НАСЕК, нейссерий, бруцел;
- показано применение ПЦР в случае выявления трудных для культурального метода возбудителей.
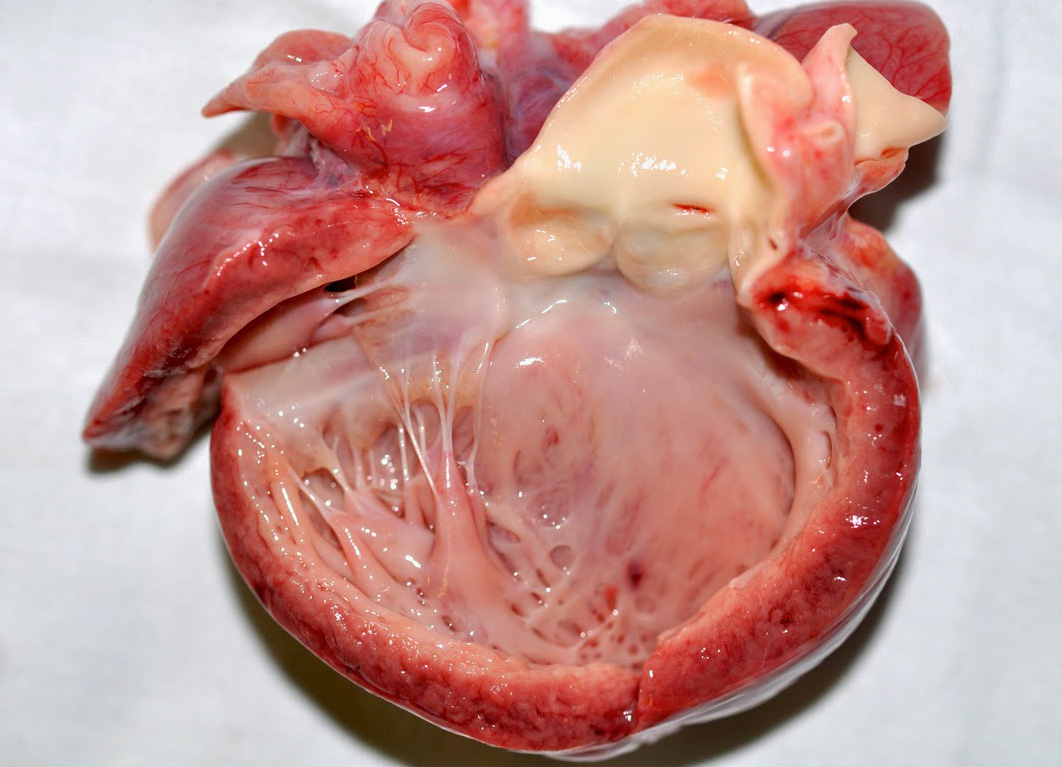
Эхокардиография (ЭхоКГ):
При трансторакальном доступе вегетации обнаруживаются у 50–60 % пациентов, при чреспищеводном доступе — до 90–94 %. При подозрении на ИЭ необходимо повторное проведение ЭхоКГ через 7–10 дней.
ЭхоКГ-признаки ИЭ:
- вегетации;
- параклапанные абсцессы и фистулы;
- наличие на поверхности створок неподвижных образований мягкой консистенции;
- пролапсы створок;
- разрыв хорд;
- внутрисердечные тромбы;
- параклапанная недостаточность у больных с протезированными клапанами.
Диагностические критерии ИЭ (группа Даремского университета под руководством D. Durack, 1994)
Большие критерии:
- выделение из двух раздельных образцов крови типичных возбудителей;
- вегетации на клапанах или стенках камер сердца, абсцесс, дисфункция протеза или клапанная регургитация, обнаруженная впервые (по данным эхокардиографии).
Малые критерии:
- наличие факторов риска ИЭ, частые внутривенные инъекции, наркомания, токсикомания;
- лихорадка более 38 °С;
- сосудистые симптомы: эмболии, инфаркт легкого, микотические аневризмы, внутричерепные кровооизлияния, симптом Лукина, пятна Дженуэя;
- иммунологические симптомы: гломерулонефрит, узелки Ослера, пятна Рота, ревматоидный фактор;
- микробиологические данные, не соответствующие большим критериям;
- ЭхоКГ данные не соответствующие большим критериям, но являющиеся признаками поражение эндокарда.
Достоверный ИЭ — 2 больших или 1 большой и 3 малых или 5 малых критериев.
Вероятный ИЭ — имеющиеся данные характерны для инфекционного эндокардита, но не позволяют его отнести ни к достоверному ни к отвергнутому.
ИЭ может быть отвергнут, когда имеется точный альтернативный диагноз.
Правила назначения антибактериальных препаратов при ИЭ:
- использовать антибиотики с бактерицидным действием (беталактамы, аминогликозиды, фторхинолоны, гликопептидные, линкозамины) в высоких дозах;
- до начала антибиотикотерапии проводят бактериологическое исследование крови;
- вводить антибиотики парентерально не менее 4-х (при подостром ИЭ), 6 недель (при остром инфекционном эндокардите) до получения клинического и лабораторного эффекта.
Признаки эффекта антибиотикотерапии:
- стойкая нормализация температуры;
- отрицательные повторные посевы крови;
- отсутствие свежих петехий и тромбэмболий;
- отсутствие спленомегалии;
- отсутствие анемии, протеинурии, гематурии;
- нормализация СОЭ, биохимических показателей.
Стартовая терапия острого ИЭ:
Оксациллин 2 г в/венно каждые 4 ч или цефазолин 2 г в/в каждые 8 ч (4–6 нед.) или ванкомицин 15 мг/кг в/в каждые 12 ч (4–6 нед.) + гентамицин 3 мг/кг/сут в/венно или в/мышечно в 2–3 введения (2 нед.).
Стартовая терапия подострого ИЭ:
Бензилпенициллин 3–4 млн ед. в/венно каждые 4 ч или амоксициллин 120 мг/кг в сутки в/венно на 4 введения или цефтриаксон 2 г в/вено каждые 24 ч (4 нед.) или ванкомицин 15 мг/кг в/венно каждые 12 ч (4–6 нед.) + гентамицин 3 мг/кг/сут в/венно или в/мышечно в 2–3 введения (2 нед).
Лечение ИЭ у наркоманов:
Оксациллин 2 г в/венно каждые 4 ч (4–6 нед.) или цефазолин 2 г в/венно каждые 8 ч (4–6 нед.) или ванкомицин 15 мг/кг в/венно каждые 12 ч (4–6 нед.) + гентамицин 3 мг/кг/сут. в/венно или в/мышечно в 2–3 введения.
Ципрофлоксацин 800 мг 2 раза в сутки в/венно + рифампицин 1200 мг/сут. на 2 введения в/венно или внутрь.
Лечение ИЭ исскуственных клапанов: Оксациллин 2 г в/венно каждые 4 ч (6–8 нед.) или цефазолин 2 г в/венно каждые 8 ч (6–8 нед.) или ванкомицин 15 мг/кг в/в каждые 12 ч (6–8 нед.) + гентамицин 3 мг/кг/сут. в/венно или в/мышечно в 2–3 введения (2 нед.) + рифампицин 0,3 г внутрь каждые 12 ч (6–8 нед.).
Эмпирическая антибактериальная терапия нативных клапанов:
- Ампициллин/сульбактам или амоксициллин/клавулоновая кислота 12 г/24 часа в/венно в 4 введения + гентамицин 3 мг/кг/сут. в 2–3 введения в/венно или в/мышечно или:
- Ванкомицин 30 мг/кг/сут. в/венно в 2 введения + гентамицин 3 мг/кг/ сут. в 2–3 введения в/венно или в/мышечно + ципрофлоксацин 800 мг/сут. в 2 дозы или 1000 мг в сут. внутрь в 2 приема.
Эмпирическая антибактериальная терапия протезированных клапанов:
- ванкомицин 30 мг/кг/сут. в/в в 2 введения;
- гентамицин 3 мг/кг/сут. в 2–3 введения в/венно или в/мышечно;
- рифампицин 1200 мг в сут. внутрь в 2 приема.
Другие препараты:
Глюкокортикостероиды (15–20 мг преднизолона) — при аутоиммуных осложнениях.
Гепарин 20–40 тыс. ед. в сут.— при тромбэмболических осложнениях (противопоказан при грибковом ИЭ).
Ингибиторы АПФ, мочегонные, сердечные гликозиды — при хронической сердечной недостаточности.
Антиаритмические препараты при аритмиях.
Показания для хирургического лечения ИЭ:
- отсутствие эффекта от адекватной антибиотикотерапии в течение 2 недель — сохранение лихорадки и положительной гемокультуры;
- прогрессирующая сердечная недостаточность;
- дисфункция протеза или парапротезная фистула;
- периферические эмболии.
Прогноз. Частота выздоровления при подостром ИЭ — 35–85 %, при остром — 4–40 %. К основным осложнениям излеченного ИЭ относятся развитие или усугубление сердечной недостаточности, инсульт, разрыв микотической анеризмы. Частота повторного ИЭ составляет 5–8 %. Ему подвержены наркоманы, пациенты с врожденными, ревматическими и дегенеративными пороками сердца.
Профилактика ИЭ проводится группам высокого и умеренного риска при стоматологических процедурах, тонзилэктомии, аденоидэктомии.
Схемы профилактики ИЭ (за 30 минут до манипуляции):
Амоксициллин (ампициллин) 2 г внутрь или в/венно. Цефазолин или цефтриаксон 1 г в/венно.
При аллергии к пенициллинам, цефалоспоринам: клиндамицин 600 мг внутрь или в/венно.
Азитромицин 500 мг внутрь.
Кларитромицин 500 мг внутрь.