Инфекция мочевых путей
Содержание страницы
1. Анатомия и физиология почек
Почки (лат. renes) – парный орган, поддерживающий постоянство внутренней среды организма путем мочеобразования.
В норме в организме человека имеются две почки. Они расположены по обеим сторонам позвоночного столба на уровне XI грудного — III поясничного позвонков. Правая почка расположена несколько ниже левой поскольку сверху она граничит с печенью. Почки имеют бобовидную форму. Размеры почки составляют примерно 10-12 см. в длину, 5-6 см. в ширину и 3 см. в толщину. Масса почки взрослого человека составляет примерно 120-300 г.
Мочевыделительная система включает в себя почки, мочеточники, мочевой пузырь, мочеиспускательный канал (рисунок 1).
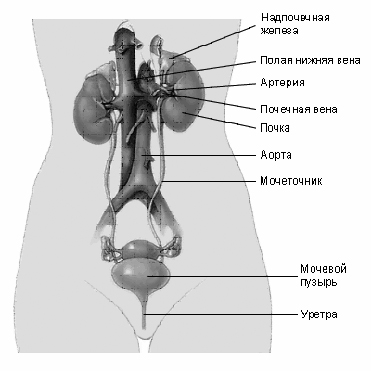
Рисунок 1. Строение мочевых путей.
Кровоснабжение почек осуществляется почечными артериями, которые отходят непосредственно от аорты. Из чревного сплетения в почки проникают нервы, которые осуществляют нервную регуляцию функции почек, а также обеспечивают чувствительность почечной капсулы.
Почка состоит из двух слоев: мозгового и коркового. Корковое вещество представлено сосудистыми клубочками и капсулами, а также проксимальными и дистальными отделами канальцев. Мозговое вещество представлено петлями нефронов и собирательных трубочек, которые, сливаясь между собой, образуют пирамиды, каждая из которых заканчивается сосочком, открывающимся в чашечки и далее в лоханку почки.
Морфо-функциональной единицей почки является нефрон, состоящий из сосудистого клубочка и системы канальцев и трубочек (рисунок 2). Сосудистый клубочек представляет собой сеть тончайших капилляров, окруженную двустенной капсулой (капсула Шумлянского-Боумена). В него входит приносящая артерия и выходит выносящая. Между ними расположен юкстагломерулярный аппарат (ЮГА). Полость внутри капсулы продолжается в каналец нефрона. Он состоит из проксимальной части (начинается непосредственно от капсулы), петли и дистальной части. Дистальная часть канальца впадает в собирательную трубочку, которые сливаются между собой и соединяются в протоки, открывающиеся в лоханку почки.
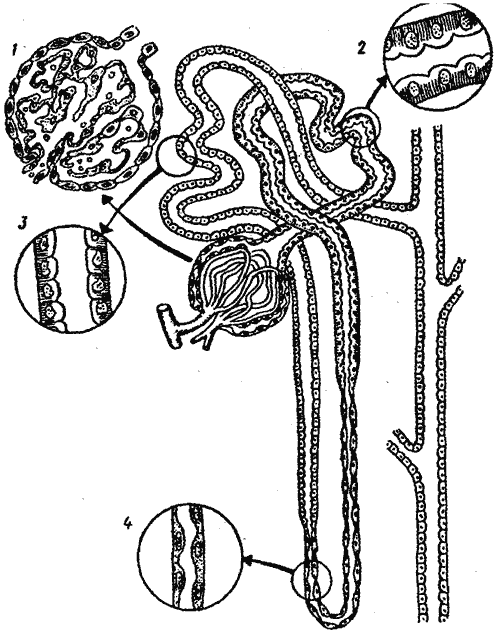
Рисунок 2. Строение нефрона: 1 — клубочек; 2 — проксимальный отдел канальца; 3 — дистальный отдел канальца; 4 — тонкий отдел петли Генле.
Мочевыводящие пути. Почечная лоханка сообщается с мочевым пузырем отходящим от нее мочеточником. Длина мочеточников 30 – 35 см., диаметр неравномерный, стенка состоит из 3 слоев: слизистого, мышечного и соединительнотканного. Мышечная оболочка представлена тремя слоями: внутренним – продольным, средним – циркулярным, наружным – продольным, в последнем мышечные пучки располагаются в основном в нижней трети мочеточника. Благодаря такому устройству мышечного слоя осуществляется пассаж мочи из лоханки в мочевой пузырь и создается препятствие для обратного тока мочи (рефлюкса из мочевого пузыря в почку). Емкость мочевого пузыря 750 мл., мышечная стенка его трехслойна: внутренний слой продольных мышц достаточно слабый, средний слой представлен мощными циркулярными мышцами, образующими в области шейки мочевого пузыря мышечный жом мочевого пузыря, наружный слой состоит из продольных волокон, уходящих своей частью к прямой кишке и шейке матки (у женщин). Границы между этими слоями не очень выражены. Слизистая оболочка складчатая. По углам треугольника мочевого пузыря открываются два устья мочеточников и внутреннее отверстие мочеиспускательного канала. Мочеиспускательный канал у мужчин 20 – 23 см., у женщин 3 – 4 см. Внутреннее отверстие мочеиспускательного канала охвачено гладкомышечным жомом (внутренний жом), наружный жом мочеиспускательного канала состоит из поперечнополосатых мышц, уходящих своими волокнами в тазовое дно. Нормально функционирующие жомы мочеиспускательного канала препятствуют уретеро-везикальному рефлюксу.
Физиология образования мочи в почках. Образование мочи — это одна из важнейших функций почек, которая способствует поддержанию постоянства внутренней среды организма (гомеостаза). Образование мочи происходит на уровне нефронов и выводящих канальцев. Процесс образования мочи можно разделить на три этапа: фильтрация, реабсорбция (обратное всасывание) и секреция.
Процесс образования мочи начинается в сосудистом клубочке. Через тонкие стенки капилляров под действием давления крови идет фильтрация в полость капсулы воды, глюкозы, минеральных солей и т.д. Получившийся фильтрат называется первичной мочой (за сутки образуется 150-200л). Из почечной капсулы первичная моча поступает в систему канальцев, где происходит обратное всасывание большей части жидкости, а также некоторых растворенных в ней веществ. Наряду с обильным всасыванием воды (до 60-80 %) полностью реабсорбируются глюкоза и белок, до 70-80 % натрия, 90-95 % калия, до 60 % мочевины, в значительном количестве ионы хлора, фосфаты, большая часть аминокислот и другие вещества. В то же время креатинин вообще не подвергается реабсорбции. В результате реабсорбции количество мочи резко сокращается: примерно до 1,7л вторичной мочи.
Третьим этапом мочеобразования является секреция. Это процесс представляющий собой активный транспорт некоторых продуктов обмена веществ из крови в мочу. Секреция происходит в восходящей части канальцев, а также частично в собирательных трубочках. Путем канальцевой секреции из организма выводятся некоторые чужеродные вещества (пенициллин, краски и др.), а также вещества, образуемые в клетках канальцевого эпителия (например, аммиак), секретируются также ионы водорода и калия.
Благодаря процессам фильтрации, реабсорбции и секреции почка выполняет детоксикационную функцию, активно участвует в подержании водно-электролитного обмена и кислотно-щелочного состояния.
Способность почки продуцировать биологически активные вещества (ренин – в ЮГА, простагландины и эритропоэтин – в мозговом веществе) приводит к ее участию в поддержании нормального тонуса сосудов (регуляция АД) и концентрации гемоглобина в эритроцитах крови.
Регуляция мочеобразования происходит нервным и гуморальными путями. Нервная регуляция – это изменения тонуса приносящих и выносящих артериол. Возбуждение симпатической нервной системы ведет к повышению тонуса гладкой мускулатуры, следовательно, к повышению давления и ускорению клубочковой фильтрации. Возбуждение парасимпатической системы ведет к обратному эффекту.
Гуморальный путь регуляции осуществляется в основном за счет гормонов гипоталамуса и гипофиза. Соматотропный и тиреотропный гормоны заметно повышают количество образующейся мочи, а действие антидиуретического гормона гипоталамуса ведет к уменьшению этого количества за счет повышения интенсивности обратного всасывания в почечных канальцах.
2. Классификация и оформление диагноза
Инфекция мочевых путей – это инфекция, возникающая на любом участке мочевыводящей системы – от перинефральной фасции до наружного отверстия мочеиспускательного канала. (Carolin P., Cacho M.D. 2001).
Инфекцию мочевых путей (ИМП) классифицируют следующим образом (EAU, 2008):
1. Типу возбудителя (бактериальная, грибковая, микобактериальная);
2. Локализации в мочевых путях:
- а) заболевания нижнего мочевого тракта (уретрит, цистит)
- б) заболевания верхнего мочевого тракта (острый и хронический пиелонефрит)
3. Наличию осложнений, локализации ИМП и сочетаний:
- а) неосложненная инфекция нижних отделов мочевых путей (цистит)
- б) неосложненный пиелонефрит
- в) осложненная ИМП с пиелонефритом или без пиелонефрита
- г) уросепсис
- д) уретрит
- е) особые формы (простатит, орхит, эпидидимит)
Необходимо учитывать возраст (пожилые больные), наличие сопутствующих заболеваний (в т.ч. сахарный диабет и др.), состояние иммунитета (иммунокомпроментированные пациенты)
Неосложненные ИМП, как правило, успешно поддаются лечению адекватно подобранной антибактериальной терапии.
Осложненные ИМП труднее поддаются антимикробной терапии и, в ряде случаев, требуют вмешательства уролога, поскольку могут приводить к тяжелым гнойно- септическим осложнениям.
Классификация МКБ 10
- N 10 – острый тубуло–интерстициальный нефрит (включает острый пиелонефрит)
- N 11.0 – хронический тубуло–интерстициальный нефрит (включает необструктивный хронический пиелонефрит, рефлюкс–ассоциированный)
- N 11.1 – хронический обструктивный пиелонефрит
- N 11.8 – другие хронические тубуло–интерстициальные нефриты (включает необструктивный пиелонефрит)
- N 11.9 – хронический тубуло–интерстициальный нефрит неуточненный (включает неуточненный пиелонефрит)
- N 12 – тубуло–интерстициальный нефрит не определенный как острые или хронические (включает пиелонефрит)
- N 15.9 – тубуло–интерстициальная болезнь почки неуточненная (включает инфекцию почки неуточенную)
- N 20.9 – мочевые камни неуточненные (калькулезный пиелонефрит)
- N 30.0 – острый цистит
- N 30.1 – интерстициальный цистит (хронический)
- N 30.8 – другие циститы
- N 30.9 – неуточненный цистит
- N 39.0 – инфекция мочевых путей без установленной локализации
Формулировка диагноза
При формулировке диагноза используют Международную классификацию болезней 10 пересмотра с указанием при хронических формах характера течения (рецидивирующие, латентное), фазы заболевания (ремиссия, обострение) и функции почек (стадия хронической болезни почек).
Учитывая общепризнанную международную терминологию, а также факт нередко встречающейся распространенной восходящей инфекции и трудностях четкого определения локализации воспаления целесообразно перед предполагаемой локализацей патологического процесса использовать термин «инфекция мочевых путей (ИМП)».
Приведем примеры формулировок диагнозов и соответствующие коды МКБ–10:
- Основной Ds: ИМП, хронический пиелонефрит, рецидивирующий, обострение, ХБП 1 ст. (N 11.8)
- Основной Ds: ИМП, острый правосторонний пиелонефрит. (N 10)
Осложнение: Паранефрит справа. - Основной Ds: ИМП, острый цистит. (N 30.0)
3. Эпидемиология
Мочевая инфекция остается одной из важных причин болезней в различных возрастных группах. ИМП достаточно широко распространена, в США ежегодно регистрируется около 7 млн. амбулаторных обращений, более 1 млн. госпитализаций по поводу ИМП. Экономические затраты составляют более одного биллиона долларов. 20-50 % женщин переносят ИМП, как минимум, один раз в жизни. Риску ИМП в большей степени подвержены женщины, но с возрастом увеличивается риск ИМП и ее осложненного течения и у женщин, и у мужчин (IDSA. 2001). В России наиболее частым заболеванием мочевых путей является острый цистит (ОЦ) – 26-36 миллионов случаев в год, причем у мужчин всего 68 эпизодов на 10000 в возрасте от 21-50 лет. Острый пиелонефрит (ОП) также чаще встречается у женщин, причем во всех возрастных группах. Частота ОП значительно выше, чем ОЦ и составляет 0,9 – 1,3 миллиона случаев ежегодно. У женщин риск ИМП в 30 раз выше, чем у мужчин, в том числе в связи с беременностью от 4-10%. В постменопаузе ИМП развивается у 20% пациенток. Заболеваемость населения Иркутска болезнями мочевыводящих путей в 2007 г. составила 6022 на 100000 взрослого населения, а смертность – 8 на 100000 постоянного населения
В настоящее время определены основные группы риска, клинические формы, диагностические критерии ИМП, разработаны эффективные пути управления инфекцией в осложненных и неосложненных случаях, в том числе и в группах риска.
4. Этиология
- — Escherichia coli от 70 до 95%
- — Staphylococcus saprophyticus 5-20%
- — Proteus mirabilis
- — Klebsiella pneumoniae
- — Enterococcus species 5%
- — Candida albicans 11%
- — L-формы бактерий
- — Вирусы
- — Micoplasma
- — Chlamidia
По данным исследования РЕЗОРТ 2003 – 2005 г. ведущие возбудители ИМП в больничных условиях: — Psevdomonas aeruginosa (30,8%), E. coli (25,8%), Klebsiella pneumone (11,1%).
Таблица 1. Структура возбудителей неосложненной ИМП у амбулаторных пациентов в России, 1998-2000 гг. (%).
| Все
центры N = 456 |
Екатеринбург
N = 24 |
Москва
N = 129 |
Новосибирск
N = 89 |
Ростов-
на- Дону N = 65 |
Смоленск
N = 80 |
Санкт –
Петербург N = 69 |
|
| E. coli | 85.9 | 66.7 | 80.7 | 100.0 | 83.1 | 88.8 | 78.3 |
| K. pneumoniae | 6.0 | 16.7 | 13.2 | 0.0 | 1.5 | 3.6 | 5.8 |
| Proteus spp. | 1.8 | 0.0 | 3.9 | 0.0 | 0.0 | 1.9 | 2.9 |
| Staph. spp. | 1.6 | 8.4 | 0.0 | 0.0 | 3.0 | 3.5 | 1.4 |
| P. aeruginosa | 1.2 | 8.3 | 0.0 | 0.0 | 3.1 | 1.2 | 1.4 |
| Enterococcus spp. | 1.0 | 0.0 | 0.0 | 0.0 | 0.0 | 1.2 | 5.8 |
| Enterobacter spp. | 0.6 | 0.0 | 0.0 | 0.0 | 3.0 | 0.0 | 1.4 |
| Klebsiella oxytoca | 0.6 | 0.0 | 2.3 | 0.0 | 0.0 | 0.0 | 0.0 |
| M. morgani | 0.4 | 0.0 | 0.0 | 0.0 | 3.1 | 0.0 | 0.0 |
| P. rettgeri | 0.2 | 0.0 | 0.0 | 0.0 | 0.0 | 0.0 | 1.4 |
| C. freundii | 0.4 | 0.0 | 0.0 | 0.0 | 1.5 | 0.0 | 1.4 |
| Providencia spp. | 0.2 | 0.0 | 0.0 | 0.0 | 1.5 | 0.0 | 0.0 |
Монофлора выявляется примерно у 80% пациентов, микробные ассоциации – у 20%.
Представленная структура этиологических факторов имеется при внебольничных инфекциях мочевых путей, последние (Micoplasma, Chlamidia) относятся к половым инфекциям.
При осложненных, внутрибольничных инфекциях мочевых путей доля грамотрицательных бактерий уменьшается, в то время как увеличивается частота грамположительных.
5. Патогенез
Инфекция развивается, когда нарушается баланс между вирулентностью и количеством инфицирующих бактерий с одной стороны и защитными силами организма хозяина – с другой.
Существует два основных пути инфицирования мочевого тракта:
- — восходящий, когда бактерии, населяющие анус, дистальный отдел уретры и влагалище проникают в проксимальный отдел уретры, мочевой пузырь и далее в почку, чему способствует пузырно-мочеточниковый рефлюкс или обструкция на любом участке мочевого тракта;
- — гематогенный, когда инфицирование почек происходит на фоне бактериемии, преимущественно Staphylococcus aureus или фунгемии Candida, подобный путь редок и характерен для гнойничкового (апостематозного) нефрита.
Факторы, способствующие ИМП
- нарушения уродинамики органического или функционального типа
- врожденные аномалии мочевого тракта
- заболевания половых органов
- обменные нарушения (МКБ)
- эндокринные расстройства, в том числе возрастные
- манипуляции на мочевых путях, в том числе катетеризация мочевого пузыря
- сопутствующие состояния, в том числе беременность, сахарный диабет, злоупотребление алкоголем
- недавние сексуальные контакты, в том числе с использованием диафрагмы со спермицидами
- рефрактерность бактериальной флоры к антибактериальной терапии
- прием спазмолитиков, постельный режим
- снижение иммунорезистентности, в том числе локальной
- лечение цитостатиками, кортикостероидами, антибиотиками
Выделено не менее 70 подвидов E. сoli, способных вызывать ИМП. Их вирулентными факторами являются гемагглютинин, гемолизин, К-атиген, О-антиген, аэробактин.Отдельные штаммы отличаются определенной адгезивностью к участкам мочевых путей, что определяет локализацию очага воспаления. Эти штаммы имеют R-fimbriae, обеспечивающие контакт E.coli со слизистой оболочкой мочевого тракта и фагоцитами. С другой стороны – плотность R-рецепторов на уротелии обуславливает плотность контакта и степень повреждения. При избыточном количестве таких рецепторов и нарушении уродинамики возможно развитие пиелонефрита (Maskell R., 1998). Основными причинами рецидивов ИМП является дисбаланс между имеющейся в мочевых путях бактериальной флорой и снижением резистентности слизистой оболочки. Наличие у E. coli соматического антигена (О), основного инициатора воспаления и капсульного антигена (К), определенных субтипов, блокирующих опсонизацию бактерий, сочетается с развитием пиелонефрита, другие субтипы могут вызывать энтеропатии (Н. Mijata, 1993). Все типы антигенов могут поддерживать тяжелое повреждение тканей в результате антительного ответа на них в условиях адгезии бактерий, а также повреждения экзотоксином (гемолизин, веротоксин). T.Matsumoto с соавт. (1992) показано, что бактерии, имеющие маннозочувствительные окончания, способны инокулироваться в ткань почки за счет пузырно-мочеточникового-лоханочно-почечного рефлюкса.
На ранних стадиях пиелонефрита повреждение почек обусловлено агрессией мигрирующих в них полиморфноядерных лейкоцитов. Дефект фагоцитоза ведет к замедлению вывода бактериальных антигенов, стимулирующих пул супрессорных лимфоцитов. В развитии пиелонефрита имеет значение снижение концентрации комплемента (Сз), как общей, так и местной (почечной) фракции, синтезируемой клетками почечного эпителия и мезангиума. Показано значение почечного интерлейкина–6 в развитии бессимптомной бактериурии и связь системного (организменного) интерлейкина-6 с развитием воспаления как такового.
Длительная циркуляция иммунных комплексов может быть связана и со снижением фагоцитарных функций нейтрофилов и макрофагов, и со снижением опсонитической функции, нарушающей фагоцитоз бактерий. Некоторые штаммы бактерий, наиболее часто высевающиеся при пиелонефрите содержат антигены перекрестно реагирующие с антителами к белку Тамма-Хорсфилла, синтезируемому клетками дистальной части проксимальных канальцев и восходящей части петли нефрона. Эти данные также свидетельствуют об участии иммунной системы в повреждении почек при пиелонефрите.
Одним из механизмов защиты ткани почек от инфекции и воспаления является высокая осмолярность в мозговом слое почки, поддерживаемая оптимальными концентрациями мочевины и натрия. Скопления полиморфноядерных лейкоцитов в бактериальном очаге, благодаря своей высокой супероксидной активности, ингибируют рост концентрации мочевины, что создает условия для бактериальной персиситенции и текущего воспаления (Takahashi K. et al., 1993). Подтверждением развития воспаления в почке, то есть пиелонефрита в условиях взаимовлияния иммунологической реактивности макроорганизма и микробного фактора, является связь с HLA-A1, B17 и A3 – антигенами гистосовместимости.
Острый пиелонефрит – заболевание, обусловленное бактериальным поражением ткани почки, заканчивающееся выздоровлением с возможным повторением.
Хронический пиелонефрит – инфекционное, воспалительное заболевание почек, в патогенезе которого взаимодействуют инфекция, нарушения уродинамики (пиелоренальный рефлюкс) и местного иммунитета. Заболевание характеризуется преимущественным поражением интерстиция почек, канальцевого аппарата с последующим вовлечением всех структур почки, рецидивирующим течением с исходом в нефросклероз. Реальная частота хронического пиелонефрита с учетом вышеизложенной концепции, составляет не более 1% (Г.В. Калугина с соавт., 1993), что подтверждается и материалами ВОЗ – частота смерти от инфекционных поражений почек в США – 0,001%, в Великобритании – 0,002%, в Германии – 0,002%.
6. Диагностика
Клинические признаки и симптомы ИМП
- лихорадка, ознобы, проливные поты
- частые и неотложные позывы к мочеиспусканию
- дизурия, возможна никтурия
- болезненность надлобковой области
- боль в боку, пояснице («почечные» симптомы)
- гематурия
- небольшая протеинурия (< 1 – 2 г/л)
- расстройства желудочно-кишечного тракта (тошнота, рвота)
- нарушения психики
Последние два признака чаще встречаются у пожилых пациенток, у которых классические симптомы могут отсутствовать.
Диагностические критерии ИМП
Скрининговые тесты:
- тест на лейкоцитарную эстеразу положителен при лейкоцитурии более 10-20 лейкоцитов/мл мочи (анализ не специфичен в отношений бактериурии)
- нитритный тест, как маркер бактериурии (основан на превращении нитратов в нитриты) Enterococci, S. saprophyticus, Acinetobacter species дают негативный результат
- сочетанное применение тестов на лейкоцитарную эстеразу и нитритного повышает диагностическую значимость скрининга
Микроскопия:
- лейкоцитурия – >10 лейкоцитов в поле зрения при микроскопии с высоким разрешением (х400) с использованием осадка центрифугированной мочи или >10 лейкоцитов в 1 мкл нецентрифугированной мочи (EAU, 2008).
- окраска бактерий по Граму с определением грам–позитивной и грам-негативной флоры из не центрифугированной мочи (выявление бактерий в мазке соответствует присутствию 105 колоний бактерий в 1 мл. мочи)
Бактериальная культура:
- определение количества бактериальных колоний в 1 мл мочи
Общевоспалительные реакции:
- лейкоцитоз, сдвиг формулы влево, ускорение СОЭ
При отсутствии эффекта от подобранной антибактериальной терапии показано дополнительное обследование:
- ультразвуковое
- рентгенконтрастное
- компьютерная томография
- урологическое
Таблица 2. Диагностическая значимость тестов ИМП у женщин с дизурией (Orenstein R, Wong ES. 1999).
| Тесты | чувствительность | специфичность |
| Экспресс тесты:
— лейкоцитарная эстераза — нитрит-тест — лейкоцитарная эстераза и нитрит-тест |
75-90%
35-85% 75-90% |
95%
95% 70% |
| Микроскопия:
— более 8 лейкоцитов в мкл мочи — более 20 лейкоцитов в мкл мочи — окраска по Граму |
91%
50% 90% |
50%
95% 90% |
| Посев:
— более 100 колоний в 1 мл мочи — более 100000 колоний в 1 мл мочи — любые колонии |
95%
51% 100% |
85%
59% 71% |
Острый пиелонефрит может быть серозным и гнойным (апостематозный нефрит). Апостематозный (гнойничковый) нефрит по данным J. Huang с соавт. (1992) подразделяется на очаговый, диффузный и мультиочаговый.
Существует особая форма острого пиелонефрита – эмфизематозный пиелонефрит, который чаще возникает у пациентов с сахарным диабетом (до 95%), описан и при ДВС – синдроме. Этиологический фактор обычный, может быть Candida. В 10% случаев эмфизематозный пиелонефрит сочетается с ксантогрануломатозным, при котором деструкция в почке сопровождается скоплением макрофагов, нагруженных липидами. Ксантогрануломатозный нефрит чаще возникает у женщин среднего возраста с рецидивирующей ИМП.
Клинически для пациентов с острым пиелонефритом свойственны: общий интоксикационный синдром, боли в проекции почек (вблизи нижних ребер!), часто ассиметричные – «Синдром одностороннего поражения почек», боли в животе по ходу мочеточников часто сопровождаются дизурией, в моче – бактериурия, лейкоцитурия, гематурия, цилиндрурия! Наиболее адекватна диагностика с помощью УЗИ и КТ, необходима консультация уролога!
Таблица 3. Критерии диагностики клинических форм ИМП у взрослых (IDSA, 1992; ESCMID, 1993; EAU, 2008).
| Категория | Диагностические критерии | Основные возбудители |
| 1.Острый неосложненный цистит; острая неосложненная ИМП у женщин | — дизурия, императивные позывы, частое мочеиспускание, — боль в надлобковой области
— нет симптомов в течение 4 недель до этого эпизода — пиурия — гематурия — ≥ 1000 КОЕ/мл — ≥ 10 лейкоцитов /мкл* |
— Escherichia coli
— Staphilococcus saprophyticus — Proteus mirabilus — Klebsiella pneumonae — Enterococcus species |
| 2.Острый неосложненный пиелонефрит | — лихорадка, озноб
— боль в поясничной области — другие диагнозы исключены — нет в анамнезе (R и УЗИ данных) урологических нарушений — ≥10000 КОЕ/мл — ≥ 10 лейкоцитов /мкл |
Та же |
| 3. Осложненная инфекция мочевых путей | — любая комбинация симптомов 1 и 2 категории
— наличие ≥1 факторов риска — ≥ 100000 КОЕ/мл у женщин — ≥ 10000 КОЕ/мл у мужчин или у женщин при заборе мочи катетером — ≥ 10 лейкоцитов/мкл |
— Escherichia coli
— Klebsiella pneumonae — Proteus mirabilus — E. species — Pseudomonas aeruginosa |
| 4. Рецидивирующая ИМП (антибактериальная профилактика) | — симптомы болезни
— ≥3 эпизодов за 12 месяцев микробиологически подтвержденных — < 1000 КОЕ/мл |
Та же |
| 5. Бессимптомная бактериурия | — ≥ 100000 КОЕ/мл
— ≥ 10 лейкоцитов /мкл в 2 образцах через 24 часа |
Та же |
| 6. Обусловленная катетеризацией ИМП | — симптомы болезни
— > 100 КОЕ/ мл |
— зависит от продолжительности катетеризации |
Примечание: * – соответствует 10000 лейкоцитов/мл в пробе Нечипоренко, IDSA – Американское общество инфекционных заболеваний, ESCMID – Европейское общество клинической микробиологии и инфекционных заболеваний.
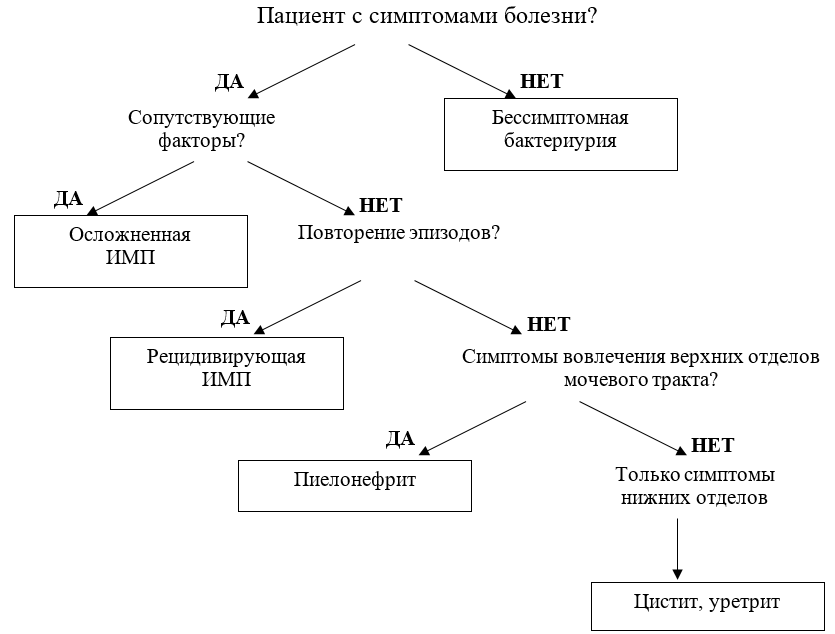
Рисунок 3. Ориентировочная основа действий в постановке диагноза (Orenstein R, Wong ES. 1999).
У беременных острый пиелонефрит возникает в 25-30%, тогда как бессимптомная бактериурия (ББ) встречается значительно чаще и является фактором риска ИМП, развитию которой способствуют гормональные нарушения уродинамики и механическое давление. Мерой профилактики ИМП у беременных может быть максимально возможная физическая активность и оптимальный питьевой режим, а также растительные уросептики при ББ.
Основой диагностики хронического пиелонефрита является совокупность: общеинтоксикационного синдрома (лихорадка и др.), «почечного» синдрома (боли в области нижних ребер, в животе по ходу мочеточников чаще асимметричные), мочевой синдром (поллакиурия, дизурия, лейкоцитурия, гематурия, при отсутствии в ОАМ – проба Нечипоренко, бактериурия не менее 105 в мл мочи, протеинурия не более 1 г/л).
Однако следует учитывать, что практически все выше приведенные признаки имеются при ИМП (нижних мочевых путей), а также могут встречаться при самых различных лихорадочных состояниях (инфекциях), как неспецифическая реакция почек, несвязанная с их патологией.
Диагностически значимыми для хронического пиелонефрита они могут быть только в случае выявления:
- гипостенурии или изостенурии, т. е. нарушения коцентрационной функции почек в результате повреждения интерстиция мозгового слоя почек с уменьшением осмотической концентрации мочи (снижение удельного веса мочи на фоне ограничения употребления жидкости и по пробе Зимницкого);
- нарушения структуры почек, в том числе чашечно-лоханочной системы, выявленное при в/в урографии (симптом Ходсона – нарушение соотношения слоев в почке), асимметрия контрастирования полостной системы почек;
- цилиндрурии, как признака поражения почек, особенно лейкоцитарными цилиндрами, хотя это может быть признаком и другого почечного заболевания;
- генетического анамнеза с указанием на достоверное, аналогичное заболевание у кровных родственников.
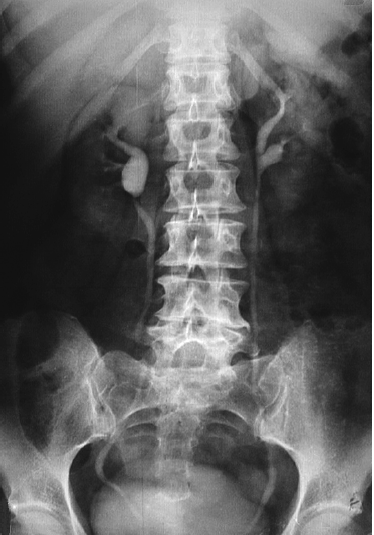
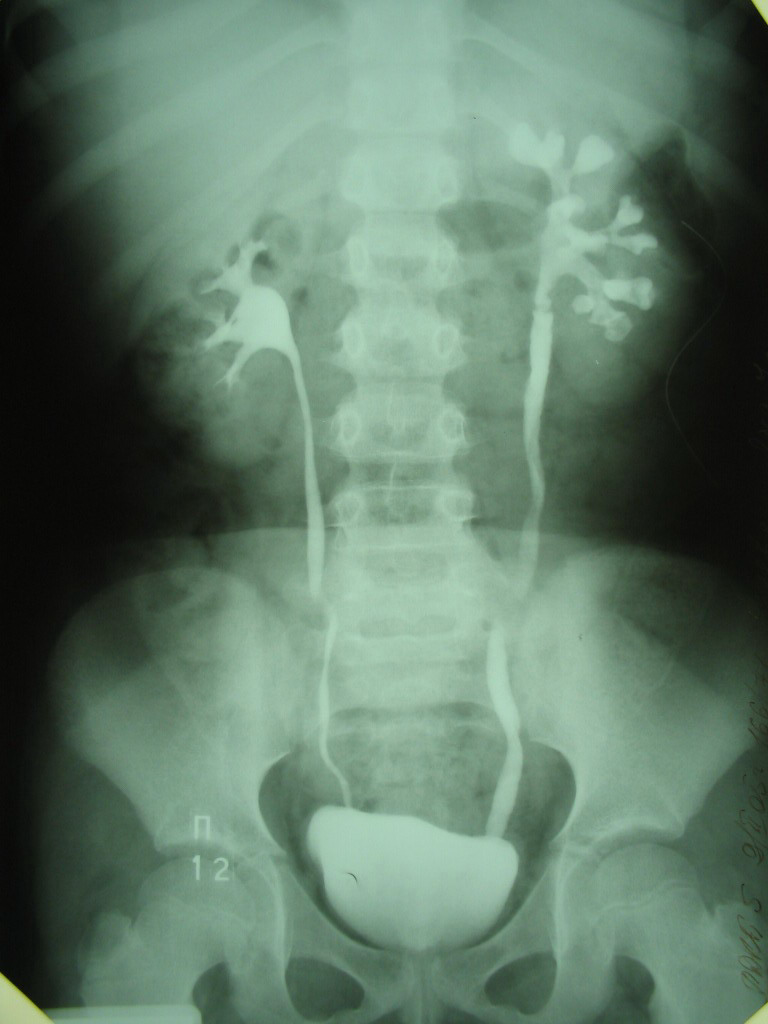
Рисунок 3. Изменение структуры почек и мочевыводящей системы при внутривенной урографии.
Данные нефробиопсии – нейтрофильная и лимфоплазмоцитарная инфильтрация, атрофия канальцев, перигломерулярный фиброз, повреждение междольковых артериол, развитие фиброза с обилием гиалиновых слепков в канальцах, запустеванием и гиалинозом петель капилляров клубочков, не являются патогномоничными и не всегда достоверны в связи с очаговостью процесса, и поэтому не могут быть рекомендованы для широкого использования. Также как и иммуно-гистологическое исследование – обнаружение в ткани (канальцев, сосудов) антител к антигену возбудителя.
УЗИ позволяет выявить ряд неспецифических изменений почек и мочевыводящих путей – уменьшение размеров почек, истончение их паренхимы, наличие расширенной чашечно-лоханочной системы, изменение эхогенности за счет нефросклероза.
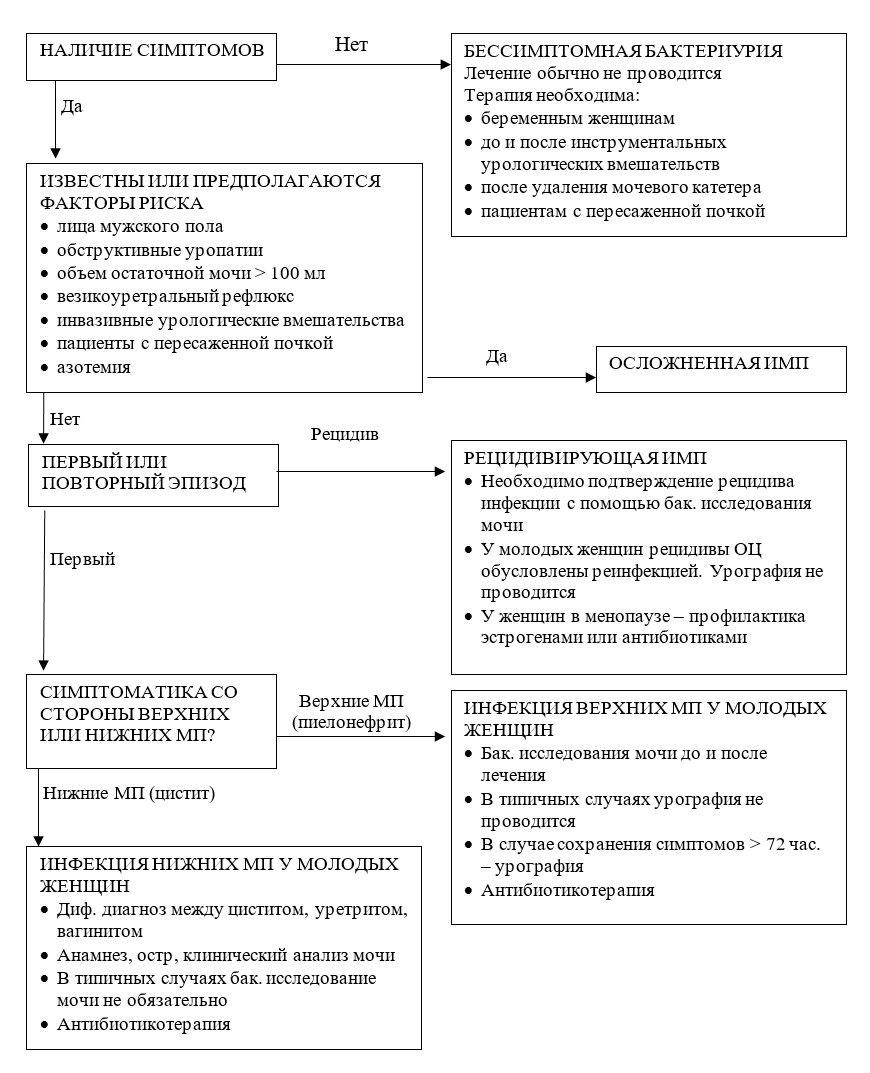
Рисунок 5. Алгоритм ведения пациентов с инфекциями мочевыводящих путей.
Доплер-эхография позволяет выявить рано возникающие расстройства перфузии и этим подтвердить другие диагностические критерии (Eggli K., Eggli D. 1992).
Очаг воспаления и признаки нарушения почечной функции могут быть выявлены при гаммасцинтиграфии Тс- асимметрия выведения изотопа.
Перспективными методами, однако доступными только специализированным центрам, следует считать определение HLA-фенотипов, состояние Т- и В-системы иммунитета, циркулирующих иммунных комплексов, антител к бактериальному антигену, особенно О-антигену.
7. Лечение
Неспецифическая терапия, включающая увеличение приема жидкости, закисление мочи, потребление клюквенного сока и анальгетиков играет ограниченную роль в лечении ИМП. Главное значение имеет антимикробная терапия.
Таблица 4. Антибактериальная терапия (EAU, 2007).
| Группы больных |
Способ приема |
Длительность приема | Выбор препарата |
| Острая неосложненная ИМП у женщин
(острый цистит) |
орально | 3 дня
7 дней у пациентов с СД, длительностью симптомов |
В качестве препаратов первой линии:
Фторхинолоны: ∙ норфлоксацин 250 мг 2 р/д ∙ ципрофлоксацин 250 мг 2 р/д ∙ ломефлоксацин 400 мг 2 р/д ∙ офлоксацин 200 мг 2 р/д ∙ спарфлоксацин 400 мг 1 день 200 мг 1 р/д ∙ левофлоксацин 250 мг 1 р/д Альтернативные препараты: — амоксициллин/ клавулонат 500 мг 2 р/д — цефиксим 400 мг 1 р/д — нитрофурантоин 100 мг 4 р/д |
| Неосложненная ИМП у беременных | орально | 7 дней | — цефалоспорины 2-3 поколения
— фосфомицин — амоксициллин/клавулонат |
| ИМП у мужчин | орально | 7 дней и более по показаниям | — фторхинолоны |
| Бессимптомная батериурия у беременных | орально | 3-7 дней | — цефалоспорины 2-3 поколения
— фосфомицин — амоксициллин/клавулонат |
| Бессимптомная батериурия у пожилых | орально | 7 дней при высоком уровне бактериурии | — цефалоспорины 2-3 поколения
— фосфомицин — амоксициллин/клавулонат Альтернативное лечение: — фторхинолоны дозу определяют по КФ |
| Острый неосложненный пиелонефрит нетяжелый
Острый пиелонефрит тяжелый |
Орально при отсутствии выраженной интоксикации и ОПН
Парентерально (в/в) при выраженной интоксикации, сепсисе, затем орально при снижении температуры |
10-14 дней
3 дня или до исчезновения лихорадки до 14 дней |
Препараты первого выбора:
— фторхинолоны в стандартных дозах Альтернативные препараты: — амоксициллин/клавулонат — цефалоспорины 2-3 поколения (цефиксим, цефуроксим) Препараты первого выбора: — фторхинолоны — амоксициллин /клавулонат Альтернативные препараты: — цефалоспорины 2-4 поколения -нитрофурантоин 100 мг 4 р/д в/в
|
| Осложненная ИМП | Парентерально
орально |
3 дня или до купирования лихорадки
14 дней |
Препараты первого выбора:
— фторхинолоны в стандартных дозах. Альтернативные препараты: — цефалоспорины 2-4 поколения — нитрофурантоин |
| Грибковые ИМП у катетеризированных | Парентерально (в/в) при тяжелой инфекции | — удалить катетер после промывания мочевого пузыря амфотерицином В
— амфотерицин — флюконазол |
Резистентность к антибиотикам основных возбудителей ИМП в России
При больничных ИМП резистентность инфекции к фторхинолонам (ФХ) 15 – 17 %, к нитрофурантоину 1,8%, к цефалоспоринам 2-4 поколений около 4%. В отношении Psevdomonas aeruginosa, E. Coli, Klebsiella pneumone нередко эффективны только карбапенемы и полимиксин.
При внебольничных ИМП резистентность к нитрофурантоину, фосфомицину, цефалоспоринам 2-4 поколений 0%, к ФХ 4,8%, к ингибиторзащищенным пенициллинам 0,8%.
Пороговый уровень резистентности инфекции при котором возможно использование антибактериальных препаратов 20%. Этот порог в России перешагнули триметоприм, Ко-тримоксазол, ампициллин, амоксициллин. (В России не применяется ряд антибактериальных препаратов, рекомендованных EAU, в том числе макрокристаллическая форма нитрофурантоина, использованная в исследованиях и рекомендованная к применению)
Таким образом, предложенный в пособии выбор антимикробных препаратов для лечения ИМП подтверждается объективными отечественными данными по этиологии и антибиотикорезистентности основных уропатогенов
Лечение рецидивирующих ИМП
Терапия рецидивирующих ИМП — задача сложная.
Рецидив – если возбудитель не устранен в результате антибактериального лечения, что устанавливается посевом мочи в конце курса лечения, и это приводит к новому эпизоду болезни (после 7 дней от лечения).
Реинфекция – если после лечения бактериурия была устранена, но эпизоды болезни возникают в связи с новым инфицированием (после 6 недель от лечения).
При рецидиве ИМП – показан продленный курс антибактериальной терапии до 3-х недель. При частых повторных ИМП (не менее 2-х эпизодов в течение полугода) эффективен непрерывный прием антибиотиков в низких дозах в течение 6 месяцев (ежедневно или 3 раза в неделю), триметоприм-сульфаметоксазол (40/200 мг) 1 р/д, норфлоксоцин 200 мг 1 р/д или цефалексин 250 мг 1 р/д (IDSA, 2001; Лопаткин Н.А. и соавт., 2002).
В других российских рекомендациях длительная терапия рецидивирующих ИМП считается нецелесообразной из-за возможности серьезных осложнений (тубулоинтерстициальный нефрит, волчаночный синдром и т.д.).
У пациентов с реинфекциями показано профилактическое лечение с учетом факторов риска:
- — мочеиспускание сразу после полового акта;
- — отказ от диафрагмы со спермицидами;
- — прием антибактериальных препаратов (триметоприм, хинолоны) до или после полового акта.
При появлении рецидива или реинфекции пациенткам рекомендуется самостоятельно принимать антибактериальные препараты (как при неосложненной ИМП 3-7 дней).
У женщин в постменопаузе частоту обострения ИМП снижает применение гормональных кремов интравагинально или периуретрально до а/б терапии.
Лечение хронического пиелонефрита
Режим определяется состоянием больного и активностью процесса. В период высокой температуры – режим постельный, так как это улучшает кровообращение в почках и способствует увеличению диуреза, очищению от бактерий, уменьшает болевой синдром. Режим расширяется при снижении температуры.
Диета у пациентов без гипертензии и почечной недостаточности почти не отличается от обычного пищевого рациона. Необходимо достаточное количество жидкости и соли, небольшое ограничение пряностей (при гипертензии – соль до 6 г/с, ограничение белка при ПН). Предпочтение отдается молочным продуктам, кашам. Необходим «водный диурез» для освобождения от инфекции и детоксикации, при условии отсутствия почечного блока, а также сердечно-сосудистой недостаточности. Витамины.
Медикаментозная терапия:
1. Антибактериальная – выбор антибиотика осуществляется эмпирически с учетом вероятной бактериальной инфекции с коррекцией после бактериологического исследования мочи в случае необходимости.
У пациентов с латентным пиелонефритом и минимальной, и умеренной активностью воспаления лечение проводят амбулаторно, антибактериальные препараты назначаются орально. Согласно большинству рекомендаций препаратами первого выбора являются фторхинолоны 0,5-0,8 г/с. Курсы лечения 7-14 дней.
У беременных препаратами первого выбора являются амоксициллин с клавулоновой кислотой.
В тяжелых случаях при высокой активности воспалительного процесса показана госпитализация. Антибактериальная терапия проводится парентерально, в/в и в/м. Фторхинолоны 0,8 г/с, кефзол 3-4-6 г/с, цефтриаксон 1-2 г/с, аминогликозиды – чаще гентамицин 160-240 мг/с или амикацин (только в стационаре!), в том числе в сочетании с другими антибиотиками. Длительность парентеральной терапии 3-5 дней, редко больше – только при высокой активности, затем можно перейти на оральный прием фторхинолонов в обычных дозах.
При наличии грибковой инфекции показаны антифунгинальные препараты: амфотерицин в/м 0,25-0,5 мг/кг 3 дня, флуцитозин орально 50-150 мг/кг через 6 часов.
При выраженном токсическом синдроме проводится инфузионная терапия.
В случае неэффективности медикаментозной терапии или явных признаках обструкции мочевых путей показано урологическое обследование и лечение.
2. Фитотерапия может быть назначена после завершения антибактериальной терапии или одновременно с ней. Фитосборы воздействуют и на микробный процесс, обладая антибактериалным действием, и улучшают уродинамику, могут использоваться для профилактики обострений.
3. Иммунокоррегирующая терапия: достаточно часто применявшаяся разными авторами, в основном эмпирически, иммуномодуляция существенных результатов не дала и широкого распространения не получила, вероятно, в том числе и в связи со сложностью иммунологического контроля.
Применялись препараты микробного (пирогенал), природного (жень-шень, лимонник, гормоны вилочковой железы, нуклеиновые кислоты, витамины Е, С, В), синтететического (левамизол, диуцифон) происхождения, лимфокины (интерферон).
Возможно, со временем иммуномодуляторы будут включены в основные схемы лечения больных ХП.
Таблица 5. Cвойства лечебных трав, используемых при заболевании почек.
| Вид растения | Действие | |||
| Противовоспалительное | Мочегонное | Кровоостанавливающее | Вяжущее | |
| Зверобой
Толокнянка Шалфей Ромашка Крапива Шиповник Брусника Хвощ полевой Почечный чай Можжевельник Девясил Цветки василька Корень дягиля Лист березы Бузина черная Горец птичий |
+++
++ ++ ++ ++ ++ ++ + — ++ + — — — + + |
+
+++ — — — — ++ +++ +++ +++ ++ ++ ++ ++ + |
+
— — — ++ ++ — ++ — — + — — — — +++ |
++
+ +++ — + + — + — — — — — — — +++ |
4. Санаторно-курортное лечение: климатическое лечение для больных ХП специально не используется. Популярно бальнеологическое лечение. Основным курортным фактором является минеральная вода с минеральными ваннами и другими физическими методами. Лечебные минеральные питьевые воды обладают выраженным противовоспалительным, диуретическим действием, улучшают почечный плазмоток и фильтрацию мочи. Некоторые воды – нафтуся (Трускавец) обладают спазмолитическим действием, способствуют отхождению камней. Минеральные воды (Джермук, Боржоми и др.), обладающие свойством повышать Ph мочи используются у пациентов с мочекислым диатезом, уролитиазом.
Выраженным противовоспалительным и диуретическим действием обладают: гидрокарбонатно-сульфатно-натриево-кальциевые воды (Славянская, Смирновская, Лермонтовская) и гидрокарбонатно-кальциево-магниевые воды (Нафтуся).
Противопоказания: нарушения оттока мочи, требующие хирургической коррекции, ХП в активной фазе, хроническая почечная недостаточность, сопутствующая патология (сердечно-сосудистая недостаточность, высокая гипертензия, опухоли и др.).
Таблица 6. Дозы антибактериальных препаратов для лечения ИМП у взрослых.
| Антибиотик | Доза терапевтическая | профилактическая 1 раз в день внутрь | |
| внутрь | парентерально | ||
| Амикацин | 15 мг/кг в стуки за 1 введение | ||
| Амоксициллин | 0.25 – 0.5 г
3 раза в сутки |
||
| Амоксициллин
клавуланат |
0.375 – 0.625 мг
3 раза в сутки |
1.2 г 3 раза в сутки | |
| Ампициллин | 0.25 – 0.5г
4 раза в сутки |
0.5-1.0
4 раза в сутки |
|
| Ампициллин /
сульбактам |
1.5-3.0 г
4 раза в сутки |
||
| Гентамицин | 3-5 мг/кг в сутки
за 1 введение |
||
| Ко-тримоксазол | 0.96 г 2 раза в сутки | 0.96 г
2-3 раза в сутки |
0.24 г |
| Левофлоксацин | 0.25 г 1 раз в сутки | 0.25 г 1 раз в сутки | |
| Нетилмицин | 5 мг/кг в сутки
за 1 введение |
||
| Нитрофурантоин | 0.1 г 4 раза в сутки | 0.05 г | |
| Норфлоксацин | 0.4 г 2 раза в сутки | 0.2 г | |
| Офлоксацин | 0.2-0.4 г
2 раза в сутки |
0.2- 0.4 г
2 раза в сутки |
0.1г |
| Пефлоксацин | 0.4 г 2 раза в сутки | 0.4 г 2 раза в сутки | 0.2 г |
| Фосфомицин
трометамол |
3.0г однократно | ||
| Цефалексин | 0.5 г 4 раза в сутки | 0.125 г | |
| Цефепим | 1-2 г
2 раза в сутки |
||
| Цефиксим | 0.2-0.4 г
1-2 раза в сутки |
||
| Цефуроксим-аксетил | 0.25-0.5 г
2 раза в стуки |
||
| Цефуроксим- натрия | 0.5-1.5 г
3 раза в сутки |
||
| Ципрофлоксацин | 0.25-0.5 г
2 раза в сутки |
0.2-0.4 г
2 раза в сутки |
0.1 г |
| Цефоперазон | 2 г 2-3 раза в сутки | ||
| Цефтриаксон | 1-2 г 1 раз в сутки | ||
8. Приложение
Таблица 7. Нормативы анализа мочи.
| Объем | 750–2000 мл/сут |
| Удельный вес в утренней порции | ≥1022 |
| Колебания удельного веса | 1002–1028 |
| Белок | <150 мг/сут |
| рН | 4.5–8.0 |
| СКФ (по клиренсу креатинина) | 91–130 мл/мин |
| Эритроциты | <3 в п/зр. осадка (AUA, 2001) |
| Лейкоциты | <5 в п/зр. осадка |
| Гиалиновые цилиндры | <3 в п/зр. осадка |
Литература:
- Дональд Е. Храйчик, Джон Р. Седор, Майкл. Б. Ганц, Секреты нефрологии. пер. с англ. М. СПб. Бином, Невский диалект; 2001; 87-92
- Морозов А.В. Хроническая инфекция мочевых путей: патогенез, принципы диагностики и лечения. РМЖ 2001;9;23; 1074 – 76.
- Джон Мертон, Справочник врача общей практики. М. Практика 1998; 156-163.
Лопаткин Н.А. с соавт. Выбор антибактериальных препаратов при ИМП. Методическое пособие для врачей, М. 2002; 1–10. - Рябов С.И. Наточин Ю.В. Функциональная нефрология. СПб. Лань. 1997; 185-211.
Рябов С.И. Нефрология. СПб. Лань; 2000; 155-170. - Тареева И.Е. Руководство по нефрологии. М. Медицина; 2000; 234-250.
- Шулутко Б.И. Воспалительные заболевания почек. СПб. Ренкор. 1998; 10-130.
- Шулутко Б.И. Тубулоинтерстициальные болезни почек. Нефрология. 2004; 8; 93-7.
- Robert Orenstein. D.O., Edward S. Wong. M.D. Urinary Tract Infection in Adult American Academy of Family Ph. 1999; March 1:1-15.
- Stephan D., Fihn M.D. Acut Uncomplicated Urinary Tract Infection in Women. N. Engl. J. Med. Clin. pract. 2003; 259-266.
- John W. Warren, Elias Abrutyn, J. Richard Hebel et al. Guidelines for Antimicrobial Treatment of Uncomplicated Acute Barterial Cystitis and Acute Pyelonephritis in Women. Clin. Inf. Dis. 1999; 745-758.
