Атипичные формы и осложнения острого аппендицита
Содержание страницы
1. Историческая справка
Абсцессы в правой подвздошной области были известны еще в древнем Египте, однако работы, связывающие их с заболеванием червеобразного отростка, появились лишь во второй половине XIX века. Первое описание аппендикса принадлежит итальянскому врачу Да Карпи (1521 г.). Изображения червеобразного отростка встречаются на анатомических рисунках Леонардо да Винчи, сделанных в 1492 году, а также в труде А. Везалия (1543 г.).
Первую достоверно известную аппендэктомию выполнил в 1735 году основатель госпиталя Святого Георгия в Лондоне Claudius Amyand.
Термин «аппендицит» был предложен американским хирургом R. Fitz на съезде Американской врачебной ассоциации в 1886 году. Фитц подчеркнул, что основной причиной гнойников правой подвздошной ямки является червеобразный отросток и отчетливо описал клинику заболевания. В 1889 году А. А. Бобров удалил часть червеобразного отростка из аппендикулярного инфильтрата, а в 1890 году А. А. Троянов выполнил первую аппендэктомию в Обуховской больнице (г. Санкт-Петербург). Впоследствии было предложено несколько оперативных доступов, из которых наиболее удачным оказался косо-переменный разрез McBarney (1894 г.). Позднее этот же доступ независимо был предложен Н. М. Волковичем и П. И. Дьяконовым.
Первоначально при аппендэктомии отросток просто перевязывался у основания. В 1895 году R. Dawbarn предложил наложение кисетного шва. В настоящее время лигатурный способ обработки культи червеобразного отростка в основном применяется у детей и при лапароскопических операциях, однако имеется немало его сторонников и при обычной аппендэктомии.
В 1933 году состоялась Всероссийская конференция по острому аппендициту, в ходе которой было решено, что больных острым аппендицитом необходимо как можно раньше госпитализировать в хирургическое отделение и срочно оперировать в любые сроки от начала заболевания. Единственным противопоказанием был признан сформировавшийся аппендикулярный инфильтрат без признаков абсцедирования. Решением III Всесоюзной конференции хирургов и травматологов-ортопедов (1967 г.), явилось следующее: «При установлении диагноза острого аппендицита показана срочная операция, независимо от формы острого аппендицита, возраста больного и времени, прошедшего от начала заболевания».
В дифференциальной диагностике острого аппендицита особое место занимает лапароскопия. Впервые осмотр брюшной полости через разрез заднего свода влагалища при помощи зеркал и налобного рефлектора произвел в 1901 году акушер-гинеколог Д.О. Отт. Лапароскопическую аппендэктомию впервые в 1982 году выполнил K. Semm.
2. Анатомия и физиология червеобразного отростка
По некоторым данным, аппендикс эволюционирует не меньше 80 млн лет. Червеобразный отросток отходит от заднемедиальной стенки слепой кишки в месте схождения трех тений и обычно направляется книзу и медиально. Чаще имеет длину 7–12 см и диаметр 5–7 мм, располагается интраперитонеально, имеет свою брыжейку, в которой находятся сосуды, нервы, жировая ткань. Стенка отростка представлена серозной, мышечной, подслизистой и слизистой оболочками. Мышечная оболочка червеобразного отростка состоит из двух слоев — продольного и циркулярного. В подслизистой основе имеется большое количество лимфатических фолликулов и сосудов. Слизистая оболочка выстлана цилиндрическим эпителием, образует глубокие крипты. Со слепой кишкой отросток сообщается узким отверстием, слизистая которого в ряде случаев имеет полулунные складки — заслонки Герлаха. Слепая кишка в спавшемся состоянии лежит в глубине правой подвздошной области, прикрыта петлями тонкой кишки и большим сальником. Раздутая слепая кишка обычно расположена у передней брюшной стенки. Аппендикс может занимать различное положение по отношению к слепой кишке: медиальное, латеральное (в правом боковом канале), восходящее, нисходящее. Иногда он достигает мочевого пузыря, прямой кишки, яичников, маточных труб. В 5–7 % наблюдений червеобразный отросток располагается ретроцекально, а в 2 % — частично или полностью ретроперитонеально. В последнем случае отросток может контактировать с правым мочеточником или, что значительно реже, с правой почкой. При незавершенном повороте кишечника в зависимости от его степени слепая кишка с аппендиксом располагаются выше подвздошной ямки — в мезогастрии, правом подреберье, реже в эпигастрии. При обратном расположении органов слепая кишка и червеобразный отросток располагаются в левой подвздошной ямке. В целом, атипичное расположение встречается в 10–17 % случаев. Крайне редко бывает удвоение червеобразного отростка или его интрамуральное (внутристеночное) расположение.
Кровоснабжается червеобразный отросток проходящей в его брыжейке а. appеndicularis, являющейся ветвью a. ileocolica, которая отходит от — mesenterica superior. Отток крови от аппендикса идет по одноименным венам. У женщин от основания отростка к правой широкой связке матки может идти связка Кладо, содержащая сосуды.
Лимфоотток осуществляется по внутриорганным лимфатическим сосудам, образующим сеть во всех слоях отростка и впадающим в подвздошно-ободочные лимфатические узлы по ходу a. ileocolica, а далее в лимфатические узлы по ходу верхней и нижней брыжеечных артерий и в парааортальные лимфатические узлы.
Червеобразный отросток имеет симпатическую иннервацию из верхнего брыжеечного и чревного сплетений и парасимпатическую иннервацию волокнами блуждающего нерва.
О значении аппендикса имеется много противоречивых сведений. Ряд авторов считают, что он важен как лимфоидный, секреторный и инкреторный орган и имеет отношение к кишечной микрофлоре и моторике толстой кишки. Имеются данные о значении отростка в реакциях несовместимости при трансплантации органов. Однако большинство авторов находят значение отростка преувеличенным, при этом, не считая его бесполезным.
3. Эпидемиология, патогенез и патологоанатомическая картина острого аппендицита
Острый аппендицит — одно из самых распространенных хирургических заболеваний. Заболеваемость острым аппендицитом составляет 4–5 человек на 1000 населения. Наиболее часто острый аппендицит встречается в возрасте от 20 до 40 лет, женщины болеют в 1,5–2 раза чаще, чем мужчины. В экстренной хирургии до 30–40 % всех операций приходится на острый аппендицит. В среднем каждая пятая аппендэктомия выполняется при неизмененном отростке. Послеоперационные осложнения при неперфоративном аппендиците встречаются у 1–2 %, при ограниченном перитоните у 5– 9 %, при распространенном перитоните достигают 20 %. Послеоперационная летальность составляет 0,1–0,3 %. Для сравнения, летальность при консервативном лечении в начале XX века была 7–10 %.
Известны несколько теорий возникновения острого аппендицита: теория Дьелафуа (обтурации), теория Грекова (рефлекторная), теория Риккара (ангиоспазма), теория Ашоффа (инфекционная), теория Рейндорфа (гельминтная), теория Давыдовского (лимфоидной ткани отростка), теория Шамова — Еланского (аллергическая), теория Вишневского — Русанова (нейро-рефлекторная). В патогенезе аппендицита основное значение имеет обтурация просвета червеобразного отростка. Способствовать обструкции могут каловые камни, инородные тела, отек в результате воспаления, гиперплазия лимфоидных фолликулов, спайки, приводящие к перегибам, опухоли. Закупорка ввиду продолжающейся секреции слизи приводит к повышению давления в просвете отростка и способствует нарушению внутристеночной микроциркуляции. При этом создаются условия для размножения микроорганизмов, выделяющих токсины, происходит изъязвление слизистой оболочки и прогрессирование деструктивных процессов. Появляется серозный выпот, который в дальнейшем инфицируется. В конечном итоге развивается некроз и перфорация отростка, приводящие к периаппендикулярному абсцессу или перитониту. При благоприятном течении заболевания фибрин, выпадающий из экссудата, склеивает вокруг очага воспаления петли кишечника и большой сальник — развивается аппендикулярный инфильтрат. В ряде случаев, преимущественно у пожилых пациентов на фоне распространенного атеросклероза или нарушения реологии крови происходит тромбоэмболия a. appendicularis с формированием первично-гангренозного аппендицита.
Различают простой (поверхностный), флегмонозный и гангренозный аппендицит. Простой аппендицит называют еще катаральным. Термин этот не совсем точен, однако является общепринятым и повсеместно употребляющимся. Катар — воспаление слизистой оболочки, а при аппендиците воспаление никогда не начинается со слизистой. При простом аппендиците отросток несколько напряжен, утолщен, серозная оболочка гиперемирована. Слизистая оболочка отечная, рыхлая. Интрамурально в стенке отростка может выявляться локальный очаг деструкции. В брюшной полости появляется прозрачный серозный выпот. При флегмонозном аппендиците червеобразный отросток резко напряжен, утолщен, гиперемирован, может быть покрыт налетом фибрина, в просвете имеется гной. Выпот в брюшной полости может быть серозным, серозно-фибринозным, гнойным. При гистологическом исследовании отростка определяются утолщение стенки, выраженная лейкоцитарная инфильтрация, изъязвления слизистой оболочки, нарушение дифференциации слоев. В ряде случаев при полной обтурации просвета отросток резко увеличивается в размерах, представляя собой гнойный мешок — формируется эмпиема. При гангренозном аппендиците происходит некроз участка или всего червеобразного отростка. Последний утолщен, резко инфильтрирован, багрово-цианотичного, багрово-черного, грязно серого или грязно-зеленого цвета. В брюшной полости серозный, серозно-фибринозный или гнойный выпот может быть с неприятным запахом. При гистологическом исследовании определяется некроз стенки отростка. Брюшина подвздошной ямки становится тусклой, на ней и прилежащих петлях кишечника и сальнике появляется налет фибрина. При прогрессировании некротических изменений развивается перфорация. В некоторых случаях происходит самоампутация отростка.
4. Острый аппендицит при типичном расположении отростка
Наиболее постоянным симптомом острого аппендицита является боль. Боли появляются внезапно, носят постоянный характер, иногда схваткообразно усиливаются, неинтенсивны, иррадиация не характерна. В то же время при эмпиеме отростка боли могут быть резко выражены. В начале приступа острого аппендицита боли ощущаются в эпигастральной или мезогастральной области — в проекции солнечного сплетения (висцеральная боль, появляется при раздражении вегетативных окончаний отростка), а через несколько часов (обычно 2–4) перемещаются в правую подвздошную область (соматическая боль, появляется при раздражении выпотом париетальной брюшины). Этот симптом перемещения болей носит название симптома Кохера — Волковича и
является одним из важнейших симптомов острого аппендицита. Локализация болей обычно соответствует месту расположения воспаленного отростка. Иногда с самого начала заболевания боли локализуются в правой подвздошной области. При прогрессировании воспалительного процесса и развитии перитонита зона распространения болей увеличивается. При развитии гангрены и гибели нервных окончаний отростка боли стихают. При прободении червеобразного отростка наблюдается внезапное усиление болей.
Вскоре после начала болей может появиться тошнота, однократная рвота. Характерна слабость, недомогание, потеря аппетита, субфебрильная температура тела, задержка стула. При развитии перитонита указанные признаки прогрессируют, температура становится гектической. Однако следует иметь ввиду, что у части пациентов кроме болей никаких других проявлений нет. Объективно может быть умеренная тахикардия. Язык влажный, обложен. Живот не вздут, участвует в дыхании. При развитии перитонита язык становится сухим, во время дыхания правая половина живота отстает от левой, а при перфоративном аппендиците может не участвовать в дыхании. При поверхностной пальпации можно выявить зону болезненности, гиперестезии кожи, напряжение мышц.
Наиболее значимыми для диагностики являются следующие симптомы:
- Симптом Ситковского. При повороте со спины на левый бок происходит усиление болей в правой подвздошной области.
- Симптом Бартомье — Михельсона. При пальпации в положении пациента на левом боку болезненность в правой подвздошной области возрастает.
- Симптом Ровзинга. Усиление болей в правой подвздошной области при толчкообразной пальпации в левой подвздошной области. При этом необходимо второй рукой придавить сигмовидную кишку к крылу левой подвздошной кости.
- Симптом Раздольского. Болезненность при перкуссии в правой подвздошной области. Является перитонеальным симптомом.
- Симптом Воскресенского (симптом «рубашки», симптом скольжения). Усиление болезненности при проведении рукой сверху вниз от мечевидного отростка к подвздошным областям слева и справа. Является перитонеальным симптомом.
- Симптом Щёткина — Блюмберга. Усиление боли при резком отдергивании руки после надавливания. Является перитонеальным симптомом.
Таким образом, при всем многообразии симптомов, кардинальными признаками острого аппендицита являются локальная болезненность и напряжение мышц в правой подвздошной области.
Во многих странах для диагностики острого аппендицита используется система балльной оценки Alvarado (А. Alvarado, 1986), известная также, как шкала MANTRELS (аббревиатура от: миграция боли, анорексия, тошнота, рвота, болезненность в правом нижнем квадранте, боль при отнятии руки, повышение температуры, лейкоцитоз, сдвиг влево) (таблица 1).
Таблица 1 — Шкала MANTRELS
| Симптом | Баллы |
| Миграция боли | 1 |
| Анорексия | 1 |
| Тошнота, рвота | 1 |
| Болезненность в правой подвздошной области | 2 |
| Симптом Щеткина — Блюмберга | 1 |
| Температура 37,3 °С | 1 |
| Лейкоцитоз более 10×109/л | 2 |
| Сдвиг лейкоцитарной формулы влево | 1 |
| Сумма баллов и вероятность острого аппендицита | |
| Острый аппендицит маловероятен | 1–4 |
| Острый аппендицит возможен (необходимо наблюдение) | 5–6 |
| Острый аппендицит наиболее вероятен | 7–10 |
По разным данным чувствительность шкалы Alvarado при 7 баллах и выше составляет в среднем для взрослых мужчин 94 %, для женщин 83 %, для детей 85 %, для пожилых пациентов 82 %.
В общем анализе крови выявляется лейкоцитоз, обычно не выше 13– 15×109/л, хотя при деструктивных формах и перитоните может достигать 18–20×109/л и наблюдаться сдвиг лейкоцитарной формулы влево. Особое значение имеет динамический контроль лейкоцитоза при наблюдении за пациентом с неясным диагнозом. В биохимическом анализе крови и общем анализе мочи обычно изменений нет.
Рентгенологические методы исследования в диагностике острого аппендицита неинформативны и применяются лишь для дифференциальной диагностики.
Ультразвуковое исследование в ряде случаев может помочь в диагностике острого аппендицита. Следует отметить, что достоверность УЗИ при остром аппендиците не превышает 50–60 %. В ряде случаев возможно выявление следующих признаков:
- Увеличение размера отростка.
- Утолщение стенки отростка (при эмпиеме возможно истончение).
- Нарушение дифференциации слоев отростка (при деструкции).
- Ригидность отростка при дозированной компрессии датчиком.
- Наличие выпота в подвздошной ямке и малом тазу.
- Появление дополнительного эхопространства между маткой и боковой поверхностью париетальной брюшины (при беременности).
Наибольшей достоверностью в диагностике острого аппендицита обладает лапароскопия. Возможно выявление следующих признаков:
- Ригидность червеобразного отростка.
- Гиперемия серозной оболочки.
- Наложения фибрина на отростке или париетальной брюшине.
- Инфильтрация брыжейки отростка.
- Инфильтрация купола слепой кишки.
- Выпот в боковом канале и малом тазу.
- Отек забрюшинной клетчатки по правому боковому каналу.
- Гиперемия париетальной брюшины подвздошной ямки.
5. Эмпиема червеобразного отростка
Эмпиема отростка встречается в 1–2 % случаев острого аппендицита. Клинически эта форма имеет особенности, отличные от флегмонозного аппендицита. Для эмпиемы не характерен симптом Кохера — Волковича. Боли в животе начинаются непосредственно в правой подвздошной области, обычно развиваются медленно. Общее состояние больного в начальный период страдает мало. К 3–5 дню заболевания боли становятся выраженными, могут принять пульсирующий характер, наблюдается однодвухкратная рвота, температура тела повышается до 38–39 °С. Выражена интоксикация. Симптомы Ситковского, Бартомье — Михельсона, Ровзинга обычно положительны. При глубокой пальпации правой подвздошной области определяется выраженная болезненность. Характерной особенностью является отсутствие напряжения брюшной стенки и перитонеальных симптомов. В некоторых случаях удается пропальпировать резко увеличенный болезненный червеобразный отросток. Лабораторно характерен высокий лейкоцитоз (17–20×109/л) со сдвигом формулы влево.
6. Острый аппендицит при ретроцекальном и ретроперитонеальном расположении отростка
Расположение отростка позади слепой кишки встречается в среднем у 5–7 % пациентов, ретроперитонеально — у 2 %.
Начало острого аппендицита чаще всего типичное. Возникают боли в эпигастрии или по всему животу, в последующем локализующиеся в области правого бокового канала или правой поясничной области, хотя болезненность может быть и типичной, в правой подвздошной области. Тошнота и рвота наблюдаются реже, в то же время повышение температуры более характерно. Может быть 2–3-кратный кашицеобразный стул. Если червеобразный отросток в забрюшинном пространстве контактирует с мочеточником или почкой, то могут возникать дизурические явления. При этом в общем анализе мочи появляются эритроциты. При ретроперитонеальном расположении аппендикса деструкция его происходит быстрее. При этом развивается забрюшинная флегмона, сопровождающаяся выраженной интоксикацией, гектической температурой, высоким лейкоцитозом. Возможна иррадиация болей в правое бедро, в ряде случаев развивается болевая контрактура правого тазобедренного сустава (контрактура Арапова). При пальпации болезненность локализуется выше гребня правой подвздошной кости или в области правого бокового канала. Возможна пальпаторная болезненность в правой поясничной области. Напряжение мышц брюшной стенки в правой подвздошной области и симптомы раздражения брюшины часто выражены незначительно или отсутствуют. Может отмечаться напряжение мышц заднебоковой стенки живота справа.
Симптомы, характерные для ретроперитонеального расположения отростка:
- Симптом Образцова. В положении лежа пациент поднимает кверху вытянутую правую ногу, при этом возникают боли в поясничной или подвздошной области.
- Симптом Островского. В положении лежа пациент поднимает кверху вытянутую правую ногу. Врач быстро опускает ногу больного, при этом возникают боли в поясничной или подвздошной области.
- Симптом Яуре — Розанова. Болезненность при пальпации в области правого треугольника Пти.
- Симптом Габая. Появление или усиление болезненности при отнятии руки после надавливания в области правого треугольника Пти.
- Симптом Варламова. Усиление боли в правой подвздошной области при поколачивании сзади по XII ребру.
7. Острый аппендицит при тазовом расположении отростка
Тазовое расположение отростка встречается у женщин в 20–30 %, у мужчин в 10–15 % случаев. Начало чаще всего типичное, боли начинаются в эпигастрии или мезогастрии, а через несколько часов локализуются над лоном или в правой паховой области. Тошнота, рвота, повышение температуры менее характерны. Возможны дизурические явления, тенезмы, кашицеобразный стул со слизью. Симптомы Ситковского, Бартомье — Михельсона, Ровзинга обычно сомнительны или отрицательны. Пальпаторно выявляется зона болезненности над лоном. Напряжение мышц выражено слабо или отсутствует. Это связано с тем, что париетальная брюшина таза не имеет соматической иннервации, а воспалительные процессы в тазу достаточно быстро отграничиваются. В отдельных случаях возможно выявление симптома Коупа — появление болей в глубине таза при ротации кнаружи согнутой в коленном суставе правой нижней конечности (болезненное напряжение правой внутренней запирательной мышцы). Ценность этого симптома снижается из-за того, что он может быть положительным не только при остром аппендиците, но и при некоторых гинекологических заболеванием. Основное значение в диагностике имеют ректальное и вагинальное исследования, при которых выявляется резкая болезненность в
области Дугласова кармана, а также возможно выявление воспалительного инфильтрата. Лабораторно при тазовом расположении аппендикса возможны изменения в моче — появление эритроцитов, белка, лейкоцитов, цилиндров. Лейкоцитоз обычно умеренно выражен, сдвиг формулы влево менее характерен, чем при типичном расположении.
8. Острый аппендицит при подпеченочном расположении отростка
Частота подпеченочного расположения отростка составляет менее 1 %. Чаще всего этому расположению сопутствует незавершенный поворот кишечника, т. е. в правом подреберье оказывается и слепая кишка. Реже подпеченочное расположение встречается при caecum mobile. Основной особенностью такой клинической формы острого аппендицита является боль в правом подреберье, но зона болезненности определяется латеральнее и ниже проекции желчного пузыря. Начало заболевания типичное, при этом можно выявить симптом перемещения болей из эпигастрия или мезогастрия в правое подреберье. Тошнота и однократная рефлекторная рвота, субфебрильная температура встречаются с той же частотой, что и при типичном расположении. Могут быть положительны симптомы Ровзинга, Ситковского, Бартомье — Михельсона. Симптомы острого холецистита отсутствуют. Также боли при подпеченочном аппендиците не сопровождаются возможной для острого холецистита иррадиацией в правое плечо и надплечье.
9. Острый аппендицит при левостороннем расположении отростка
В клинической практике встречается очень редко. Причины: обратное расположение внутренних органов, незавершенный поворот кишечника, caecum mobile. При обратном расположении внутренних органов клиническая картина типична, за исключением того, что боли определяются в левой подвздошной области. В случае незавершенного поворота кишечника боли могут определяться в левом подреберье, в случае caecum mobile локализация болей может варьировать по всему левому флангу.
10. Острый аппендицит и беременность
Частота острого аппендицита у беременных составляет по разным литературным данным от 0,05–0,13 % до 3–5 %. Наиболее часто во время беременности он встречается в I и II триместрах (19–36 % и 27–60 % соответственно), реже в III триместре (15–33 %). При этом летальность составляет 1,0–1,1 %, в то время как у небеременных обычно не превышает 0,1–
0,3 %. Чем больше срок беременности, тем выше уровень летальности. Это связано с трудностью диагностики, и как следствие — увеличением частоты осложнений и запоздалым оперативным лечением. Летальность в поздние сроки беременности при разлитом перитоните составляет до 20–50 % для матери и до 40–90 % для плода. Частота перфоративных форм у беременных выше — 30–40 % (в общей популяции 5–10 %). Частота напрасных аппендэктомий у беременных также выше. Имеются данные, что неоправданная аппендэктомия повышает опасность прерывания беременности в 2–2,5 раза. Риск потери плода во 2-й половине беременности в 5 раз выше, чем в 1-й.
Смещение слепой кишки зависит от положения пациентки, сроков беременности, тонуса передней брюшной стенки, формы живота. В первой половине беременности слепая кишка находится на 5–7 см ниже уровня гребня подвздошной кости, во второй половине — на уровне гребня подвздошной кости или на 3–5 см ниже его, а также смещается кзади. В то же время существуют данные, что беременность не приводит к смещению слепой кишки с червеобразным отростком. Это объясняется тем, что частота атипичного расположения отростка у женщин вне беременности не отличается от таковой во время беременности.
При беременности кишечник становится толерантным к простагландинам, серотонину, ацетилхолину и другим биологически активным веществам в связи с повышением порога чувствительности специфических хеморецепторов. Гипотонию кишечника поддерживает также высокий уровень прогестерона. Снижение тонуса гладких мышц кишечника и сдавление его маткой, перегибы червеобразного отростка приводят к нарушению эвакуации из него и внутристеночной ишемии, что способствует развитию воспаления. К факторам, затрудняющим диагностику, относятся также расслабление мышц брюшного пресса, физиологический лейкоцитоз беременных, наличие различных диспепсических расстройств, снижение системного иммунного ответа. В связи со смещением вверх большого сальника реже наступает ограничение процесса, а при больших сроках беременности ввиду закрытия маткой входа в малый таз выпот распространяется преимущественно вверх, формируя разлитой перитонит и поддиафрагмальные абсцессы. Также диагностику затрудняют часто симулирующие острый аппендицит угроза прерывания, пиелонефрит беременных, преждевременная отслойка плаценты.
Течение аппендицита в первой половине беременности почти не отличается от течения острого аппендицита вне беременности. Во второй половине на течение острого аппендицита влияют вышеуказанные факторы. При этом болевой синдром может быть невыраженным, вследствие чего пациентки не фиксируют на нем внимания. Рвота часто наблюдается при беременности и не имеет диагностического значения. Температурная реакция выражена слабее, чем при аппендиците вне беременности. Следует также учитывать, что лейкоцитоз до 12×109/л у беременных — явление физиологическое. В некоторых случаях локальная болезненность будет определяться не в правой подвздошной области, а несколько выше и латеральнее. Вследствие растяжения передней брюшной стенки локальное напряжение мышц выражено слабо, а на поздних сроках может отсутствовать из-за того, что слепая кишка прикрыта маткой. По той же причине могут быть отрицательными симптомы раздражения брюшины. Основное значение имеют положительный симптом Михельсона (усиление болей в положении на правом боку) и усиление болей при смещении матки слева направо.
Применение диагностической лапароскопии при больших сроках беременности ограничено высоким риском повреждения матки и других органов, а также сложностью визуализации всех отделов брюшной полости. В случае необходимости лапароскоп вводится по «открытой» методике, а для лучшей визуализации правого бокового канала пациентку укладывают на левый бок. В первом триместре проведение диагностической лапароскопии более безопасно и не вызывает особых сложностей.
При установлении диагноза острого аппендицита показано оперативное лечение в экстренном порядке. При этом никакая форма аппендицита не является показанием к прерыванию беременности, которая ведется максимально консервативно. Используют токолитические, спазмолитические, седативные препараты. В первом и втором триместрах применяют доступы Волковича — Дьяконова, реже Леннандера, в третьем — доступ Волковича — Дьяконова, но выполняют его выше гребня подвздошной кости, или срединную лапаротомию. Если после аппендэктомии на поздних сроках беременности развивается родовая деятельность, родоразрешение ведется через естественные родовые пути. Кесарево сечение выполняется только по строгим показаниям.
При разлитом аппендикулярном перитоните у беременных под эндотрахеальным наркозом производят срединную лапаротомию, аппендэктомию, санацию и дренирование брюшной полости, рану брюшной стенки зашивают наглухо.
При доношенной беременности ввиду предстоящих родов операцию на фоне перитонита начинают с кесарева сечения, затем после ушивания и перитонизации раны матки производят аппендэктомию, санацию и дренирование брюшной полости. В современных условиях при наличии мощных антибактериальных средств удается избежать ампутации матки, что в недавнем прошлом было обязательным в подобных ситуациях. При развитии острого аппендицита в нормально протекающих родах необходимо скорейшее родоразрешение через естественные пути, а затем производится аппендэктомия. При развитии острого аппендицита в патологически протекающих родах необходимы одновременные кесарево сечение и аппендэктомия.
11. Острый аппендицит в детском возрасте
Общий уровень заболеваемости острым аппендицитом составляет 0,5– 0,8 случаев на 1000 детей. Подавляющее большинство заболевших приходится на возраст старше 5 лет. С возрастом заболеваемость увеличивается и достигает наибольшей величины к 9–10 годам.
Острый аппендицит у детей протекает более бурно, чем у взрослых. Это обусловлено недостаточно развитыми пластическими свойствами и сопротивляемостью брюшины в детском возрасте, недостаточным развитием большого сальника, который расположен высоко и не может участвовать в ограничении воспалительного процесса. Иммунитет у детей несовершенен, преобладают реакции гиперергического типа. У детей слизистая оболочка кишечника более проницаема для микроорганизмов, а нервная система отростка и илеоцекальной области незрела, что вкупе способствует быстрому развитию деструктивных изменений.
Редкость острого аппендицита у детей раннего возраста объясняется малым количеством лимфоидных фолликулов в червеобразном отростке, его воронкообразной формой, способствующей отсутствию застоя кишечного содержимого, характером питания в этом возрасте. Наиболее трудна диагностика аппендицита у детей первых лет жизни. Клиническая картина характеризуется преобладанием общей симптоматики, что объясняется генерализованной реакцией детского организма на воспалительный процесс. К наиболее частым симптомам относятся боль, повышение температуры, рвота, причем у детей первых лет жизни судить о наличии боли приходится по косвенным признакам. Наиболее важными среди них являются изменение поведения ребенка, отказ от приема пищи, нарушение сна. Дети, как правило, не могут точно локализовать боли. Боли в животе обычно постоянные, но могут носить схваткообразный характер. Рвота встречается у 75 %, а в первые годы жизни нередко бывает многократной. Стул задержан у 35 %, а у детей младшего возраста чаще учащен и в 15 % может быть жидким. Температура с начала заболевания более выражена, чем у взрослых, и повышается до 38 °С. При развитии осложненных форм температура достигает 39 °С и выше. В то же время у около 15 % детей температура нормальная. Ребенок обычно лежит на правом боку или спине, приведя бедра к животу, положив руку на правую подвздошную область. При пальпации можно выявить локальную болезненность (симптом Филатова) и напряжение мышц, а в некоторых случаях гиперестезию. Особое значение для выявление напряжения мышц имеет сравнительная пальпация правой и левой подвздошных областей. Уже в первые часы заболевания могут быть выражены симптомы Щеткина — Блюмберга, Воскресенского, Раздольского. При беспокойном поведении ребенка проводят исследование во время медикаментозного сна. Для этого ректально вводится 3 % раствор хлоралгидрата из расчета 10 мл на год жизни. Клинические проявления у детей после 7-летнего возраста приближаются к типичной клинике заболевания у взрослых. Лейкоцитоз у детей обычно не превышает 15–17×109/л, а у 20–25 % отсутствует.
Тактика лечения острого аппендицита у детей не отличается от взрослых. Показано экстренное оперативное лечение. Аппендикулярный инфильтрат у детей также является показанием к экстренному оперативному лечению. В случае неясного диагноза проводится динамическое наблюдение в течение 6 часов. Операция выполняется под наркозом. Аппендэктомия производится лигатурным способом, без погружения культи отростка в кисетный и Z-образный швы, что снижает риск перфорации слепой кишки. Это также исключает деформацию баугиниевой заслонки, которая у детей находится достаточно близко к основанию отростка.
Летальность в среднем составляет 0,2–0,3 %, однако у детей до 3-х лет достигает 3–5 %.
12. Острый аппендицит в пожилом возрасте
Пациенты пожилого и старческого возраста составляют менее 10 % от общего количества больных острым аппендицитом. В этом возрасте преобладают деструктивные и осложненные формы аппендицита. У пожилых пациентов в большинстве случаев имеется атеросклеротическое поражение подвздошно–ободочной и аппендикулярной артерий, что способствует быстрому развитию гангрены отростка. Важное значение имеют сниженная реактивность организма, инволюция лимфоидного аппарата, физиологическое повышение порога болевой чувствительности, возрастная психология больных. Пожилые пациенты, как правило, не фиксируют внимания на эпигастральной фазе абдоминальных болей в начале заболевания, путают анамнез, нередко начинают самолечение, что способствует позднему обращению за медицинской помощью. Затрудняет диагностику и наличие сопутствующих заболеваний. Боль, как правило, умеренно выражена, нередко носит неопределенный характер. Температурная реакция обычно отсутствует. Тошнота и рвота встречается чаще, чем у людей среднего возраста. Напряжение мышц брюшной стенки из-за атрофии мышц может быть незначительным или отсутствовать. Симптомы Щёткина — Блюмберга и Воскресенского обычно хорошо выражены. Симптомы Ситковского, Бартомье – Михельсона, Ровзинга часто положительны. Аппендикулярный инфильтрат у пожилых пациентов развивается чаще, чем у людей среднего возраста и характеризуется медленным развитием. Лейкоцитоз может быть невысоким, в пределах 10–12×109/л, или отсутствовать. Нейтрофильный сдвиг обычно не выражен.
Вследствие тромбоза или эмболии артерии червеобразного отростка у возрастных пациентов может развиться первично-гангренозный аппендицит. Клиника отличается резкими болями (ишемического генеза) в правой подвздошной области. Вследствие гибели нервных окончаний острые боли вскоре стихают, и на первый план выходит клиника развивающегося перитонита.
Летальность у пациентов пожилого и старческого возраста составляет по разным данным от 3–5 до 15 %.
13. Лечение острого аппендицита
Установленный диагноз острого аппендицита является показанием для экстренной операции в течение 2 часов от поступления пациента в стационар. Единственным противопоказанием для вмешательства является аппендикулярный инфильтрат. При неясном диагнозе проводится динамическое наблюдение в течение не более 6 часов. По истечении указанного времени диагноз острого аппендицита должен быть либо подтвержден, либо исключен. В периоде динамического наблюдения осуществляются повторные осмотры, динамический контроль лейкоцитоза, при необходимости выполняются инструментальные методы диагностики, в том числе и диагностическая лапароскопия. При невозможности исключить острый аппендицит за время динамического наблюдения показана аппендэктомия в экстренном порядке.
При невозможности проведения экстренной операции показана консервативная терапия цефалоспоринами третьего или четвертого поколения или фторхинолонами в сочетании с метронидазолом или клиндамицином. В лечении также можно использовать глюкокортикоиды (уменьшают гиперплазию лимфоидной ткани червеобразного отростка).
При аппендэктомии используют эндотрахеальный, внутривенный наркоз, в ряде случаев — спинномозговую анестезию. Основным доступом является косо-переменный доступ Волковича — Дьяконова. Реже применяются доступы Леннандера, Колесова. При разлитом перитоните используется нижнее-срединная лапаротомия. Аппендэктомию выполняют антеградно, от верхушки к основанию отростка, поэтапно мобилизуя его брыжейку. Ретроградная аппендэктомия применяется в некоторых случаях ретроперитонеального расположения, когда верхушка отростка недоступна. Основание отростка перевязывается кетгутом и погружается в кисетный и Z-образный швы. Производится санация брюшной полости. В случае перитонита выполняется дренирование брюшной полости. Показаниями к постановке тампона в брюшную полость являются невозможность полного удаления червеобразного отростка, диффузная кровоточивость его ложа, аппендикулярный абсцесс и выявление плотного аппендикулярного инфильтрата. В послеоперационном периоде показаны ненаркотические анальгетики и антибиотики широкого спектра действия.
14. Осложнения острого аппендицита
Осложнениями острого аппендицита являются аппендикулярный инфильтрат и абсцесс, абсцессы брюшной полости различных локализаций, разлитой перитонит, забрюшинная флегмона, пилефлебит.
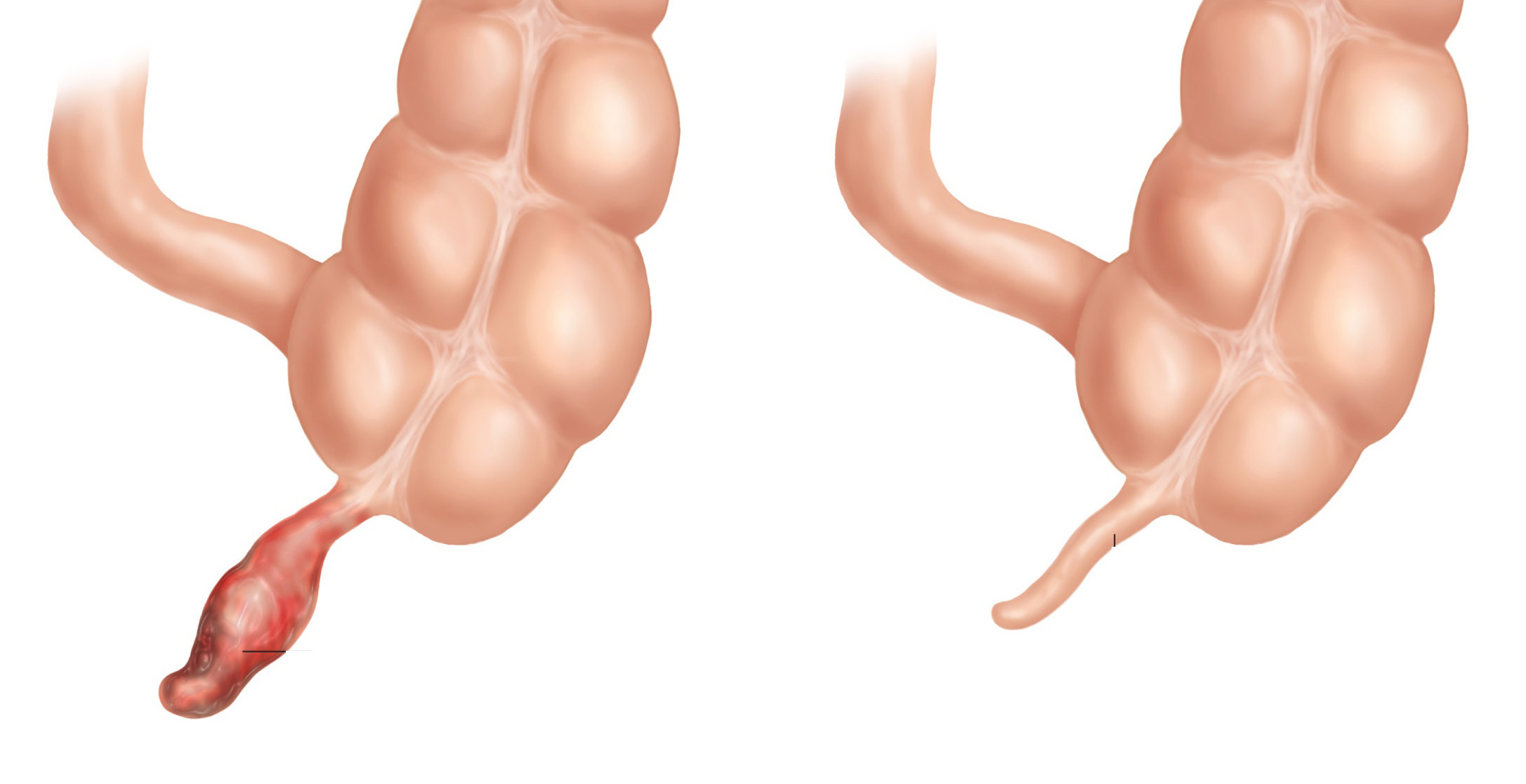
Аппендикулярный инфильтрат развивается у 2–6 % больных острым аппендицитом и представляет собой воспалительный конгломерат. Инфильтрат возникает вокруг деструктивно измененного червеобразного отростка в случае хорошей реактивности организма. В образовании его участвуют большой сальник, слепая кишка, париетальная брюшина подвздошной ямки, петли тонкой кишки. Типичная клиника развивается через 3–5 дней от начала заболевания. При этом боли в правой подвздошной области уменьшаются или исчезают, состояние и общее самочувствие улучшается, но сохраняется субфебрильная температура. При объективном исследовании живота в правой подвздошной области определяется плотное, малоболезненное, малоподвижное опухолевидное образование. Напряжения мышц нет. Симптомы раздражения брюшины отрицательны. Симптомы острого аппендицита обычно отсутствуют. Лейкоцитоз чаще незначительный, сдвиг лейкоцитарной формулы не характерен. Исходом аппендикулярного инфильтрата может быть либо рассасывание, либо абсцедирование. Для дифференциальной диагностики инфильтрата с раком слепой и восходящей ободочной кишки используется ирригоскопия. Тактика лечения инфильтрата без признаков абсцедирования консервативна: в первые дни антибактериальная терапия, местное применение холода. Через 4–5 дней на фоне стихания острых явлений используется физиотерапевтическое лечение (ультразвук на область инфильтрата). Пальпаторно инфильтрат перестает определяться через 8–12 дней, однако полное рассасывание происходит спустя 3–5 недель от начала заболевания. После курса консервативной терапии (7–14 дней) пациент выписывается домой. Через 2 месяца показана аппендэктомия в плановом порядке. Имеются данные, что после лечения нормальная структура отростка восстанавливается в 90 % случаев. Рецидив острого аппендицита после пролеченного аппендикулярного инфильтрата обычно протекает легче и возникает в среднем через 6–8 месяцев у 5–10 % пациентов.
При абсцедировании инфильтрата (встречается в 1–2% случаев) боли в правой подвздошной области усиливаются, появляются симптомы интоксикации, отмечается гектическая температура, могут появиться невыраженные симптомы раздражения брюшины. В некоторых случаях можно определить размягчение в центре инфильтрата. Для этого используют бимануальную пальпацию — через брюшную стенку и одновременно ректально или вагинально. В крови определяется высокий лейкоцитоз со сдвигом лейкоцитарной формулы влево. Аппендикулярный абсцесс является показанием к экстренной операции. Производится внебрюшинное вскрытие абсцесса доступом Пирогова (параллельно и выше правой паховой складки). Полость абсцесса санируют и дренируют перчаточномарлевым тампоном. В случае самопроизвольного вскрытия аппендикулярного абсцесса в свободную брюшную полость выполняется срединная лапаротомия, аппендэктомия, санация и дренирование брюшной полости.
Другие абсцессы — дугласова пространства, межкишечные, париетальные, поддиафрагмальные также являются показанием к экстренной операции. Производится вскрытие и дренирование гнойников соответственно их локализации.
Распространенный перитонит развивается в результате отсутствия отграничения воспалительного процесса или вскрытия периаппендикулярного абсцесса в свободную брюшную полость. Клиника аппендикулярного перитонита неспецифична и схожа с проявлениями перитонита другого генеза. При этом состояние больных резко ухудшается. Наблюдаются усиление болей в животе, многократная рвота, выраженная тахикардия, сухость языка. Живот симметрично вздут, не участвует в акте дыхания, напряжен и резко болезнен во всех отделах. Перистальтика отсутствует. Определяются положительные симптомы Щеткина — Блюмберга, Воскресенского, Менделя. Следует помнить, что в терминальной фазе перитонита напряжение мышц отсутствует. В общем анализе крови наблюдается высокий лейкоцитоз с выраженным сдвигом лейкоцитарной формулы влево.
Забрюшинная флегмона встречается в основном в случае ретроперитонеального расположения червеобразного отростка, хотя возможно ее развитие и при типичном расположении. При этом входящими воротами инфекции в забрюшинную клетчатку является брыжейка отростка. Клиника развивается постепенно с увеличения температуры, усиления болей в поясничной области, нарастания лейкоцитоза. В отдельных случаях возможна сгибательная контрактура правого бедра. При постановке диагноза забрюшинной флегмоны показано экстренное оперативное лечение. Производится аппендэктомия, вскрытие и дренирование флегмоны, для чего применяют как стандартный доступ, так и доступ Пирогова и люмботомию.
Пилефлебит — гнойный тромбофлебит воротной вены и ее ветвей. Часто приводит к абсцессам печени, сепсису, в связи с чем высока летальность. Встречается достаточно редко, в 1–2 % случаев перфоративного аппендицита. В клинике пилефлебита превалируют тяжелая интоксикация, гектическая температура, желтуха, гепатомегалия. Возможен асцит. Лечение комплексное, включает аппендэктомию, дезинтоксикационную терапию, в том числе экстракорпоральными методами, массивную антибиотикотерапию. В некоторых случаях антибиотики вводятся внутрипортально через реканализированную пупочную вену. При развитии абсцессов печени производится их вскрытие и дренирование.
15. Осложнения после аппендэктомии
Наиболее часто после аппендэктомии встречаются раневые осложнения (по разным данным их частота от 1 до 10 %). К ним относятся инфильтрат, абсцесс, серома, гематома, лигатурный свищ послеоперационной раны. Инфильтрат раны лечится консервативно, абсцесс подлежит вскрытию и дренированию посредством снятия нескольких кожных швов.
Серома и гематома могут лечиться как пункционным, так и стандартным дренированием. При лигатурных свищах в случае отсутствия эффекта от перевязок показано их иссечение.
Тяжелым раневым осложнением является эвентрация. Обычно встречается у ослабленных пациентов при запущенном перитоните. При этом возникает расхождение всех слоев брюшной стенки с выходом прядей сальника или петель кишечника за пределы брюшной полости. В некоторых случаях развивается подкожная эвентрация, что диагностируется по обильному промоканию повязок серозно-геморрагическим экссудатом. Эвентрация подлежит экстренному оперативному лечению — ушиванию, чаще всего с использованием протекторных швов.
Редким, но опасным для жизни раневым осложнением является эпифасциальная флегмона. Встречается также у ослабленных пациентов при высокой вирулентности микрофлоры. При этом на фоне абсцедирования процесс выходит за пределы послеоперационной раны, быстро распространяясь по подкожной клетчатке. Эпифасциальная флегмона может распространиться на всю брюшную стенку, грудную клетку, поясницу, правое бедро. В короткие сроки развивается сепсис. Пациентам показано экстренное оперативное лечение с широким вскрытием и дренированием всех затеков, также применяются разрезы на опережение. Проводится комплексное антибактериальное и дезинтоксикационное лечение.
Среди внутрибрюшных осложнений встречаются инфильтраты и абсцессы брюшной полости, кровотечение в брюшную полость, несостоятельность швов культи червеобразного отростка с перитонитом, кишечная непроходимость, кишечные свищи.
Также возможны общесоматические осложнения — тромбофлебиты, тромбоэмболии, пневмонии, дыхательная и сердечная недостаточность, стрессовые язвы и т. п.
Инфильтраты и абсцессы брюшной полости возникают чаще вследствие распространенного перитонита. Абсцесс полости малого таза (дугласабсцесс) после аппендэктомии встречается у 0,1–0,5 % пациентов. В некоторых случаях эти абсцессы разрешаются спонтанно, вскрываясь в просвет кишки, но могут вскрыться в мочевой пузырь, свободную брюшную полость. Особое значение в диагностике имеет пальцевое ректальное и вагинальное исследования, при которых определяют инфильтрат, нависание и болезненность передней стенки прямой кишки и заднего свода влагалища. В диагностических целях возможно проведение пункции передней стенки прямой кишки или заднего свода. В лечении используют вскрытие и дренирование через переднюю стенку прямой кишки у мужчин и детей или посредством задней кольпотомии у женщин.
16. Литература
- Амельченя, О. А. Острый аппендицит у беременных / О. А. Амельченя // Хирургия. Восточная Европа, 2012. — № 2. —С. 139–152.
- Гринберг, А. А. Неотложная абдоминальная хирургия / А. А. Гринберг. — М., 2000. — 456 с.
- Осложнения в хирургии живота: руководство для врачей / В. В. Жебровский [и др.]. — М.: Медицинское информационное агентство, 2006. — 448 с.
- Завада, Н. В. Неотложная хирургия органов брюшной полости (стандар-
ты диагностики и лечения) / Н. В. Завада. — Минск: БелМАПО, 2006. — 117 с.
- Клиническая хирургия / Р. Конден [и др.]; под общ. ред. Р. Кондена, Л. Найхуса; пер. с англ. — М.: Практика, 1998. — 716 с.
- Ковалев, А. И. Школа неотложной хирургической практики / А. И. Ковалев, Ю. Т. Цуканов. — М., 2004. — 911 с.
- Пропедевтика хирургической патологии / А. И. Ковалев [и др.]; под общ. ред. А. И. Ковалева, А. П. Чадаева. — М.: Медицинская книга, 2006. — 640 с.
- Петров, С. В. Общая хирургия / С. В. Петров. — СПб.: Лань, 1999. — 672 с.
- 50 лекций по хирургии / В. С. Савельев [и др.]; под общ. ред. В. С. Савельева. — М.: Триада-Х, 2004. — 752 с.
- Савельев, В. С. Руководство по неотложной хирургии органов брюшной полости / В. С. Савельев; под ред. В. С Савельева. — М.: Триада-Х, 2005. — 640 с.
- Лапароскопическая аппендэктомия при беременности / В. П. Сажин [и др.] // Хирургия. — 2009. — № 2. — С. 12–15.
- Справочник по хирургии / С. Шварц [и др.]; под общ. ред. С. Шварца, Дж. Шайерса, Ф. Спенсера; пер. с англ. — СПб.: Питер Пресс, 1999. — 880 с.
- Беременность и острый аппендицит / А. Н. Стрижаков [и др.] //
Вестник хирургической гастроэнтерологии. — 2010. — № 3. — С. 4–16.
- Хирургические болезни: учеб.: в 2 т. / В. С. Савельев [и др.]; под общ. ред. В. С. Савельева, А. И. Кириенко. — М.: ГЭОТАР-Медиа, 2005.
- Эффективность лапароскопии в диагностике острого аппендицита /
Ю. Г. Шапкин [и др.] // Эндоскопическая хирургия. — 2008. — № 1. — С. 15–18.
- Шатобалов, В. К. Диагностическая система Alvarado при остром аппендиците / В. К. Шатобалов, Р. Р. Рамазанов // Хирургия. — 2012. — № 4. — С. 36–42.
- Шотт, А. В. Курс лекций по частной хирургии / А. В. Шотт, В. А. Шотт. —
Минск: Асар, 2004. — 525 с.
- Forrest, A. P. M. Principles and practice of surgery / A. P. M. Forrest,
D. C. Carter, J. B. Macleod. — Churchill Livingstone, 1989. — 672 p.
- Safety of laparoscopic appendectomy during pregnancy / B. Kirshtein [et al.] // World J Surg. — 2009. — Vol. 33. — P. 475–480.
- Laparoscopic appendectomy in pregnant patients: are view of 45 cases / P. Lemieux [et al.] // Surg Endosc. — 2009. — Vol. 23. — P. 1701–1705.
- Mann, Ch. V. Bailey and Love’s short practice of surgery / Ch. V. Mann,
- C. G. Russel. — 21st Ed. — Chapman and Hall Medical, 1992. — 1519 p.
- Sabiston, D. L. Textbook of surgery. The biological basis of modern surgical practice / D. L. Sabiston, 2001. — 2158 p.