Организация работы постовой медицинской сестры
Содержание страницы
Пост медицинской сестры является обязательной частью в структуре хирургического отделения. Организовывают один пост на 20‒30 коек. В больших отделениях их, как правило, два (чистый и гнойный ‒ соответственно половинам отделения), реже ‒ три (палаты интенсивной терапии). Сестринский пост должен быть размещен рядом с обслуживаемыми палатами, чтобы они находились в обозрении медицинской сестры.
Рабочее место постовой медицинской сестры оборудуется письменным столом, стульями, шкафами для медицинской документации, медикаментов и инструментария, раковиной для мытья рук, сейфом для хранения сильнодействующих и наркотических веществ. Также на сестринском посту должен быть холодильник, который необходим для препаратов с особыми требованиями хранения, передвижной столик для раздачи лекарств, медицинские весы. Пост оборудуется телефоном, сигнальной системой наблюдения за больными.

Рисунок 1 ‒ Пост медицинской сестры
Функциональные обязанности постовой медицинской сестры:
- следить за соблюдением распорядка работы отделения;
- соблюдать противоэпидемический и санитарногигиенический режимы на закрепленном рабочем месте;
- обеспечивать правильное хранение медикаментов и их раздачу пациентам;
- выполнять назначения врача по уходу за больными и предоставлять им необходимую помощь;
- измерять температуру тела, частоту сердечных сокращений и дыхания, артериальное давление и вносить данные в медицинскую документацию;
- следить за физиологическими отправлениями больных;
- проводить забор материалов для исследований и доставлять их в лабораторию;
- контролировать питание больных и кормить их;
- проводить подготовку больных к операциям и различным методам обследования;
- принимать и размещать в палатах больных, поступающих на лечение; проверять качество проведенной в приемном отделении санитарной обработки больных; знакомить пациентов с правилами внутреннего распорядка и личной гигиены;
- вести и хранить медицинскую документацию;
- контролировать работу младшего медперсонала.
Функциональные обязанности младшей медицинской сестры:
- обеспечивать соблюдение санитарно-гигиенического режима отделения;
- контролировать выполнение режима дня больными и посетителями;
- следить за личной гигиеной больных;
- помогать пациентам в передвижении по палате и отделению, принимать участие в транспортировке тяжелобольных;
- сопровождать больных на различные исследования;
- помогать палатной медицинской сестре при выполнении врачебных назначений по уходу за больными;
- производить регулярную смену нательного и постельного белья больным;
- обеспечивать правильное использование и хранение средств ухода за больными и предметов уборки помещений.
Прием и передача дежурства
Передача дежурства чаще всего происходит утром, реже — во второй половине дня (в зависимости от продолжительности смены). Медицинская сестра может покинуть рабочее место только тогда, когда придет ее замена. Медицинская сестра, принимающая смену вместе с сестрой, закончившей дежурство, обходят все палаты, особое внимание уделяя больным в тяжелом состоянии. Сдающая дежурство медицинская сестра должна сообщить об изменениях в состоянии больных и проведенных обследованиях за время ее дежурства, а также передать назначения врача и степень их выполнения.
Сестра, заступающая на дежурство, должна принять инструменты и лекарственные средства; лекарства по списку А и Б и ключи от сейфа, где они хранятся (за прием и передачу наркотических средств расписываются в журнале учета наркотических средств). Утром перед передачей дежурства медицинская сестра заполняет Лист учета движения больных и коечного фонда стационара (ф. 007-у).
На основе Листа врачебных назначений медицинская сестра выписывает требование на питание больных для пищеблока больницы и столовой отделения. В порционном требовании указываются количество больных, вид диеты для каждого из них.
Заканчивают передачу дежурства на утреннем совещании в присутствии заведующего отделением и старшей медицинской сестры.
Термометрия
Термометрия — измерение температуры тела человека.
Нарушение механизмов теплообразования в результате воздействия внешних или внутренних причин, которое может привести к снижению, а чаще – повышению температуры тела, называют лихорадкой. У здорового человека в подмышечной впадине температура колеблется от 36,4 до 36,8 °С, в прямой кишке – на 1 °С выше.
Измерение температуры тела проводят с помощью медицинских термометров, которые бывают ртутными, электронными и инфракрасными. Наиболее распространенными являются ртутные термометры, представляющие собой стеклянный резервуар со шкалой, имеющий на конце расширение, заполненное ртутью. Ртутный резервуар соединен с капилляром. Шкала термометра проградуирована от 34 до 42 °С. Цена одного деления – 0,1 °С. При нагревании ртуть поднимается в капилляр и остается на уровне максимального повышения даже при охлаждении. Хранят ртутные медицинские термометры в закрытой емкости с дезинфицирующим раствором, на дно которого кладут слой ваты.


а б
Рисунок 2 ‒ Виды термометров:а – ртутный; б — электронный
Наиболее часто измеряют температуру в подмышечной впадине, реже – в ротовой полости и прямой кишке.
Перед проведением исследования термометр встряхивают, для того чтобы ртуть опустилась в резервуар. Проводят осмотр подмышечной впадины и вытирают ее от пота полотенцем. Ртутный резервуар термометра размещают в подмышечной впадине, чтобы он со всех сторон соприкасался с телом. Затем прижимают руку к грудной клетке, помогая при этом ослабленным пациентам. Измерение температуры проводят не менее 10 минут.
Если температура измеряется в прямой кишке, больного укладывают на бок, термометр смазывают вазелином и вводят в на глубину 2–3 см в просвет прямой кишки.
При проведении термометрии в полости рта термометр помещают под язык пациента.
В отделении измерение температуры тела проводят два раза в сутки: между 6 и 8 часами и 17–19 часами. Полученные данные записывают в температурный журнал с последующим занесением данных в температурный лист в карте стационарного больного.
По степени повышения различают следующие виды температуры тела:
- субфебрильная – температура в пределах от 37 до 38 °С;
- фебрильная – температура в пределах от 38 до 39 °С;
- пиретическая – температура в пределах от 39 до 41 °С;
- гиперпиретическая – температура выше 41 °С.
Повышение температуры выше 37 °С при развитии различных патологических состояний называется лихорадкой.
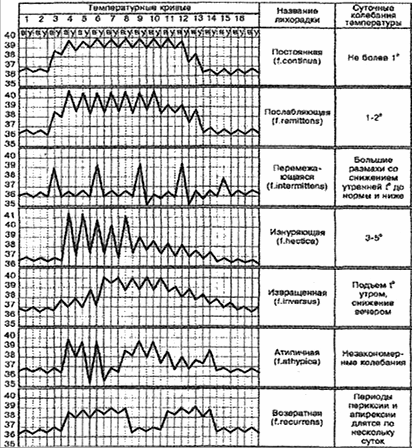
Рисунок 3 ‒ Виды лихорадок
В зависимости от суточных колебаний температуры тела и ее изменения на протяжении болезни выделяют несколько видов лихорадки:
- постоянная лихорадка (febris continua) ‒ характеризуется длительным повышением температуры тела с суточными колебаниями не более 1 °С;
- послабляющая лихорадка (febris remittens) — отмечается длительное повышение температуры тела с суточными колебаниями больше 1 °С;
- атипичная лихорадка (febris athypica) — в течение одних суток наблюдаются колебания температуры, не имеющие определенной закономерности;
- возвратная лихорадка (febris reccurens) — характеризуется тем, что длительная гипертермия сменяется коротким периодом нормализации температуры тела, после чего опять наступает ее подъем;
- перемежающаяся лихорадка (febris intermittens) — отмечается высокая температура тела на протяжении 1–2 суток, сменяющаяся нормальной, а затем вновь повышающаяся до 38–40 °С;
- изнуряющая лихорадка (febris hectica) ‒ характерна гипертермия до 39–40 °С в течение одних суток (чаще в вечернее время), нормализующаяся утром. Во время повышения температуры наблюдается выраженный озноб, при еѐ снижении — изнуряющее потоотделение;
- извращенная лихорадка (febris inversa) ‒ повышенная температура тела с изменениями суточного ритма и более высокими подъѐмами по утрам.
Исследование пульса
Пульс – толчкообразные колебания стенок артерий, вызванные движением крови, которую выбрасывает сердце при каждом сокращении левого желудочка.
Чаще проводят исследование пульса на лучевой артерии, которая хорошо пальпируется между сухожилием внутренней лучевой мышцы и шиловидным отростком лучевой кости. Исследующий кистью своей руки охватывает область лучезапястного сустава больного так, чтобы большой палец располагался на тыльной стороне предплечья, а остальные пальцы ‒ над артерией. Рука пациента должна находиться в удобном полусогнутом положении, чтобы не было напряжения мышц. Определив пульсирующую артерию, ее прижимают к внутренней поверхности лучевой кости. Подсчет пульсовых ударов проводится минимум 30 секунд.
Исследуют основные характеристики пульса — частоту за одну минуту, его ритм, наполнение, напряжение и величину.
Измерение артериального давления
Измерение артериального давления проводят с помощью тонометра и фонендоскопа. Во время исследования больной должен спокойно сидеть или лежать, не разговаривая и не наблюдая за ходом исследования. Руку освобождают от одежды и удобно кладут на кровати или столе ладонью вверх. Под локоть подкладывают валик или подушечку. На плечо, на 2–3 см выше локтевого изгиба, накладывают манжету и фиксируют так, чтобы между ней и кожей проходил палец. Находят лучевую артерию и плотно прижимают к ней мембрану фонендоскопа. Потом «грушей» (при закрытом вентиле) постепенно нагнетают воздух в манжету, пока давление в ней не превысит на 20– 30 мм рт. ст. уровень, при котором перестает определяться пульсация артерии. Затем открывают вентиль баллона постепенно дозированно выпуская воздух из манжетки. Скорость опускания стрелки на датчике должна быть 2–3 деления за 1 секунду. Фонендоскопом выслушивают тоны на локтевой артерии и одновременно следят за показаниями на шкале манометра. Появление первых пульсовых ударов отвечает величине систолического давления, момент полного исчезновения – величине диастолического давления. В первые сутки послеоперационного периода артериальное давление контролируется каждые 2 часа.
Раздача больным лекарств для перорального применения
Раздачу лекарственных препаратов пациентам проводят три раза в сутки перед едой. Для этого используют специальные разделенные на секции лотки, на которых указаны фамилия больного, палата, назначенный препарат. При необходимости раздачи больших количеств лекарств используют передвижные столики. Медицинская сестра перед раздачей лекарств должна удостовериться в их пригодности. Для этого перед раскладкой она проверяет целостность упаковки, название, дозу, срок годности препаратов. Запрещается выдавать больному за один раз всю суточную дозу лекарств. Во время раздачи лекарств медицинская сестра должна объяснить больным, в какое время и как их правильно принимать. Тяжелым больным необходимо помочь в принятии лекарств. Нужно проследить за тем, чтобы лекарства были приняты. Если больной хочет знать название препарата и цель его назначения, то нужно ответить на его вопрос, учитывая правила деонтологии.
Медицинская сестра не имеет права менять назначения, а также давать больному лекарства без назначения врача. Исключение составляют случаи, угрожающие жизни пациента, когда необходимо оказывать экстренную помощь.
После приема лекарств медицинская сестра обязана наблюдать за больным, и если возникнет аллергическая реакция или признаки непереносимости препарата – сообщить об этом врачу.
Рисунок 4 ‒ Столик для раздачи лекарств
При парентеральном введении лекарственных веществ сестра руководствуется правилами их введения (смотреть в главе «Организация работы медицинской сестры манипуляционного кабинета»).
Кроме вышеизложенного, в обязанности постовой медицинской сестры входят катетеризация мочевого пузыря, постановка различных видов клизм, подготовка операционного поля, установка газоотводной трубки, постановка желудочного зонда как с целью промывания желудка, так и с целью кормления больного (смотреть в главах «Подготовка
больного к операции» и «Уход за больными в послеоперационном периоде»).
Подготовка больных к лучевым методам диагностики
Подготовка к УЗИ органов брюшной полости
За три дня до исследования больному разрешается принимать только легкую пищу. Из питания исключаются овощи с большим содержанием клетчатки, бобовые, кондитерские, мучные изделия. Назначаются препараты, снижающие метеоризм (Эспумизан). В день обследования до его начала запрещается прием пищи.
Подготовка к компьютерной томографии органов брюшной полости
Две ампулы 76 % урографина растворяют в 1,5 литра кипяченой воды и небольшими порциями выпивают вечером накануне исследования 0,5 литра приготовленного раствора. Утром в день исследования натощак выпивают еще 0,5 литра раствора. За 30 и 15 минут до исследования больной выпивает оставшиеся 0,5 литра раствора.
Подготовка к рентгенологическому исследованию желудка и двенадцатиперстной кишки
Больному запрещают принимать пищу позднее 20 часов накануне вечером перед исследованием. В случаях наличия метеоризма и упорных запоров накануне вечером и утром за 1,5–2 часа до исследования проводят очистительную клизму. Утром запрещено принимать пищу и лекарственные средства.
Подготовка к рентгенологическому исследованию толстой кишки (ирригоскопия, ирригография)
Из рациона исключают продукты, способствующие газообразованию (сладкое, молоко, чѐрный хлеб, овощи, фрукты). Запрещен прием пищи в обед и на ужин в день накануне исследования, а также завтрак – в день исследования. Прием жидкости ограничивают до одного литра со второй половины дня.
Способ 1. Подготовка с помощью очистительных клизм. Вечером накануне исследования проводят две очистительные клизмы с интервалом в один час. Утром в день исследования очистительную клизму повторяют (не более чем за два часа до исследования).
Способ 2. Использование препарата Фортранс. Четыре пакета препарата Фортранс растворяют по отдельности в литре воды (всего 4 литра). Начинают пить готовый раствор за день до проведения исследования с 15 до 19 часов со скоростью один литр в час. Приѐм пищи запрещѐн. Можно в небольшом количестве пить воду и осветлѐнные соки. Очищение кишечника происходит естественным путѐм.
Способ 3. Подготовка с помощью препарата Дюфалак. Накануне дня исследования, в 15 часов, разводят 100 мл препарата в 1,5 литра воды и выпивают в течение 3–4 часов. Повторяют все в 19 часов.
Подготовка больных к эндоскопическим методам диагностики
Подготовка к бронхоскопии
Исследование выполняется натощак с целью предупреждения возможного заброса пищи или жидкости в дыхательные пути при рвотных движениях или кашле. Последний прием пищи должен быть не позже 21 часа накануне исследования.
Подготовка к эзофагогастродуоденоскопии
Исследование проводится натощак. Последний прием пищи должен быть накануне не позже 18 часов. В день обследования запрещаются питье, прием лекарственных препаратов.
Подготовка к колоноскопии
Для осмотра слизистой толстой кишки необходимо, чтобы ее просвет был свободен от каловых масс. Подготовку к исследованию осуществляют аналогично подготовке к рентгенологическому исследованию толстой кишки.
Сбор мочи на общий анализ
Для проведения общего анализа мочи необходимо собрать у больного 150–200 мл средней порции мочи утром во время мочеиспускания (эта моча наиболее концентрированная). Мочу собирают в чистую банку и доставляют в лабораторию.
Сбор кала для исследования
Кал собирают ложечкой или одноразовым шпателем в объеме 5–10 граммов с 3 мест в одноразовый контейнер с закрывающейся крышкой. Во время сбора необходимо избегать попадания примесей мочи, отделяемого половых органов. Материал доставляют в лабораторию в день забора.
Взятие мокроты для исследования на общий анализ
Накануне вечером перед исследованием больного предупреждают, чтобы утром с 00 до 00, не принимая пищи, воды, лекарств, не чистя зубы (щетка может травмировать слизистую, и в мокроте могут определяться прожилки крови), он прополоскал рот кипяченой водой, а затем хорошо прокашлялся, отхаркнул мокроту и сплюнул ее в банку или специальный контейнер, который затем закрывают крышкой и отправляют в лабораторию до начала работы.
Транспортировка больных по отделению, в диагностические и лечебные кабинеты
Вопрос о способе транспортировки больного решает врач. Выбор правильного способа транспортировки имеет большое значение. При определенных заболеваниях даже минимальная активность может значительно ухудшить состояние больного.
Больные в удовлетворительном состоянии могут передвигаться самостоятельно или в сопровождении медперсонала (медицинской сестры или младшей медицинской сестры).
Пациентов преклонного и старческого возраста, ослабленных больных, инвалидов перевозят в специальных креслах-каталках. Тяжелобольные транспортируются на каталках.