Хронический панкреатит
Клиническая анатомия и физиология поджелудочной железы
Поджелудочная железа (ПЖ) – железа пищеварительной системы, вырабатывающая панкреатический сок и обладающая одновременно эндокринной функцией. Расположена в верхней половине живота, в забрюшинном пространстве на уровне I-II поясничных позвонков, позади задней стенки желудка. Имеет форму уплощенного тяжа, в котором различают головку, тело, хвост. Длина ПЖ составляет 14-23 см, ширина 3-7,5 см (в области головки), ширина тела 2-5 см, хвоста 0,3-3,4 см, масса 65-105 г. Большая часть паренхимы ПЖ (экзокринная часть) выделяет необходимые для пищеварения ферменты. Они поступают в панкреатический проток, сливающийся часто в конечной части с общим желчным протоком и открывающийся в нисходящий отдел двенадцатиперстной кишки на верхушке фатерова соска (большого сосочка двенадцатиперстной кишки). Фатеров сосочек имеет сфинктер печеночно-поджелудочной ампулы (сфинктер Одди), регулирующий поступление панкреатического сока и желчи в двенадцатиперстную кишку. Меньшая часть (эндокринная) сгруппирована в виде мельчайших островков (островки Лангерганса) и вкраплена в паренхиму экзокринной части железы. Островки Лангерганса образованы группами секреторных клеток (инсулоцитов).
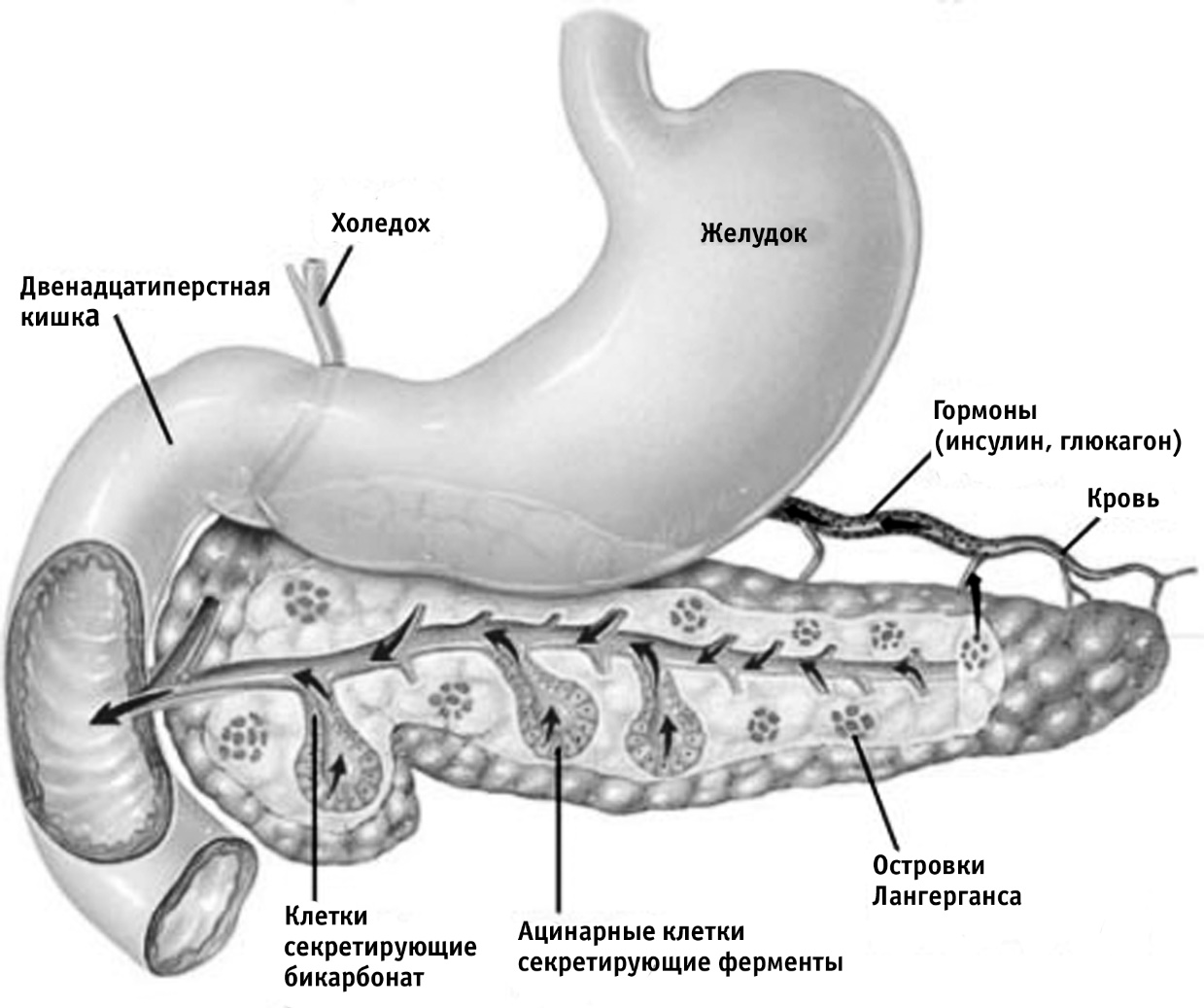
Рисунок 1. Анатомия поджелудочной железы.
Выделяют четыре типа клеток: α-клетки, вырабатывающие глюкагон, β-клетки, вырабатывающие инсулин, γ-клетки, вырабатывающие соматостатин; рр-клетки, продуцирующие панкреатический полипептид. Значительно больше панкреатических островков находится в хвостовой части ПЖ.
Иннервируют ПЖ нервы, идущие от печеночного, селезеночного, чревного и верхнебрыжеечного сплетений и ветвей блуждающего нерва. В их состав входят чувствительные и секреторные волокна.
Кровоснабжение ПЖ обеспечивают в основном ветви обшей печеночной, верхней брыжеечной и селезеночной артерий. Венозная кровь оттекает по одноименным венам в воротную вену. Лимфоотток осуществляется в регионарные лимфатические узлы.
Внешнесекреторная функция ПЖ заключается в выработке клетками экзокринной части железы панкреатического сока, содержащего ферменты, необходимые для переваривания белков (протеазы), жиров (липазы) и углеводов (гликозидазы). Основные из них (трипсиноген, химотрипсиноген) секретируются в неактивной форме и активируются только в двенадцатиперстной кишке, превращаясь под влиянием энтерокиназы в трипсин и химотрипсин. Наряду с ферментами с панкреатическим соком поступают вода, электролиты и прежде всего гидрокарбонаты и большое количество белка. Гидрокарбонат придает панкреатическому соку щелочную реакцию, необходимую для ферментативного расщепления нутриентов. Отделение панкреатического сока осуществляется за счет разности давления в проксимальном и дистальном отделах протока ПЖ, а также и в двенадцатиперстной кишке и происходит периодически, усиливаясь при воздействии условно-рефлекторных (вид и запах пиши) и безусловно-рефлекторных раздражителей (жевание и глотание).
Различают 3 фазы секреции панкреатического сока: сложнорефлекторную, происходящую под влиянием упомянутых выше раздражителей; желудочную, которая связана с растяжением желудка при наполнении его пищей; кишечную, имеющую гуморальную природу. Гуморальная регуляция осуществляется в основном кишечными полипептидными гормонами — секретином и панкреозимином. Они выделяются особыми гормонпродуцирующими клетками слизистой оболочки двенадцатиперстной кишки при поступлении в нее из желудка соляной кислоты, а также продуктов частичного переваривания белка. На секрецию ПЖ влияют также гормоны гипофиза, щитовидной железы, надпочечников и некоторые другие. Нервный центр, регулирующий секрецию панкреатического сока, находится в продолговатом мозге. Гормональная функция осуществляется островками Лангерганса, которые выделяют гормоны (инсулин и глюкагон), регулирующие углеводный обмен, а также соматостатин и панкреатический полипептид, являющиеся гормональными регуляторами некоторых функций пищеварительной системы. При поражении островков Лангерганса в первую очередь нарушается углеводный обмен — развивается сахарный диабет.
Определение
Хронический панкреатит (ХП) — длительное воспалительное заболевание поджелудочной железы, проявляющееся необратимыми морфологическими изменениями, которые вызывают боль и/или стойкое снижение функции. При ХП морфологические изменения поджелудочной железы сохраняются после прекращения воздействия этиологического фактора.
Эпидемиология
Распространенность хронического панкреатита по данным вскрытий составляет от 0,01 до 5,4%, в среднем 0,3—0,4%. Частота выявления хронического панкреатита составляет 3,5—4 на 100 000 населения в год. Заболевание обычно начинается в среднем возрасте (35—50 лет).
Этиология и патогенез
Наиболее частая причина заболевания — употребление алкоголя (до 90% взрослых пациентов); обычно заболевают лица, принимающие в день 150—200 мл чистого алкоголя в среднем в течение 10 лет и более, однако сроки возникновения панкреатита у разных людей могут значительно различаться. Кроме того, возможен наследственный панкреатит—заболевание, наследуемое по аутосомно-доминантному типу с пенетрантностью 80%. Наследственный панкреатит связан с мутацией гена, кодирующего синтез трипсина, что вызывает нарушение механизма защиты от внутриклеточной активации трипсина. Панкреатит возникает у 3% больных с гиперпаратиреоидизмом, при обструкции протока поджелудочной железы (ПЖ) (стеноз, конкременты, рак), врожденных аномалиях: кольцевидная ПЖ, раздвоенная ПЖ (pancreas divisum), при дивертикулах двенадцатиперстной кишки. Редко хронический панкреатит возникает вследствие стеноза протока, возникшего при остром, в частности билиарном, панкреатите.
В патогенезе хронического панкреатита играют роль несколько факторов. Одним из основных является обструкция главного панкреатического протока при конкрементах, воспалительном стенозе или опухолях. При алкогольном панкреатите повреждение поджелудочной железы связано с повышением содержания белка в панкреатическом секрете, что приводит к возникновению белковых пробок и обструкции мелких протоков железы. Другим фактором, участвующим в патогенезе алкогольного панкреатита, является изменение тонуса сфинктера Одди: его спазм вызывает внутрипротоковую гипертензию, а релаксация способствует рефлюксу дуоденального содержимого и внутрипротоковой активации панкреатических ферментов.
Кальцификация поджелудочной железы возникает как при алкогольном, так и при неалкогольном панкреатите чаще всего после травматического повреждения при гиперкальциемии, опухолях островковых клеток. Значительную роль в этом играет белок конкрементов поджелудочной железы, ингибирующий преципитацию перенасыщенного раствора карбоната кальция, количество этого белка в панкреатическом секрете детерминировано генетически. Наблюдается несколько фаз кальцификации поджелудочной железы: нарастание, стабильная фаза, которая наступает через несколько лет и снижение степени кальцификации (наблюдается у 30% больных), несмотря на прогрессирующее снижение экзокринной функции органа.
Разрушение экзокринной части поджелудочной железы вызывает прогрессирующее снижение секреции бикарбонатов и ферментов, однако клинические проявления нарушения переваривания пищи развиваются лишь при деструкции более 90% паренхимы органа. В первую очередь возникают проявления недостаточности липазы, которые проявляются нарушением всасывания жиров, жирорастворимых витаминов A, D, Е и К, что нечасто проявляется поражением костей, расстройствами свертывания крови. При ХП вследствие дефицита протеаз нарушается расщепление связи витамин В12 — R-белок и снижается секреция кофакторов, определяющих всасывание витамина В12, однако клинические симптомы этого наблюдаются редко.
У 10-30% больных ХП развивается сахарный диабет, обычно на поздних стадиях заболевания, гораздо чаще наблюдается нарушение толерантности в глюкозе. Для таких больных характерно развитие гипогликемических реакций на инсулин, недостаточное питание или прием алкоголя. Кетоацидоз развивается редко, что связано с одновременным снижением продукции инсулина и глюкагона.
Таблица 1. Этиопатогенез хронического панкреатита
(по P.Layer и U. Melle 2005 г.)
Алкогольный
Мутации в SPINK1 (serine protease inhibitor kazal type1), гене трипсиногена или CFTR (cystic fibrosis transmembran regulator) генах?
Вызванный курением
Наследственный
Мутация гена трипсиногена.
Аутоиммунный
Метаболический / алиментарный.
• Гиперкальциемия
• Гиперпаратиреоз
• Приобретённая или наследственная гипертриглицеридемия
Тропический (мутации SPINK1)
• Тропический калькулезный панкреатит
• Фибрознокалькулезный панкреатогенный диабет
Идиопатический
• Ранее начало (мутации SPINK1)
• Позднее начало
Обструктивный.
Лёгкая обструкция ГПП
• Травматическая стриктура
• Стриктура после некроза
• Стеноз сфинктера Одди
• Дисфункция сфинктера Одди
• Камни
• Дуоденальная обструкция (диверкул, кисты дуоденальной стенки)
Злокачественная стриктура протока ПЖ.
Панкреатическая, ампулярная и дуоденальная кальцинома.
Классификация хронического панкреатита
В настоящее время используется классификация хронического панкреатита, предложенная Ивашкиным В.Т., Хазановым А.И. и др. (1990 г), основанная на предложенной в Марселе в 1983 г. и в Риме в 1989 г.
1. Варианты хронического панкреатита по этиологии
- Билиарнозависимый
- Алкогольный
- • Дисметаболический
- Инфекционный
- Лекарственный
- Идиопатический
2. Варианты хронического панкреатита по характеру клинического течения
- Редко рецидивирующий
- Часто рецидивирующий
- С постоянно присутствующей симптоматикой
3. Варианты хронического панкреатита по морфологическим признакам
- Интерстициально-отечный
- Паренхиматозный
- Фиброзно-склеротический (индуративный)
- Гиперпластический (псевдотуморозный)
- Кистозный
4. Варианты хронического панкреатита по клиническим проявлениям
- Болевой
- Гипосекреторный
- Астеноневротический
- Латентный
- Сочетанный
Наиболее сложным разделом классификации является разделение ХП по морфологическим признакам. Авторы в основу этих принципов положили данные УЗИ и КТ.
Интерстициально-отечный ХП на высоте обострения (по данным УЗИ и КТ) характеризуется умеренным увеличением размеров ПЖ. Вследствие отека собственно железы и паренхиматозной клетчатки контуры ПЖ визуализируются нечетко, структура её представляется неоднородной, встречаются участки как повышенной, так и пониженной плотности; отмечается неоднородная эхогенность. По мере стихания обострения размеры ПЖ становятся нормальными, контуры четкими. В отличие от острого панкреатита часть морфологических изменений оказывается стабильной (в большей или меньшей степени сохраняются участки уплотнения железы). У большинства больных выраженных изменений системы протоков не обнаружено.
Для паренхиматозного варианта ХП характерна значительная продолжительность заболевания, чередование периодов обострения и ремиссии. Боли в период обострения менее выражены, амилазный тест оказывается положительным реже и уровень повышения меньше. Более чем у половины больных фиксируются симптомы внешнесекреторной недостаточности ПЖ: стеаторея, полифекалия, склонность к поносу, который относительно легко купируется ферментными препаратами. По данным УЗИ и КТ размеры и контуры ПЖ существенно не изменены, стабильно отмечается равномерное уплотнение железы. Изменений протоков у большинства больных не выявляется.
Фиброзно-склеротический вариант ХП—анамнез продолжительный—более 15 лет. Практически у всех больных фиксируется внешнесекреторная недостаточность ПЖ, интенсивные боли, не уступающие лекарственной терапии. Исчезает четко выраженная грань между обострением и ремиссией. Амилазный тест в половине случаев оказывается отрицательным. Осложнения часты, а характер их зависит от преимущественной локализации процесса (в головке—нарушения пассажа желчи, в хвосте—нарушение проходимости селезеночной вены и подпеченочная форма портальной гипертензии). По данным УЗИ и КТ—размеры поджелудочной железы уменьшены, паренхима повышенной эхогенности, значительно уплотнена, контуры четкие, неровные, нередко выявляются обызвествления. У части больных — расширение протоковой системы железы.
Гиперпластический вариант ХП—встречается приблизительно у 5% больных. Заболевание протекает длительно (обычно более 10 лет). Боли носят выраженный характер и постоянны, как правило, фиксируется недостаточность внешнесекреторной функции ПЖ. Иногда ПЖ может пальпироваться; амилазный тест положительный только у 50% больных. По данным УЗИ и КТ—ПЖ или отдельные её части резко увеличены. В плане дифференциальной диагностики с опухолью поджелудочной железы целесообразно проведение пробы с лазиксом, а также повторное исследование сыворотки крови на опухолевые маркеры.
Кистозный вариант ХП — встречается в 2 раза чаще, чем гиперпластический. Выделяется он в отдельный вариант, так как характеризуется своеобразной клинической картиной — боли умеренные, но почти постоянные, амилазный тест, как правило, положительный и сохраняется продолжительное время. По данным УЗИ и КТ—ПЖ увеличена, есть жидкостные образования, участки фиброза и обызвествления, протоки обычно расширены. Обострения частые и не всегда имеют «видимую» причину.
Реактивный панкреатит — это реакция поджелудочной железы на острую патологию, либо обострение хронической патологии органов, функционально, морфологически связанных с поджелудочной железой. Реактивный панкреатит заканчивается при ликвидации обострения основного заболевания, но констатация его требует проведения лечебных и профилактических мероприятий, направленных на предупреждение развития хронического панкреатита. В качестве хронической формы течения реактивный панкреатит не существует и в диагноз вынесен быть не может.
Выделение групп больных ХП по степени тяжести.
Легкое течение заболевания. Редкие (1-2 раза в год) и непродолжительные обострения, быстро купирующийся болевой синдром. Функции ПЖ не нарушены. Вне обострения самочувствие больного вполне удовлетворительное. Снижение массы тела не отмечается. Показатели копрограммы в пределах нормы.
Средней тяжести. Обострения 3-4 раза в год с типичным длительным болевым синдромом, с феноменом панкреатической гиперферментемии, выявляемой лабораторными методами исследования. Нарушения внешнесекреторной и инкреторной функции поджелудочной железы умеренные (изменение характера кала, стеаторея, креаторея по данным копрограммы, латентный сахарный диабет), при инструментальном обследовании — ультразвуковые и радиоизотопные признаки поражения поджелудочной железы.
Тяжелое течение. Непрерывно рецидивирующее течение (частые длительные обострения), упорный болевой синдром, выраженные диспепсические расстройства, «панкреатические поносы», резкое нарушение общего пищеварения, глубокие изменения внешнесекреторной функции ПЖ, развитие панкреатического сахарного диабета, кист ПЖ. Прогрессирующее истощение, полигиповитаминозы, внепанкреатические обострения (панкреатогенный выпотной плеврит, панкреатогенная нефропатия, вторичные дуоденальные язвы).
Клиническая картина:
- Боли в эпигастральной области после приема пищи, иррадиирующие в спину, которые могут продолжаться в течение многих часов или нескольких дней.
- Тошнота, рвота.
- Потеря массы тела (у 30—52% пациентов).
- Желтуха (у 16—33% пациентов). Отек и развитие фиброза ПЖ могут вызывать сдавление желчных протоков и окружающих сосудов. Преходящая желтуха возникает вследствие отека ПЖ при обострениях хронического панкреатита, постоянная—связана с обструкцией общего желчного протока вследствие фиброза головки ПЖ. При более легкой обструкции наблюдается повышение только уровня щелочной фосфатазы.
- Во время приступа хронического панкреатита могут возникать жировые некрозы, чаще поражается подкожная клетчатка на ногах, что проявляется болезненными узелками, которые можно ошибочно принять за узловатую эритему.
- Воспаление и фиброз перипанкреатической клетчатки могут приводить к сдавлению и тромбозу селезеночной, верхней брыжеечной и воротной вен, однако развернутая картина портальной гипертензии наблюдается редко.
- Формирование псевдокист вследствие разрывов протоков ПЖ, на месте предыдущего некроза ткани и последующего скопления секрета. Кисты могут быть бессимптомными или вызывать боли в верхней половине живота, нередко проявляются сдавлением соседних органов.
Синдром недостаточности внешнесекреторной функции. При длительном течении заболевания по мере разрушения паренхимы ПЖ интенсивность болевых приступов становится меньше (однако продолжающийся прием алкоголя может вызвать сохранение болей), и при уменьшении объема функционирующей паренхимы до 10% от нормы появляются признаки мальабсорбции — полифекалия, жирный стул, потеря массы тела. У пациентов с алкогольным панкреатитом признаки мальабсорбции возникают в среднем через 10 лет от появления первых клинических симптомов.
Диагноз устанавливают на основании характерного болевого синдрома, признаков недостаточности внешнесекреторной функции ПЖ у пациента, регулярно принимающего алкоголь. В отличие от острого панкреатита, при хроническом редко наблюдается повышение уровня ферментов в крови или моче, поэтому если это происходит, можно подозревать формирование псевдокисты или панкреатического асцита Стойко повышенный уровень амилазы в крови позволяет сделать предположение о макроамилаземии (при которой амилаза образует крупные комплексы с белками плазмы, не фильтрующиеся почками, и в моче наблюдается нормальная активность амилазы) или внепанкреатические источники гиперамилаземии (табл. 2).
Таблица 2. Внепанкреатические источники гиперамилаземии и гиперамилазурии (по W. В. Salt II, S. Schtnkor)
Почечная недостаточность
Болезни слюнных желез:
- эпидемический паротит
- конкремент
- радиационный сиаладенит
- Осложнения челюстно-лицевои хирургии
Опухолевая гиперамилаземия:
- рак легкого
- рак пищевода
- рак яичников
- Макроамилаземия
- Ожоги
- Диабетический кетоацидоз
- Беременность
- Трансплантация почки
- Травма головного мозга
Медикаментозное лечение:
- морфин
Болезни органов брюшной полости:
- болезни желчных путей (холецистит, холедохолитиаз)
- осложнения язвенной болезни — перфорация или пенетрация язв
- непроходимость или инфаркт кишечника
- внематочная беременность
- перитонит
- аневризма аорты
- послеоперационная гиперамилаземия
Методы визуализации в диагностике хронического панкреатита
- Рентгенография области ПЖ.
- Трансабдоминальное УЗИ (расширение протоков, псевдокисты, кальцификация, расширение общего желчного протока, воротной, селезеночной вены, асцит).
- Эндоскопическое УЗИ.
- ЭРХПГ (изменение структуры протоков, псевдокисты).
- Компьютерная томография (с внутривенным контрастированием)
- Сцинтиграфия с введением гранулоцитов, меченных 99mТс или 111Iп.
Обзорная рентгенография в 30-40% случаев выявляет кальцификацию поджелудочной железы или внутрипротоковые камни, особенно при исследовании в косой проекции. Это снимает необходимость дальнейшего обследования для подтверждения диагноза ХП. Ультразвуковое исследование (УЗИ) позволяет оценить размеры органа, расширение и неровность контура протоков, псевдокисты. Эндоскопическая ретроградная холангиопанкреотография (ЭРХПГ) позволяет выявить большую часть больных ХП. Это исследование дает возможность обнаружить изменения главного панкреатического протока и его ветвей (нерегулярное расширение протоков — «цепь озер»). Компьютерную томографию (КТ) и ангиографию обычно проводят для подготовки к предстоящему хирургическому вмешательству. Зоны некроза поджелудочной железы можно обнаружить с помощью использования контрастирования при КТ (отсутствие накопления контрастного вещества), а также с помощью новой методики — сцинтиграфии поджелудочной железы с введением взвеси меченых гранулоцитов (накопление радиоактивности в очаге некроза).
Копрологическое исследование является основным методом оценки внешнесекреторной функции поджелудочной железы. При выраженной панкреатической недостаточности каловые массы приобретают серый оттенок, зловонный запах и жирный вид. Увеличивается общее количество каловых масс (в норме масса составляет 50-225 г за сутки). Повышенное содержание нейтрального жира в кале — стеаторея — является показателем выраженной экзокринной панкреатической недостаточности. Исследование должно проводиться на фоне приема достаточного количества жира пациентом (100 г в cутки в течение 2-3 дней до анализа), наиболее характерно обнаружение крупных капель (диаметром более 8 мкм).
Функциональные тесты можно разделить на три группы:
- прямые тесты секреции ПЖ. Проводят сбор и исследование сока ПЖ или дуоденального содержимого после стимуляции секреции ПЖ экзогенными гормонами или гормоноподобными пептидами (секретин-холецистокининовый тест);
- непрямые тесты — исследование. дуоденального содержимого после пищевой стимуляции (тест Лунда);
- пероральные тесты — проводят без канюлирования протока ПЖ или введения зонда (тест с N-бензоил-L-тирозил-парааминобензойной кислотой — БТ-ПАБК; флюоресцеиндилауратный или панкреатолауриловый тест; дыхательные тесты с субстратом, меченным радиоизотопами).
Секретин-панкреозиминовый тест является «золотым стандартом» диагностики нарушений внешнесекреторной функции поджелудочной железы. В полученном секрете определяют концентрацию бикарбонатов и ферментов: амилазы, трипсина, химотрипсина и липазы. Наибольшее значение имеют такие показатели, как максимальная концентрация бикарбонатов, дебит панкреатического сока (дуоденального содержимого), максимальная концентрация и дебит ферментов. При ХП обычно обнаруживают снижение концентрации бикарбонатов (<90 мэкв/л) и ферментов при нормальном объеме аспирата (>2 мл/кг). Уменьшение объема панкреатической секреции при нормальной концентрации бикарбонатов и ферментов позволяет заподозрить рак поджелудочной железы.
При проведении теста Лунда стимуляцию секреции выполняют с помощью жидкой пищевой смеси, содержащей 6% жира, 5% белка и 15% углеводов. Этот метод технически более прост в проведении, однако не позволяет оценить секрецию бикарбонатов, а, кроме того, его результаты зависят от состояния тонкой кишки как места выработки эндогенных стимуляторов. Тест Лунда имеет меньшую чувствительность и специфичность по сравнению с секретин-панкреозиминовым тестом, особенно при легкой степени панкреатической недостаточности.
В последние годы все большее применение находит метод определения панкреатических ферментов (трипсин, химотрипсин, эластаза, липаза) в кале, прежде всего благодаря своей неинвазивности. Наибольшие преимущества имеет определение эластазы в кале иммуноферментным методом.Чувствительность и специфичность эластазного теста у больных с экзокринной панкреатической недостаточностью тяжелой и средней степени приближаются к таковым секретин-панкреозиминого теста. При легкой степени внешнесекреторной недостаточности чувствительность метода составляет 63%.
Рисунок 2
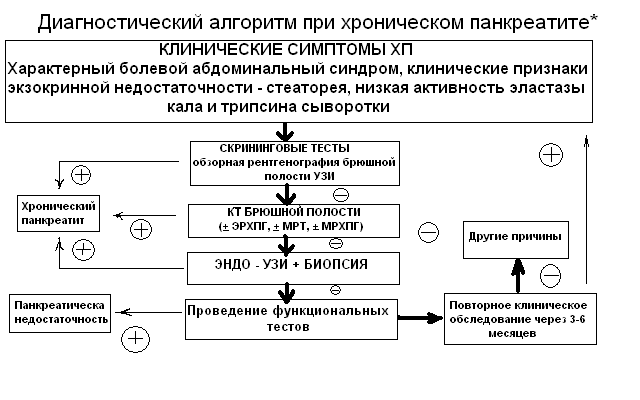
*рекомендации Европейской многоцентровой группы по изучению хронического панкреатита 2005 г.
Таблица 3. ДИАГНОСТИКА ХРОНИЧЕСКОГО ПАНКРЕАТИТА ПО БАЛЬНОЙ СИСТЕМЕ (по P.Layer и U.Melle 2005 г.)
| ОЦЕНИВАЕМЫЕ ПАРАМЕТРЫ | БАЛЛЫ |
| Кальцификация поджелудочной железы | 4 |
| Характерные гистологические изменения | 4 |
| Характерные изменения по УЗИ или ЭРХПГ
(см. Кембриджскую классификацию) |
3 |
| Экзокринная недостаточность поджелудочной железы | 2 |
| Приступы панкреатита и/или хроническая абдоминальная боль | 2 |
| Сахарный диабет | 1 |
Таблица 4. КЕМБРИДЖСКАЯ КЛАССИФИКАЦИЯ СТРУКТУРНЫХ ИЗМЕНЕНИЙ В ПОДЖЕЛУДОЧНОЙ ЖЕЛЕЗЕ ПРИ ХРОНИЧЕСКОМ ПАНКРЕАТИТЕ
| Изменения | ЭРХПГ | УЗИ или КТ | |
| Нормальная ПЖ | Главный панкреатический проток (ГПП) и боковые ветви не изменены | Нормальные размеры, чёткие контуры ПЖ. ГПП = 2 мм. Паренхима ПЖ гомогенна | |
| Сомнительные изменения | ГПП не изменён, менее 3 изменённых боковых ветвей | Один из следующих признаков:
ГПП = 2-4 мм. Размер ПЖ в пределах 1-2 норм. Неоднородная паренхима ПЖ |
|
| Мягкие изменения | ГПП не изменён, более 3 изменённых боковых ветвей | Два и более признаков: ГПП = 2-4
мм. Незначительное увеличение размеров ПЖ Неоднородность паренхиммы |
|
| Умеренные изменения | Изменения ГПП и более 3 боковых ветвей | Нечёткость контуров ПЖ.
Маленькие кисты (менее 10 мм.). Неравномерный ГПП. Острые фокальные некрозы. Повышение эхогенности стенки протока. Неровность контуров ПЖ. |
|
| Значительные изменения | Все признаки из указанных выше + один или более из следующих признаков:
• Кисты более 10 мм в диаметре • Внутрипротоковые дефекты наполнения • Камни / панкреатическая кальцификация • Обструкция или стриктуры ГПП • Выраженная дилатация и неравномерность ГПП • Инвазия в соседние органы |
||
Осложнения.
Наиболее часто встречаются холестаз, инфекционные осложнения (воспалительные инфильтраты, гнойные холангиты, септические состояния). Возможны подпеченочная форма портальной гипертензии, эрозивный эзофагит, синдром Мэллори—Вейсса, гастродуоденальные язвы (они обусловлены значительным снижением продукции бикарбонатов ПЖ), хроническая непроходимость двенадцатиперстной кишки, рак ПЖ и абдоминальный ишемический синдром.
Примеры формулировки диагноза.
- Основной Ds: Хронический панкреатит, билиарнозависимый, редко рецидивирующего течения, фаза обострения.
Сопутствующий Ds: Желчнокаменная болезнь, хронический калькулезный холецистит в ст. ремиссии. - Основной Ds: Хронический панкреатит, алкогольной этиологии, часто рецидивирующего течения, фаза обострения.
Осложнение: Портальная гипертензия. Вторичный сахарный диабет, легкое течение, компенсация.
Лечение включает отказ от употребления алкоголя, соблюдение диеты с низким содержанием жира (до 50-75 г/сут) и частым приемом небольших количеств пищи, купирование боли, ферментная заместительная терапия, борьба с витаминной недостаточностью, лечение эндокринных нарушений.
Лечение приступа хронического панкреатита аналогично лечению острого панкреатита. Обязательными компонентами лечения являются внутривенное введение растворов электролитов и коллоидов, голодная диета и анальгезия (например, меперидин) Рекомендуется введение свежезамороженной плазмы или альбумина. Диуретики не показаны большинству больных: олигурия разрешается при исчезновении гиповолемии и нормализации перфузии почек. Для облегчения рвоты, купирования пареза желудочно-кишечного тракта и уменьшения стимуляции поджелудочной железы может быть использована аcпирация содержимого желудка через назогастральный зонд. Коагулопатия, возникающая при панкреатите, обычно требует назначения гепарина, свежезамороженной плазмы
Препараты пищеварительных ферментов можно использовать для лечения как в разгаре заболевания с целью подавления панкреатической секреции, так и в период выздоровления при восстановлении орального приема пищи.
Длительную терапию при ХП можно разделить на две основные части в соответствии с ведущими клиническими синдромами.
Купирование хронической боли у больных панкреатитом — крайне сложная задача. В первую очередь необходимо быть уверенным в отсутствии у больного осложнений которые могут быть скорректированы хирургическим путем (например псевдокисты, внутрипротоковая обструкция или компрессия соседних органов).
Принципиальное значение имеет прекращение больным приема алкоголя, что достоверно повышает выживаемость больных с тяжелым панкреатитом. Показаны ненаркотические анальгетики: парацетамол, трамадол. Современные исследования показывают, что при ХП эффективны лишь высокие дозы анальгетических препаратов, так, трамадол необходимо назначать по 800 мг/сут и более. В западных странах гастроэнтерологи нередко назначают наркотические препараты, что создает проблему развития зависимости у 10-30% больных. Большое значение имеет одновременное назначение вспомогательных препаратов, таких как антидепрессанты, которые могут оказывать прямое противоболевое действие, способствуют купированию сопутствующей депрессии, а также потенцируют действие анальгетиков (амитриптилин внутрь 75 – 150 мг в сутки). Спазмолитики и холиноблокаторы нормализуют отток желчи и панкреатического сока (что снижает интрапанкреатическое давление) и являются необходимым компонентом терапии (дюспаталин 1 таблетка 3 раза или 1 капсула 2 раза, папаверина гидрохлорид в/в или в/м 2 мл 2% раствора 2 – 4 раза в сутки, гиосцина гидробромид в/м 20 мг 1 – 2 раза в сутки или платифиллин в/в или в/м 4мг 1 – 2 раза в сутки).
Часто ненаркотические анальгетики бывают неэффективны, и встает вопрос о назначении наркотических препаратов (промедол).
Боль могут облегчить большие дозы панкреатических ферментов. Попадание ферментов поджелудочной железы (прежде всего— трипсина) в двенадцатиперстную кишку по механизму отрицательной обратной связи вызывает снижение панкреатической секреции, снижение внутрипротокового давления и уменьшает боль. Традиционно для этой цели использовались порошок или таблетированные препараты панкреатина. Однако последние работы отечественных и зарубежных авторов показывают, что назначение панкреатина в капсулах более эффективно (в тех же дозах), чем в таблетках.
Создание функционального покоя ПЖ достигается максимально полной блокадой желудочной секреции, что обеспечивает снижение синтеза естественных стимуляторов ее активности – холецистокинина и секретина. С этой целью применяют или ингибиторы протонного насоса: омепразол или рабепразол или эзомепразол 20 мг 2 раза или лансопразол 30 мг 1 раз в сутки или блокаторы Н2 –рецепторов гистамина (фамотидин 20 мг 2 раза в сутки внутривенно).
Влияние на боль мощного ингибитора панкреатической секреции октреотида было изучено в нескольких клинических исследованиях. Показано, что по сравнению с плацебо октреотид значительно снижает боль и потребность в анальгетиках. Есть данные, что препарат может уменьшать частоту самого распространенного осложнения хронического панкреатита – образование псевдокист.
Если боль резистентна к терапии, при расширении главного протока более 8 мм у 70-80% больных облегчение может принести латеральная панкреатоеюностомия. Если панкреатический проток не расширен, показано проведение дистальной панкреатэктомии (при преимущественном поражении хвоста железы) или операция Уиппла/Whipple (при поражении в основном головки железы). Альтернативой операции является чрескожная денервация солнечного сплетения введением алкоголя, однако эффект этой процедуры сохраняется лишь несколько месяцев. Весьма перспективным является эндоскопическое лечение под контролем эндоскопического УЗИ (дренирование псевдокист, невролиз солнечного сплетения).
Показаниями для заместительной терапии экзокринной панкреатической недостаточности являются исключительно клинические показатели: похудание, стеаторея, метеоризм. Классическая рекомендация определения содержания жира в кале перед назначением лечения в настоящее время потеряла свое значение из-за трудоемкости и низкой чувствительности. Для купирования внешнесекреторной панкреатической недостаточности используют различные препараты экстрактов поджелудочной железы.
Выбор препарата для заместительной терапии должен быть основан на следующих показателях:
- высокое содержание липазы в препарате — дозировка должна быть достаточно удобной для приема: до 30 000 ед. липазы на 1 прием пищи (поскольку при экзокринной панкреатической недостаточности липолитическая активность снижается в первую очередь);
- наличие оболочки, защищающей ферменты от переваривания желудочным соком (основные составляющие ферментных препаратов — липаза и трипсин — быстро теряют активность в кислой среде — липаза при рН менее 4; трипсин при рН менее 3, до попадания препарата в двенадцатиперстную кишку может разрушаться до 92% липазы);
- маленький размер гранул или микротаблеток, наполняющих капсулы (одновременно с пищей эвакуация препарата из желудка происходит лишь в том случае, если размер его частиц не превышает 2 мм);
- быстрое освобождение ферментов в верхних отделах тонкой кишки.
Способность препарата активироваться только в щелочной среде — очень важное свойство, которое резко повышает эффективность ферментов. Так, при использовании препарата, имеющего энтеросолюбильную оболочку, всасывание жиров повышается в среднем на 20% по сравнению с такой же дозой обычного средства. Однако при ХП происходит значительное снижение продукции бикарбонатов, что приводит к нарушению защелачивания в двенадцатиперстной кишке. Это создает несколько проблем. Первая касается нарушения активации частиц ферментного препарата, покрытых энтеросолюбильной оболочкой. Вторая проблема заключается в том, что в кислой среде происходит преципитация желчных солей и нарушение эмульгации жира, что делает его малодоступным для расщепления липазой. Поэтому эффективность ферментной терапии может быть повышена одновременным назначением антацидов за 30 мин до и через 1 ч после еды или антисекреторных препаратов (ингибиторы протонной помпы или Н2-блокаторыгистаминовых рецепторов внутривенно), но необходимо помнить, что антациды, содержащие кальций или магний, ослабляют действие ферментных препаратов Значительное снижение качества жизни больного панкреатитом связано с такой проблемой, как стойкое вздутие живота. Нередко вздутие не купируется даже при проведении заместительной терапии высокими дозами ферментов. В этом случае к проводимой терапии необходимо добавить адсорбенты (симетикон, диметикон) или использовать комбинированные ферментные препараты, содержащие адсорбирующие вещества (панкреофлат).
При проведении ферментной терапии панкреатита необходимо избегать препаратов, содержащих компоненты желчных кислот в своем составе, поскольку желчные кислоты вызывают усиление секреции поджелудочной железы, что обычно нежелательно при обострении панкреатита; а, кроме того, высокое содержание желчных кислот в кишечнике, которое создается при интенсивной ферментной терапии, вызывает хологенную диарею.
Разовая доза ферментов, которая рекомендуется для лечения внешнесекреторной панкреатической недостаточности, должна содержать не менее 20 000—40 000 ед. липазы. Обычно пациент должен принимать 2-4 капсулы препарата при основных приемах пищи и по 1-2 капсулы при приемах небольшого количества пищи. При клинически выраженной панкреатической недостаточности обычно не удается полностью устранить стеаторею даже с помощью высоких доз препаратов, поэтому критериями адекватности подобранной дозы пищеварительных ферментов являются: увеличение массы тела, нормализация стула (менее 3 раз в день), снижение вздутия живота. При тяжелой стеаторее дополнительно назначают жирорастворимые витамины (A, D, Е, К), а также витамины группы В.
Лечение эндокринных нарушений при ХП аналогично лечению сахарного диабета другого происхождения, однако, учитывая наклонность к гипогликемии и калорийную недостаточность этих больных, ограничение углеводов в пище нежелательно. Более того, следует соблюдать осторожность при назначении инсулина, поскольку сопутствующее поражение печени и продолжающееся употребление алкоголя повышают риск развития гипогликемии.
При недостаточной эффективности консервативной терапии ХП, особенно его билиарнозависимой формы, показано его эндоскопическое лечение: эндоскопическая папиллосфинктеротомия; эндоскопическая вирсунготомия; зондовая литоэкстракция; зондовая литотрипсия; стентирование; экстракорпоральная микроволновая литотрипсия.
Возможны также и хирургические вмешательства, показаниями к которым являются:
- болевой синдром, не купирующийся другими способами;
- нарастающая дилатация и деформация головки ПЖ;
- стриктура или обструкция желчных протоков с развитием механической желтухи;
- кисты;
- появление свища ПЖ с развитием асцита или плеврального выпота;
- интрапанкреатический абсцесс;
- калькулез;
- сдавление окружающих тканей;
- сегментарная портальная гипертензия;
- подозрение на развитие рака ПЖ.
Обычно выполняются прямые (панкреатодуоденальная, субтотальная или дистальная резекции ПЖ; наложение цистовирсунгоэнтероанастомоза) или санирующие вмешательства на желчном пузыре и протоках, а также ДПК и желудкею По показаниям могут выполняться дренирующие вмешательства на фатеровом сосочке ДПК (сфинктеротомия, вирсунготомия) и дренирование кист под контролем УЗИ.
Литература
- Буклис Э.Р., Ивашкин В.Т. Хронический панкреатит: этиология, патофизиология и консервативная терапия. Рос. журн. гастроэнтерол., гепатол., колопроктол. 2006; 6: 79-86.
- Григорьев П.Я., Яковенко А.В. Клиническая гастроэнтерология. М. 2004; 766.
- Иванов Ю.В., Соловьев Н.А., Пастухов А.И. и др. Особенности комплексного лечения больных с болевой формой хронического панкреатита. Рос. журн. гастроэнтерол., гепатол., колопроктол. 2006; 4: 54-59.
- Калинин А.В., Джанашия Е.А. Лечение хронического панкреатита ферментными препаратами. Consilium medicum. 2005; 6: 3-6.
- Коротько Г.Ф. Секреция поджелудочной железы. М. 2002;223.
- Маев И.В., Казюлин А.Н., Дичева Д.Т. и др. Хронический панкреатит. Учебно-методическое пособие. М. 2003; 86.
- Маев И.В., Кучерявый Ю.А. Заместительная ферментная терапия при панкреатической недостаточности. Клинич. перспект. гастроэнтерол. и гепатол. 2005; 5: 2-10.
- Рациональная фармакотерапия заболеваний органов пищеварения. Под ред. Ивашкина В.Т. М. 2003; 341-350.
- American Gastroenterological Association Medical Position Statement: Treatment of Pain in Chronic Pancreatitis. Gastroenterology. 1998; 115: 763-4.
- Banks P.A. Acute and chronic pancreatitis. In: M. Feldman, B.F. Scharschmidt, M.H. Sleisenger, editors. Sleisenger and Fordtran’s gastrointestinal and liver disease: pathophysiology/diagnosis/management. 6th ed. Philadelphia, London, Toronto, Montreal, Sydney, Tokyo: W.B. Saunders company A division of Нагсоurt Brace & Company, 1998.
- DiMagno E.P. Gastric acid suppression and treatment of severe exocrine pancreatic insuffiency. Best Pract. Res. Clin. Gastroenterol. 2001.Vol. 153: 486-7.
- Layer P., Melle U. Chronic pancreatitis. In:. Clinical pancreatology for gastroenterologists and surgeons. Edited by J.E. Dominguez-Munoz. Blackwell Publishing. 2005; 528-701.
- Sarner M. Treatment of pancreatic exocrine deficiency. Wld J.Surg. 2003.Vol. 27. 11: 1192-1195.