Хроническая сердечная недостаточность
Содержание страницы
Данные американских и европейских эпидемиологических исследований однозначно свидетельствуют о том, что хроническая сердечная недостаточность (ХСН) до сих пор остается одним из самых распространенных, прогрессирующих и прогностически неблагоприятных заболеваний сердечно-сосудистой системы.
Распространенность симптоматической ХСН в европейской популяции колеблется от 0,4% до 2,0%, в российской — распространенность клинически выраженной ХСН составляет 5,5%.
Прогноз больных ХСН по-прежнему остается одним из самых плохих. По данным Фремингемского исследования, средняя 5-летняя смертность во всей популяции больных ХСН (с учетом начальных и умеренных стадий) составляет 65% для мужчин и 47% для женщин. Примерно половина больных ХСН умирает в течение первых 4 лет с момента постановки диагноза, а в тяжелых случаях столько же пациентов умирает в течение первого года.
Таким образом, в развитых странах сердечная недостаточность стала важнейшей медико-социальной и экономической проблемой.
1. Анатомия системы кровообращения
В кровеносной системе различают два круга кровообращения: большой и малый. Они начинаются в желудочках сердца, а заканчиваются в предсердиях (см. рисунок 1). Большой круг кровообращения начинается аортой из левого желудочка. По нему артериальные сосуды приносят в капиллярную систему всех органов и тканей кровь, богатую кислородом и питательными веществами.
Венозная кровь из капилляров органов и тканей попадает в мелкие, затем в более крупные вены и в конечном итоге через верхнюю и нижнюю полые вены собирается в правом предсердии, где заканчивается большой круг кровообращения.
Малый круг кровообращения начинается в правом желудочке легочным стволом. По нему венозная кровь достигает капиллярного русла легких, где она освобождается от избытка углекислоты, обогащается кислородом и по четырем легочным венам (по две вены из каждого легкого) возвращается в левое предсердие. В левом предсердии малый круг кровообращения заканчивается.
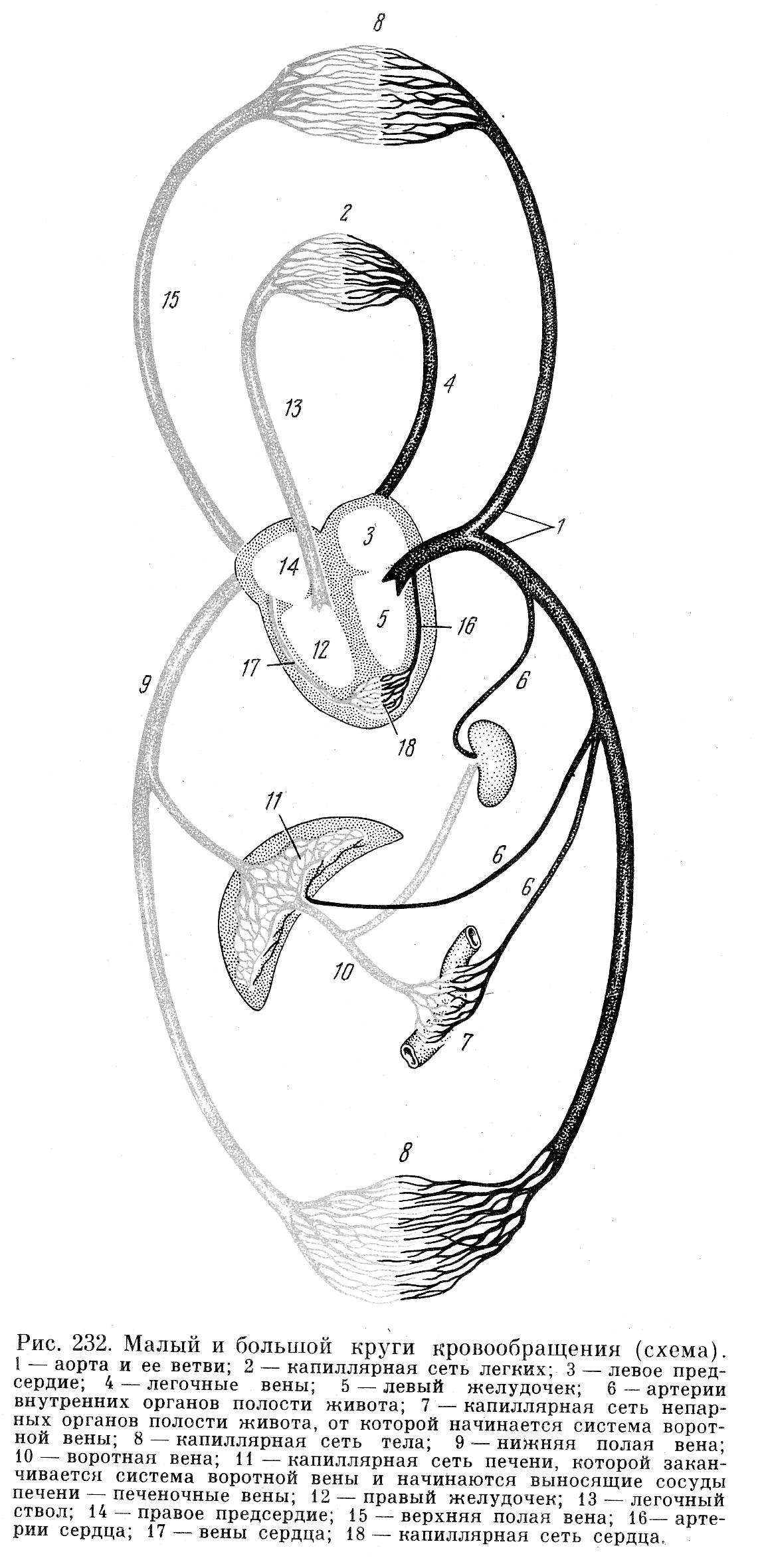
Рисунок 1. Малый и большой круги кровообращения.
2. Терминология
Различают острую и хроническую сердечную недостаточность (СН). Наиболее распространена хроническая форма СН (ХСН), для которой характерны периодически возникающие эпизоды обострения (декомпенсации), проявляющиеся внезапным или, что бывает чаще, постепенным усилением симптомов и признаков ХСН.
Помимо острой и хронической, различают также систолическую и диастолическую (с сохраненной систолической функцией) СН, однако чаще всего имеет место смешанная форма СН.
Традиционно появление симптомов СН ассоциируется со снижением сократительной способности сердца, или систолической дисфункцией; однако до 85% амбулаторных больных с клиническими признаками СН имеют нормальную ФВ ЛЖ. Среди госпитализированных больных ХСН нормальную ФВ ЛЖ имеют 30 – 40% пациентов. В таких случаях целесообразно говорить о СН с сохраненной систолической функцией.
Если при этом имеются объективные данные о наличии диастолических расстройств, то следует говорить о диастолической ХСН. Значение диастолической ХСН увеличивается в старших возрастных группах, где высока доля пациентов с повышенной жесткостью миокарда, с артериальной гипертонией (АГ) и гипертрофией левого желудочка (ЛЖ).
Среди других терминов встречается деление ХСН на право- и левожелудочковую, в зависимости от преобладания застойных явлений в малом или большом круге кровообращения; ХСН с низким или высоким сердечным выбросом: следует помнить, что высокий сердечный выброс встречается при ряде заболеваний (тиреотоксикозе, анемии и др.), не имеющих прямого отношения к повреждению миокарда. Для унификации терминологии, рекомендуется не применять термины ЗСН и ХНК при формулировании диагноза и в других документах, используемых для отчетности, статистики и т. д.
3. Определение
Современная нейрогуморальная модель патогенеза доказала, что развитие ХСН происходит по единым патофизиологическим законам вне зависимости от этиологии повреждения. С клинической точки зрения это дает “формальные” основания обозначить ХСН не только как сложный симптомокомплекс, осложняющий течение того или иного заболевания сердечно-сосудистой системы, но как самостоятельную нозологическую форму.
Таким образом, с современных клинических позиций ХСН представляет собой заболевание с комплексом характерных симптомов (одышка, утомляемость и снижение физической активности, отеки и др.), которые связаны с неадекватной перфузией органов и тканей в покое или при нагрузке и часто с задержкой жидкости в организме.
4. Этиология
Первопричиной ХСН является ухудшение способности сердца к наполнению или опорожнению, обусловленное повреждением миокарда, а также дисбалансом вазоконстрикторных и вазодилатирующих нейрогуморальных систем.
В зависимости от преобладания тех или иных механизмов формирования СН выделяют следующие причины развития данного заболевания:
I. Поражение сердечной мышцы (миокардиальная недостаточность).
- Первичные: миокардиты; идиопатическая дилатационная кардиомиопатия (ДКМП).
- Вторичные: острый инфаркт миокарда; хроническая ишемия сердечной мышцы; постинфарктный и атеросклеротический кардиосклероз; гипо- или гипертиреоз; токсико-аллергические поражения миокарда; поражение сердца при системных поражениях соединительной ткани; токсико-аллергические поражения миокарда.
II. Гемодинамическая перегрузка желудочков сердца.
- Повышение сопротивления изгнанию (увеличение постнагрузки): системная артериальная гипертензия (АГ); легочная артериальная гипертензия; стеноз устья аорты; стеноз легочной артерии.
- Увеличение наполнения камер сердца (увеличение преднагрузки) недостаточность митрального клапана; недостаточность аортального клапана; недостаточность клапана легочной артерии; недостаточность трехстворчатого клапана; врожденные пороки сердца со сбросом крови слева направо.
III. Нарушение наполнения желудочков сердца.
- Стеноз левого и правого атриовентрикулярного отверстия.
- Экссудативный и констриктивный перикардит.
- Перикардиальный выпот (тампонада сердца).
- Заболевания с повышенной жесткостью миокарда и диастолической дисфункцией: гипертрофическая кардиомиопатия; амилоидоз сердца; фиброэластоз; эндомиокардиальный фиброз; выраженная гипертрофия миокарда, в том числе при аортальном стенозе, АГ и других заболеваниях.
IV. Повышение метаболических потребностей тканей (СН с высоким МО).
- Гипоксические состояния: анемии; хроническое легочное сердце.
- Повышение обмена веществ: гипертиреоз.
- Беременность.
В развитых странах мира в 70 – 90% случаев главной причиной ХСН является ИБС, гипертоническая болезнь, ревматические пороки сердца и дилатационная кардиомиопатия [B. Massie, N. Shah, 1997; M. Gheorghiade, R. Bonow, 1998].
5. Патофизиология
Современная модель патогенеза ХСН рассматривает данное состояние прежде всего как патологию нейрогуморальных механизмов регуляции кровообращения. Принято считать, что нарушение насосной функции сердца при ХСН вызывает активацию вазоконстрикторных и вазодилатирующих нейрогуморальных систем, среди которых особое значение придается симпатико-адреналовой (САС), ренин-ангиотензин-альдостероновой системам (РААС), антидиуретическому гормону (вазопрессину) и предсердному натрийуретическому пептиду. «Запущенный» механизм гиперактивации нейрогормонов является необратимым физиологическим процессом. Со временем кратковременная компенсаторная активация тканевых нейрогормональных систем переходит в свою противоположность – хроническую гиперактивацию. Последняя сопровождается развитием и прогрессированием систолической и диастолической дисфункции левого желудочка (ЛЖ) (ремоделирование).
При повреждении сердца ударный объем желудочка будет уменьшаться, а конечно-диастолический объем и давление в этой камере расти. Это увеличивает конечно-диастолическое растяжение мышечных волокон, что приводит к большему систолическому их укорочению (закон Старлинга). Механизм Старлинга помогает сохранить сердечный выброс (СВ), но результирующий хронический подъем диастолического давления будет передаваться на предсердия, легочные вены или вены большого круга кровообращения. Увеличивающееся капиллярное давление сопровождается транссудацией жидкости с развитием отеков. Уменьшенный СВ, особенно при снижении АД, активизирует САС, стимулирующую сокращения миокарда, частоту сердечных сокращений, венозный тонус, а уменьшение перфузии почек ведет к снижению скорости гломерулярной фильтрации, обратному всасыванию воды и хлорида натрия, активации РААС.
Гипоксия тканей при ХСН является не только результирующим звеном патогенеза, но и фактором, имеющим непосредственное провоцирующее действие на остальные ведущие его компоненты – снижение насосной способности сердца, преднагрузку и ритм сердца. Гипоксия является сложным мультикомпонентным, многоступенчатым процессом. Прямые первичные эффекты гипоксии направлены на мишени, локализованные на самых различных уровнях: организменном, системном, клеточном и субклеточном. На субклеточном уровне гипоксия инициирует развитие апоптоза. Результатом описанных процессов является увеличение периферического сосудистого сопротивления и объема циркулирующей крови с соответствующим ростом постнагрузки и преднагрузки.
6. Диагностика
• Постановка диагноза ХСН возможна при наличии 2-х ключевых критериев (табл. 1): (1) характерных симптомов СН (главным образом одышки, утомляемости и ограничения физической активности, отеков лодыжек) и (2) объективного доказательства того, что эти симптомы связаны с повреждением сердца, а не каких-либо других органов (например, заболеваниями легких, анемией, почечной недостаточностью).
Таблица 1. Определение ХСН
| 1. Наличие симптомов и/или клинических признаков СН (в покое или при нагрузке) |
| 2. Наличие объективных признаков дисфункции сердца (в покое или в сомнительных случаях) |
| 3. Положительный ответ на терапию ХСН. Наличие критериев 1 и 2 обязательно во всех случаях |
Симптомы ХСН могут присутствовать в покое и/или при нагрузке. В то же время объективные признаки дисфункции сердца должны обязательно выявляться в покое. Это связано с тем, что появление такого признака (например, низкой ФВ ЛЖ) на нагрузке (например, у больного ИБС) может быть признаком не СН, а в данном случае — коронарной недостаточности. По аналогии с ФВ ЛЖ это касается и других объективных признаков повреждения миокарда.
В сомнительных случаях подтверждением диагноза СН может служить положительный ответ на терапию, в частности, на применение диуретиков.
• При установлении диагноза ХСН следует уточнить причину ее развития, а также факторы и возможные сопутствующие заболевания, провоцирующие декомпенсацию и прогрессирование ХСН.
В ряде случаев своевременная диагностика этиологической причины декомпенсации и специфическое воздействие на нее позволяют существенно (а иногда и радикально) воздействовать на развитие и прогрессирование СН: например, своевременное оперативное устранение порока сердца или восстановление синусового ритма у больных с фибрилляцией предсердий устраняют субстрат для возникновения (прогрессирования) ХСН.
• Важно выявить потенциально обратимые факторы развития и прогрессирования ХСН.
Профилактика, выявление и устранение таких факторов является важнейшей диагностической и лечебной задачей.
К таким факторам можно отнести транзиторную ишемию миокарда, тахи-брадиаритмии, тромбоэмболии легочной артерии, увеличение митральной регургитации, дисфункцию почек, патологию щитовидной железы, побочные эффекты лекарственных средств, чрезмерное употребление поваренной соли и воды, респираторная инфекция и злоупотребление алкоголем. Относительно инфекций известно, что каждая четвертая декомпенсация сердечной деятельности происходит на фоне простудных заболеваний.
Роль симптомов и объективных признаков в диагностике хронической сердечной недостаточности
• Опорными точками в постановке диагноза ХСН являются: (1) характерные симптомы СН или жалобы больного; (2) данные физикального обследования (осмотр, пальпация, аускультация) или клинические признаки; (3) данные объективных (инструментальных) методов обследования.
Таблица 2. Критерии, используемые при определении диагноза ХСН
| I. Симптомы (жалобы) | II. Клинические признаки | III. Объективные признаки дисфункции сердца |
| • Одышка (от незначительной до удушья) | • Застой в легких (хрипы, рентгенография) | • ЭКГ, рентгенография грудной клетки |
| • Быстрая утомляемость | • Периферические отеки | • Систолическая дисфункция |
| • Сердцебиение | • Тахикардия (>90–100 уд/мин) | (↓ сократимости) |
| • Кашель | • Набухшие яремные вены | • Диастолическая дисфункция |
| • Ортопноэ | • Гепатомегалия | (допплер-ЭхоКГ, ДЗЛА) |
| • Ритм галопа (S3) | • Гиперактивность МНП | |
| • Кардиомегалия | ||
| В сомнительных случаях оценивается эффективность лечения ex juvantibus | ||
Значимость симптомов и клинических признаков чрезвычайно велика, поскольку именно они заставляют врача подозревать наличие у больного СН.
По данным исследования IMPROVEMENT (2000 г.), самые частые жалобы больных с ХСН – одышка и быстрая утомляемость (98,4% и 94,3% соответственно). Третьим по частоте симптомом является сердцебиение (80,4%), а такие классические симптомы застоя, как периферические отеки, кашель, хрипы в легких и ортопноэ, занимают в списке значительно более низкие позиции — лишь с 4-й по 7-ю (с 73% до 28%).
Жалобы
Одышка (dyspnoe) – один из наиболее ранних симптомов ХСН. Вначале одышка возникает только при физической нагрузке и проходит после ее прекращения. По мере прогрессирования болезни одышка начинает появляться при все меньшей нагрузке, а затем и в покое.
Ортопноэ (orthopnoe) – это одышка, возникающая в положении больного лежа с низким изголовьем и исчезающая в вертикальном положении.
Появление такого вида одышки, как правило, свидетельствует о значительных нарушениях гемодинамики в малом круге кровообращения и высоком давлении наполнения (или давлении «заклинивания»).
Непродуктивный сухой кашель у больных ХСН нередко сопровождает одышку, появляясь либо в горизонтальном положении больного, либо после физической нагрузки. Кашель возникает вследствие длительного застоя крови в легких, набухания слизистой бронхов и раздражения соответствующих кашлевых рецепторов («сердечный бронхит»).
Сердечная астма («пароксизмальная ночная одышка») – это приступ интенсивной одышки, быстро переходящей в удушье. Приступ чаще всего развивается ночью, когда больной находится в постели. После проведения неотложной терапии приступ обычно купируется, хотя в тяжелых в тяжелых случаях удушье продолжает прогрессировать и развивается отек легких.
Выраженная мышечная слабость, быстрое утомление и тяжесть в нижних конечностях, появляющиеся даже на фоне небольших физических нагрузок, также относятся к ранним проявлениям ХСН. Они обусловлены нарушением перфузии скелетных мышц, причем не только за счет уменьшения величины сердечного выброса, но и в результате спастического сокращения артериол, вызванного высокой активностью САС, РААС, эндотелина и уменьшением расширительного резерва сосудов.
Сердцебиение. Ощущение сердцебиений чаще всего связано с характерной для больных с СН синусовой тахикардией, возникающей в результате активации САС. Сердцебиения вначале появляются при физической нагрузке, а затем и в покое, как правило, свидетельствуя о прогрессирующем нарушении функционального состояния сердца.
Отеки на ногах – одна из наиболее характерных жалоб больных с ХСН. На ранних стадиях недостаточности отеки локализуются в области стоп и лодыжек, появляются у больных к вечеру, а к утру могут проходить. По мере прогрессирования СН отеки распространяются на область голеней и бедер и могут сохраняться в течение всего дня, усиливаясь к вечеру.
Никтурия – увеличение диуреза в ночное время – также весьма характерный симптом, появляющийся у больных уже на ранних стадиях развития ХСН.
В терминальной стадии ХСН, когда сердечный выброс и почечный кровоток резко уменьшаются даже в покое, наблюдается значительное уменьшение суточного диуреза – олигурия.
К проявлениям ХСН (правожелудочковой или бивентрикулярной) относятся также жалобы больных на боли или чувство тяжести в правом подреберье, связанные с увеличением печени и растяжением глиссоновой капсулы, а также на диспепсические расстройства (снижение аппетита, тошноту, рвоту, метеоризм и др.).
Осмотр
Положение ортопноэ (orthopnoe) – это вынужденное сидячее или полусидячее положение в постели, как правило, с опущенными вниз ногами.
Цианоз у больных с ХСН обусловлен замедлением кровотока на периферии, в результате чего увеличивается экстракция кислорода тканями. Это приводит к увеличению содержания восстановленного гемоглобина выше 40 – 50 г/л и сопровождается периферическим цианозом – акроцианозом. Акроцианоз у больных с ХСН часто сочетается с похолоданием кожи конечностей, что также указывает на замедление периферического кровотока.
Отеки – периферические отеки у больных с ХСН локализуются обычно в местах наибольшего гидростатического давления в венах. В течение длительного времени они располагаются на нижних конечностях.
Набухание шейных вен является важным клиническим признаком повышения центрального венозного давления (ЦВД), т.е. давления в правом предсердии (ПП), и застоя крови в венозном русле большого круга кровообращения.
Абдоминально-югулярный (или гепато-югулярный) рефлюкс также является надежным показателем высокого ЦВД.
В тяжелых случаях внешний вид больных с бивентрикулярной ХСН весьма характерен: обычно отмечается положение ортопноэ с опущенными вниз ногами, выраженные отеки нижних конечностей, акроцианоз, набухание шейных вен, заметно увеличение живота в объеме за счет асцита. Нередко лицо одутловато, кожа желтовато-бледная со значительным цианозом губ, кончика носа, ушей, рот полуоткрыт, глаза тусклые (лицо Корвизара)
В терминальной стадии хронической СН нередко развивается так называемая “сердечная кахексия”, важнейшими физикальными признаками которой являются резкое снижение массы тела, уменьшение толщины подкожно-жирового слоя, атрофия височных мышц и мышц гипотенора. Ее возникновение связывают с выраженными дистрофическими изменениями внутренних органов и скелетных мышц, обусловленными критическим снижением их перфузии и длительной гиперактивацией САС, РААС и других нейрогормональных систем.
Исследование органов дыхания
Осмотр грудной клетки. Подсчет частоты дыхательных движений позволяет ориентировочно оценить степень вентиляционных нарушений, обусловленных хроническим застоем крови в малом круге кровообращения. Во многих случаях одышка у больных ХСН носит характер тахипноэ, без отчетливого преобладания объективных признаков затруднения вдоха и выдоха. В тяжелых случаях, связанных со значительным переполнением легких кровью, что ведет к повышению ригидности легочной ткани, одышка может приобретать характер инспираторного диспноэ.
Аускультация легких. При хронической левожелудочковой недостаточности и длительном застое крови в малом круге кровообращения в нижних отделах легких часто выслушиваются мелкопузырчатые незвучные влажные хрипы или крепитация, обычно на фоне ослабленного везикулярного или жесткого дыхания. Эти побочные дыхательные шумы выслушиваются симметрично с обеих сторон.
Крепитация нередко выслушивается при хроническом венозном интерстициальном застое крови в легких и обусловлена раскрытием на высоте максимального вдоха спавшихся альвеол. Влажные мелкопузырчатые “застойные” хрипы в легких возникают в результате гиперпродукции жидкого бронхиального секрета. Влажные хрипы обычно выслушиваются с обеих сторон, преимущественно в нижних отделах легких.
При альвеолярном отеке легких, осложняющем течение ХСН, появление влажных хрипов связано с транссудацией в альвеолы небольшого количества плазмы крови, которая быстро достигает бронхов и, вспениваясь при дыхании, создает типичную аускультативную картину отека легких. В отличие от хронического венозного застоя, при альвеолярном отеке легких хрипы быстро распространяются на всю поверхность грудной клетки и становятся средне- и крупнопузырчатыми, что говорит о нахождении пенистого секрета в крупных бронхах и трахее. В этих случаях у больного появляется клокочущее дыхание, слышимое на расстоянии.
Гидроторакс (транссудат в плевральной полости) нередко встречается у больных с бивентрикулярной ХСН. Обычно жидкость локализуется в правой плевральной полости.
Исследование сердечно-сосудистой системы
Результаты пальпации, перкуссии и аускультации сердца у больных с ХСН прежде всего определяются характером основного заболевания, осложнившегося развитием сердечной декомпенсации. Тем не менее можно выделить некоторые общие, хотя и неспецифические, признаки, характерные для большинства больных ХСН.
Пальпация и перкуссия сердца. Верхушечный толчок и левая граница сердца относительной тупости сердца, как правило, смещены влево за счет расширения полости ЛЖ. При легочной артериальной гипертензии и вовлечении в патологический процесс правых отделов сердца пальпируются усиленный и разлитой сердечный толчок и эпигастральная пульсация, которые свидетельствуют о дилатации и гипертрофии ПЖ. В более редких случаях можно обнаружить смещение вправо правой границы относительной тупости и расширение абсолютной тупости сердца.
Аускультация сердца. Тахикардия часто выявляется у больных ХСН. Увеличение ЧСС способствует, как известно, поддержанию более высоких значений сердечного выброса, поскольку МО = УО × ЧСС. В то же время следует помнить, что тахикардия является весьма неблагоприятным фактором, ведущим к росту внутримиокардиального напряжения и величины постнагрузки на ЛЖ. Кроме того, при тахикардии происходит укорочение диастолической паузы, что неблагоприятно сказывается на диастолическом наполнении желудочков.
При аускультации сердца у больных ХСН нередко выявляются разнообразные нарушения сердечного ритма и проводимости, в частности, фибрилляция предсердий и экстрасистолия. Сердечные аритмии не только усугубляют характерные для ХСН гемодинамические расстройства, но и существенно ухудшают прогноз больных с сердечной декомпенсацией.
При ХСН важно оценить и правильно интерпретировать изменения громкости основных тонов сердца и появление дополнительных тонов. Ослабление 1 и II тонов наблюдается у многих больных ХСН, обычно указывая на уменьшение скорости сокращения и расслабления дилатированного ЛЖ. Однако при высоком давлении в ЛА во II межреберье слева от грудины может определяться акцент II тона на ЛА. Если одновременно замедляется изгнание крови из ПЖ (например, при его гипертрофии и/или снижение сократимости), на ЛА, помимо акцента II тона, определяется его расщепление за счет более позднего возникновение пульмонального компонента II тона.
На верхушке сердца у больных ХСН с выраженной систолической дисфункцией и дилатированным желудочком нередко определяется дополнительный патологический III тон сердца и, соответственно, выслушивается трехчленный протодиастолический ритм галопа. Патологический IV тон и, соответственно, пресистолический ритм галопа обычно выявляется у больных с выраженной диастолической дисфункцией ЛЖ (“жесткий”, неподатливый желудочек) в момент усиленного сокращения ЛП.
Артериальный пульс. Изменения артериального пульса у больных ХСН зависят от стадии сердечной декомпенсации, выраженности расстройств и наличия нарушений сердечного ритма и проводимости. В тяжелых случаях артериальный пульс частый (pulsus frequens), нередко аритмичный (pulsus deficiens), слабого наполнения и напряжения (pulsus parvus et tardus). Уменьшение величины артериального пульса и его наполнения, как правило, указывают на значительное снижение УО и скорости изгнания крови из ЛЖ.
Альтернирующий пульс (pulsus alternans) характеризуется регулярным чередованием пульсовых волн большой и малой амплитуды при правильном (чаще синусовом) ритме. Появление альтернирующего пульса у больных ХСН является весьма неблагоприятным признаком, указывающим на тяжесть гемодинамических расстройств.
Артериальное давление. В тех случаях, когда у больных ХСН до появления симптомов сердечной декомпенсации отсутствовала артериальная гипертензия (АГ), уровень АД по мере прогрессирования СН нередко снижается. В тяжелых случаях систолическое АД (САД) достигает 90-100 мм рт.ст., а пульсовое АД – около 20 мм рт.ст., что связано с резким снижением сердечного выброса.
У больных АГ цифры АД могут быть повышены, но в терминальной стадии ХСН, как правило, имеется отчетливая тенденция к снижению давления.
Исследование других органов
Печень. При застое в венах большого круга кровообращения практически всегда наблюдается увеличение печени (застойная гепатомегалия). Печень при пальпации увеличена, край ее закруглен. Если застой в венах большого круга развивается достаточно быстро, печень может быть болезненной при пальпации. Со временем может развиваться так называемый кардиальный цирроз печени. Край печени тогда становится заостренным, а сама печень очень плотной.
Асцит выявляется, как правило, в тяжелых случаях правожелудочковой и бивентрикулярной недостаточности, особенно при констриктивном перикардите или недостаточности трехстворчатого клапана. Его появление при систолической ХСН свидетельствует о наличии выраженной надпеченочной портальной гипертензии.
Таким образом, наличие сразу нескольких признаков СН, таких как, например, латеральное смещение верхушечного толчка, отеки, пульсация яремных вен и четко различимый третий тон на фоне характерных жалоб, делает диагноз ХСН высоко вероятным. Тем не менее на основании одного лишь клинического осмотра бывает невозможно прогнозировать эффективность того или иного лечения.
• Поэтому в каждом случае предварительный диагноз ХСН должен быть подтвержден объективными методами, и, прежде всего теми, которые позволяют оценить состояние сердца.
Инструментальная и лабораторная диагностика
Электрокардиография
— самый доступный инструментальный метод, позволяющий объективно оценить состояние сердца.
• Дисфункция миокарда так или иначе всегда найдет отражение на ЭКГ: нормальная ЭКГ при ХСН – исключение из правил (отрицательное предсказующее значение >90%).
Наиболее важными для объективизации ХСН служат: признаки рубцового поражения миокарда, блокада ЛНПГ при ИБС, как предикторы низкой сократимости ЛЖ; ЭКГ-признаки перегрузки ЛП и ГЛЖ – свидетельство как систолической, так и диастолической дисфункции (но при низкой прогностической ценности); диагностика аритмий, особенно мерцательной аритмии (МА) – частой причины декомпенсации; ЭКГ-признаки электролитных расстройств и медикаментозного влияния. Диагностическая значимость данных ЭКГ возрастает при наличии клинических признаков ХСН и особенно ЭхоКГ-признаков дисфункции миокарда. Повторная регистрация ЭКГ необязательна при отсутствии изменений клинического состояния.
Рентгенография органов грудной клетки
— имеет, к сожалению, высокую вариабельность и низкую воспроизводимость.
• главное внимание при подозрении на ХСН следует уделять кардиомегалии (кардио-торакальный индекс >50%) и венозному легочному застою. Кардиомегалия – свидетельство вовлеченности сердца в патологический процесс. Наличие венозного застоя и его динамика могут быть использованы для характеристики тяжести заболевания и служить объективным критерием эффективности терапии.
Кардиомегалия, венозный легочный застой, альвеолярный и интерстициальный отек признаки низкой ФВ и/или высокого ДЗЛА, однако эти выводы требуют подтверждения другими методами (например, ЭхоКГ). Следует помнить, что нормальные размеры сердца не исключают наличия диастолических расстройств, как причины ХСН.
Результаты рентгенологического исследования грудной клетки всегда трактуются в контексте клиники ХСН и ЭКГ.
Гематологический и биохимический анализы и общий анализ мочи
• Стандартный диагностический набор лабораторных исследований у пациента с СН должен включать определение следующих показателей: гемоглобина, количества эритроцитов, лейкоцитов и тромбоцитов; концентрации электролитов плазмы, креатинина, глюкозы, печеночных ферментов и общий анализ мочи.
Возможно определение уровня С-реактивного белка (исключение воспалительной этиологии заболевания сердца), тиреотропного гормона (исключение гипер- или гипотиреоза), мочевины и мочевой кислоты плазмы. При резком ухудшении состояния пациента целесообразно оценить содержание кардиоспецифических ферментов с целью исключения острого ИМ.
Анемия относится к фактору, усугубляющему течение ХСН. Повышенный гематокрит может свидетельствовать о легочном происхождении одышки, а также быть следствием цианотических пороков сердца или легочной артерио-венозной фистулы.
Повышение уровня креатинина у больного ХСН может быть:1) связано с первичной патологией почек; 2) быть следствием сопутствующего заболевания или состояния (АГ, сахарный диабет, пожилой возраст); 3) быть следствием СН (гипоперфузия почки, застойная почка); 4) связано с избыточным приемом диуретиков и/или иАПФ.
При застое крови в печени может наблюдаться повышение активности печеночных ферментов.
Проведение анализа мочи целесообразно для выявления протеинурии и глюкозурии, что позволит сделать заключение о возможном наличии независимой первичной почечной патологии или cахарного диабета – состояний, провоцирующих развитие или усугубляющих течение СН.
Гипонатриемия и признаки дисфункции почек при СН указывают на неблагоприятный прогноз.
Эхокардиография (ЭхоКГ)
— визуализирующая методика, которой отводится первостепенная роль в диагностике ХСН в силу простоты выполнения, безопасности и повсеместной распространенности.
• ЭхоКГ позволяет решить главную диагностическую задачу – уточнить сам факт дисфункции и ее характер, а также провести динамическую оценку состояния сердца и гемодинамики (табл. 3).
Таблица 3. Возможности ЭхоКГ и допплер-ЭхоКГ в диагностике ХСН
| Уточнение причины и осложняющих моментов | Оценка в покое и динамике |
| • поражения миокарда и характер дисфункции (систолическая, диастолическая, смешанная) | • глобальной и региональной сократимости |
| • размера полостей и геометрии камер | |
| • состояния клапанного аппарата (регургитация, стенозы, пороки) | |
| • толщины стенок и диаметра отверстий | |
| • изменения эндокарда и перикарда (вегетации, тромбы, жидкость в полости перикарда) | |
| • параметров внутрисердечных потоков | |
| • патологии крупных сосудов | • давления в полостях и магистральных сосудах |
| • источника тромбоэмболии | |
| •преклапанных градиентов давления |
Важнейшим гемодинамическим параметром является ФВ ЛЖ, отражающая сократительную способность миокарда ЛЖ. Нормальный уровень ФВ ЛЖ лучше определять для каждой лаборатории – свой.
• В качестве “усредненного” показателя можно рекомендовать “нормальный” уровень ФВ ЛЖ >45%, подсчитанный методом 2-х мерной ЭхоКГ по Simpson.
Определение ФВ ЛЖ позволяет дифференцировать пациентов с систолической дисфункцией от тех, у кого систолическая функция сохранена, т. е. от больных с диастолической ХСН. Степень снижения ФВ ЛЖ ассоциируется с выраженностью систолической дисфункции, используется для определения риска оперативного лечения; динамика ФВ ЛЖ является показателем прогрессирования заболевания и эффективности терапии, низкая ФВ ЛЖ является маркером негативного прогноза.
Рабочей группой ЕОК предлагаются следующие ультразвуковые диагностические нормативы определения диастолической дисфункции:
С помощью допплер-ЭхоКГ трансмитрального диастолического потока (ТМДП) и потока из легочных вен (PV) можно получить важную информацию о характере заполнения ЛЖ и диастолических свойствах ЛЖ. Выявление нарушений диастолического наполнения сердца важно не только для определения патогенеза СН: расстройства диастолы более тесно, чем расстройства систолы, ассоциируются с тяжестью клинического состояния пациентов, степенью снижения толерантности к нагрузкам, с качеством жизни. Динамика диастолических параметров может служить критерием эффективности лечения и маркером прогноза больных ХСН.
Чреспищеводная зхокардиография
— не должна рассматриваться в качестве рутинного диагностического метода; к ней обычно прибегают лишь в случае получения недостаточно четкого изображения при трансторакальном доступе, осложненном клапанном поражении, подозрении на неисправность протеза митрального клапана, для исключения тромбоза ушка левого предсердия при высоком риске тромбоэмболии.
• В случае недостаточной информативности ЭхоКГ, выполненной в условиях покоя, а также при ишемической болезни сердца (например, при наличии тяжелой или рефрактерной СН в сочетании с ИБС) можно рассмотреть целесообразность проведения дополнительных исследований.
Стресс-ЭхоКГ
— (нагрузочная или фармакологическая) является высокоинформативной методикой для уточнения ишемической или неишемической этиологии CН, а также для оценки эффективности лечебных мероприятий (реваскуляризации, медикаментозного восстановления сократительного резерва). Несмотря на высокую чувствительность и специфичность этой методики для выявления жизнеспособного миокарда у пациентов с ИБС и систолической СН, она не может быть рекомендована в качестве метода рутинной диагностики.
Радиоизотопные методы
С помощью радиоизотопной ангиографии (РИА) можно довольно точно оценить ФВ ЛЖ, объемы камер сердца, а также динамику диастолического наполнения ЛЖ.
Магнитно-резонансная томография (МРТ)
МРТ – наиболее точный метод с максимальной воспроизводимостью расчетов по вычислению объемов сердца, толщины его стенок и массы ЛЖ, превосходящий по этому параметру ЭхоКГ и РИА. Кроме того, метод позволяет выявлять утолщение перикарда, оценивать протяженность некроза миокарда, состояние его кровоснабжения и особенности функционирования. Проведение диагностической МРТ оправдано только в случаях недостаточно полной информативности прочих визуализирующих методик.
Оценка функции легких
Данный тест полезен для исключения легочного генеза одышки. При ХСН параметры пиковой объемной скорости экспираторного потока (PEFR) и FEV1 могут быть снижены, однако не до такой степени, как при симптоматических обструктивных дыхательных заболеваниях.
Нагрузочные тесты
• Проведение нагрузочных тестов у пациентов с ХСН оправдано нe для уточнения диагноза, а с целью оценки функционального статуса пациента и эффективности лечения, а также для определения степени риска. Тем не менее нормальный результат нагрузочного теста у пациента, не получающего специфического лечения, практически полностью исключает диагноз ХСН.
У пациентов с ХСН оправдано длительное выполнение нагрузки (8 -12 мин до достижения критериев остановки) с минимальным приростом нагрузки при переходе от одной ступени к другой. Лучше всего использовать нагрузки, моделирующие постепенное увеличение крутизны наклона условной дистанции (тредмил или велоэргометр), особенно под контролем показателей газообмена (спироэргометрия ).
Потребление кислорода на максимуме нагрузки (VO2 max) более точно отражает толерантность к нагрузкам и функциональный класс ХСН, нежели любой другой показатель, в том числе время нагрузки или выполненный объем работы.
В рутинной практике и при отсутствии специального оборудования для оценки физической толерантности и объективизации функционального статуса больных ХСН можно использовать тест ходьбы в течение 6 минут, соответствующий субмаксимальной нагрузке. Условия проведения этой пробы крайне просты: размеченный по 1 метру коридор, часы с секундной стрелкой и четкое объяснение задачи больному, чтобы он прошел по этому коридору в приемлемо быстром для него темпе максимальную дистанцию за 6 минут (если больной остановится для отдыха, затраченное на это время включается в общий зачет). Данные исследований свидетельствуют о высокой корреляционной связи теста с ФК ХСН и прогностической значимости: пройденная дистанция <500м соответствует неблагоприятному прогнозу.
Проведение нагрузочных тестов у пациентов с ХСН достаточно безопасно и не сопряжено с риском развития серьезных осложнений.
Инвазивные процедуры
• В целом нет особой необходимости в проведении инвазивных исследований у пациентов с уже установленным диагнозом СН, однако в ряде случаев они показаны для уточнения генеза СН или прогноза больного.
Из существующих инвазивных процедур обычно используются коронарная ангиография (КАГ) с вентрикулографией (ВГ), мониторинг гемодинамики (с помощью катетера Свана-Ганса) и эндомиокардиальная биопсия. Ни один из указанных методов не должен применяться рутинно.
Определение уровня натрийуретических пептидов
• В настоящее время полностью доказана тесная связь между тяжестью сердечной дисфункции (прежде всего ЛЖ) и содержанием натрийуретических пептидов (НУП) в плазме, что позволяет рекомендовать определение концентрации этих пептидов в качестве “лабораторного теста” ХСН.
В настоящее время наиболее полно охарактеризованы N-концевой предсердный натрийуретический пептид (ПНП), мозговой натрийуретический пептид (МНП) и его предшественник, N-концевой МНП (N-MНП). Наибольшее распространение в исследованиях с дисфункцией миокарда получило определение MНП.
Определение НУП вообще и МНП, особенно, позволяет: проводить эффективный скрининг среди ранее нелеченных больных, подозрительных в плане наличия дисфункции ЛЖ; проводить дифференциальную диагностику сложных форм ХСН (диастолической, асимптоматической); точно оценивать выраженность ЛЖ дисфункции; определять показания к терапии ХСН и оценивать ее эффективность; оценивать долгосрочный прогноз ХСН.
Показано, что наиболее оправданным с клинической точки зрения представляется использование этого теста не столько для подтверждения, сколько для исключения диагноза СН, поскольку тест обладает исключительно высокой отрицательной прогностической ценностью: низкий уровень имеет отрицательное предсказующее значение >90%, т.е. при нормальном уровне MНП вероятность ХСН близка к “О”.
Известно, что “нормальный” уровень МНП зависит от возраста, пола обследуемого, методики измерения и т.д. В Европейской популяции он составляет 0,5-30 pg/ml.
Суточное мониторирование ЭКГ (Холтеровское мониторирование)
• Стандартное Холтеровское мониторирование ЭКГ имеет диагностический смысл лишь в случае наличия симптоматики, вероятно, связанной с наличием аритмии (субъективных ощущений перебоев, сопровождающихся головокружениями, обмороками, синкопэ в анамнезе и др.).
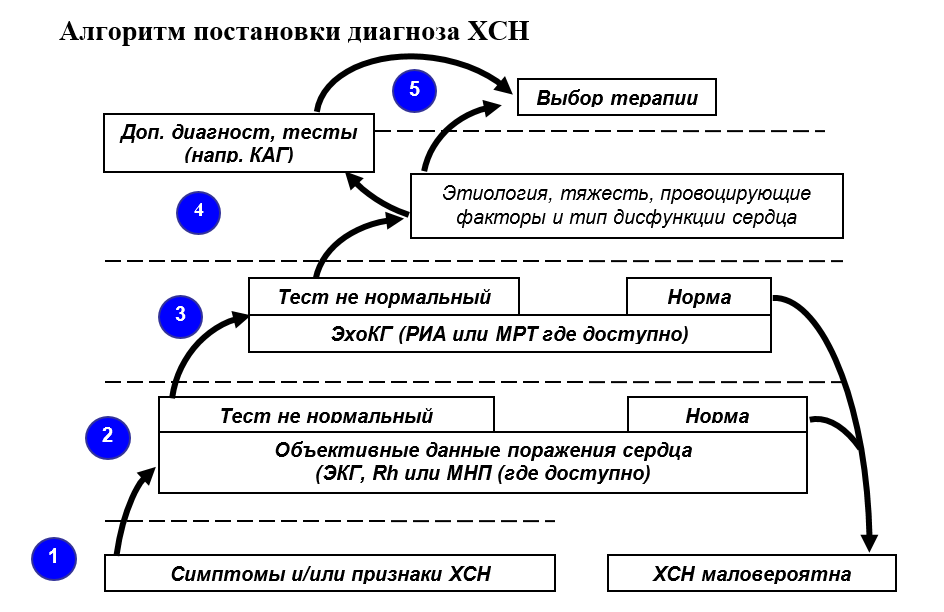
Рисунок 2. Диагностический алгоритм сердечной недостаточности
Примерный алгоритм постановки диагноза ХСН представлен на рисунке 2. Установление правильного диагноза начинается с самого первого контакта врача с пациентом: предъявляемые больным жалобы и/или определяемые у него клинические признаки должны быть характерными для ХСН (табл. 2). Если симптоматика не соответствует критериям ХСН, диагноз СН маловероятен.
Второй ступенью является доказательство наличия у больного сердечного заболевания. Лучшим методом на этом этапе может служить ЭКГ или определение МНП: отсутствие отклонений от нормы свидетельствует против ХСН. Однако если обнаружены какие-либо признаки повреждения миокарда (в том числе, например, кардиомегалия или застой в легких), то следует направить больного на ЭхоКГ (РИА или МРТ) для уточнения характера поражения сердца, состояния гемодинамики, систолических и/или диастолических расстройств и т. д.
На 4 и 5 этапах речь пойдет о таких важных деталях, как этиология, тяжесть, провоцирующие факторы, обратимость изменений, которые в конечном итоге определяют выбор оптимальной терапии. Если существуют веские причины предполагать улучшение состояния пациента после проведения процедуры по реваскуляризации миокарда, такому пациенту следует выполнить коронарографию.
Таблица 4. Классификация ХСН (ОССН, 2002).
| Стадия ХСН
(могут ухудшаться, несмотря на лечение) |
Функциональные классы ХСН
(могут изменяться на фоне лечения ,как в одну так и в другую сторону) |
||
| I ст | Начальная стадия заболевания (поражение) сердца. Гемодинамика не нарушена. Бессимптомная дисфункция ЛЖ. Скрытая СН | I ФК | Ограничения физической активности отсутствуют: привычная физическая активность не сопровождается быстрой утомляемостью, появлением одышки или сердцебиения. Повышенную нагрузку больной переносит, но она может сопровождаться одышкой и/или замедленным восстановлением сил. |
| IIА ст | Клинически выраженная стадия
заболевания (поражения) сердца. Нарушения гемодинамики в одной из кругов кровообращения, выраженные умеренно. |
II ФК | Незначительное ограничение еиической активности: в покое симптомы отсутствуют, привычная физическая активность сопровождается утомляемостью, одышкой или сердцебиением |
| IIБ ст | Тяжелая стадия заболевания (поражения) сердца. Выраженные изменения гемодинамики в обоих кругах кровообращения. | III ФК | Заметное ограничение физической активности: в покое симптомы отсутствуют, физическая активность меньшей интенсивности по сравнению с привычными нагрузками сопровождается появлением симптомов. |
| III ст | Конечная стадия поражения сердца. Выраженные изменения гемодинамики и тяжелые (необратимые) изменения сердца, легких, сосудов, головного мозга, почек. | IV ФК | Невозможность выполнить какую-либо физическую нагрузку без появления дискомфорта; симптомы СН присутствуют в покое и усиливаются при минимальной физической нагрузке . |
При отсутствии патологических изменений на ЭхоКГ диагноз ХСН маловероятен – следует искать другую причину одышки (утомляемости, отеков и т.д.). Дополнительные тесты позволят установить возможный альтернативный диагноз (заболевания легких, анемия, заболевания щитовидной железы и т. д.). Наличие сомнений в точности диагноза или подозрение па обратимый характер СН должно служить основанием для проведения дополнительных исследований.
По классификации ХСН (или, вернее, классификации континуума), предложенной Американской коллегией кардиологов совместно с Американской ассоциацией сердца (2005) и принятая Европейским обществом кардиологов, выделены четыре стадии, первая из которых (стадия А) относится к той ситуации, когда имеются факторы риска развития ХСН. Стадия В (бессимптомная дисфункция ЛЖ), С (клинически выраженная ХСН) и стадии D (рефрактерная ХСН).
Пример диагноза
Основной Ds: ИБС: стабильная стенокардия напряжения 3 ФК, ПИКС (12.2007).
Осложнение: ХСН, 2 ФК, стадия IIA.
Определение дистанции шестиминутной ходьбы
Этот метод широко используется в последние 4-5 лет в международной практике и позволяет оценить толерантность пациента к физическим нагрузкам, используя минимальные технические средства. Суть его заключается в том, что нужно измерить, какую дистанцию в состоянии пройти пациент в течение 6 минут. Для этого требуются лишь часы с секундной стрелкой и рулетка. Проще всего заранее разметить больничный или поликлинический коридор и попросить пациента двигаться по нему в течение 6 минут. Если пациент пройдет слишком быстро и вынужден будет остановиться, эта пауза, естественно, включается в 6 минут. В итоге будет определена физическая толерантность ё больного к нагрузкам. Каждому ФК ХСН соответствует определенная дистанция 6-минутной ходьбы (табл. 4.)
Таблица 5. Оценка толерантности к физическим нагрузкам с помощью определения дистанции 6-минутной ходьбы
| Выраженность ХСН | Дистанция 6-мин ходьбы (м) |
| Нет ХСН | > 551 м |
| 1 ФК ХСН | 426-550 м |
| 2 ФК ХСН | 301- 425 м |
| 3 ФК ХСН | 151-300 м |
| 4 ФК ХСН | <150 м |
1 ФК- до 3,5 баллов; 2 ФК- 3,5-5,5 баллов; 3 ФК- 5,5-8,5 баллов; 4 ФК- более 8,5 баллов
7. Лечение
Учитывая, что ХСН является одним из заключительных этапов сердечно-сосудистого континуума (или непрерывного развития сердечно-сосудистых заболеваний (ССЗ)), а также осложнением большинства болезней сердца, то успешное лечение этих заболеваний можно рассматривать, как профилактику развития декомпенсации сердечной деятельности.
Цели при лечении ХСН
Можно сформулировать шесть очевидных целей при лечении ХСН:
- Предотвращение развития симптомной ХСН
- Устранение симптомов ХСН
- Замедление прогрессировать болезни путем защиты сердца и других органов-мишеней (мозг, сердце, почки, сосуды)
- Улучшение качества жизни больных ХСН
- Уменьшение госпитализации (и расходов)
- Улучшение прогноза
Перефразируя рекомендации Европейского общества кардиологов, можно сказать — любой применяемый вид лечения ХСН должен помочь достижению, по крайней мере, двух любых основных целей борьбы с болезнью.
Пути достижения поставленных целей при лечении ХСН
Существует шесть путей достижения поставленных целей при лечении декомпенсации:
- Диета
- Режим физической активности
- Психологическая реабилитация, организация врачебного контроля, школ для больных с ХСН
- Медикаментозная терапия
- Электрофизиологические методы терапии
- Хирургические, механические методы лечения
Для оценки степени доказанности каждого из предлагаемых методов лечения Европейским обществом кардиологов предложена трехбалльная шкала. Если применение предлагаемого метода абсолютно доказано, по меньшей мере, в двух независимых крупных контролируемых исследованиях — это степень доказанности А.
Если эффективность предлагаемого лечения уже получила подтверждение в одном крупном исследовании, или если результаты исследований противоречивы, т. е. требуются дополнительные исследования, степень доказанности снижается и обозначается, как В.
В случае, когда рекомендации по лечению базируются на результатах отдельных, пусть и положительных, исследований и приближаются к эмпирике, т. е. строго на них полагаться трудно — это степень доказанности — С.
Немедикаментозное лечение ХСН
Для всех немедикаментозных методов лечения больных с ХСН уровень доказанности является низким (уровень С).
Диета больных с ХСН
На сегодняшний день рекомендации по диете больных с ХСН носят весьма конкретный характер. Основные позиции заключаются в следующем:
1. При ХСН рекомендуется ограничение приема поваренной соли, причем тем большее, чем выраженнее симптомы болезни и застойные явления.
I функциональный класс (ФК) — не употреблять соленой пищи (до 3 г NaCl в день);
II ФК — плюс не досаливать пищу (до 1,5 г NaCl в день);
III ФК — плюс продукты с уменьшенным содержанием соли и приготовление без соли (<1,0 г NaCl в день).
2. Ограничение потребления жидкости актуально только в крайних ситуациях: при декомпенсированном тяжелом течении ХСН, требующем в/в введения диуретиков. В обычных ситуациях объем жидкости не рекомендуется увеличивать более 2 л/сутки (максимум приема жидкости — 1,5 л/сут).
3. Пища должна быть калорийная, легко усваиваемая, с достаточным содержанием витаминов, белка.
NВ! Прирост веса >2 кг за 1—3 дня, скорее всего, свидетельствует о задержке жидкости в организме и риске развития декомпенсации!
Алкоголь. Исключение злоупотреблений алкоголем.
Отказ от курения вне зависимости от стажа и интенсивности.
Режим физической активности
Покой не показан любым больным с ХСН вне зависимости от стадии процесса. Физическая реабилитация рекомендуется всем пациентам с I—IV ФК ХСН, единственным требованием можно считать стабильное течение декомпенсации, когда нет необходимости в экстренном приеме мочегонных и внутривенном введении вазодилататоров и положительных инотропных средств.
Физическая реабилитация противопоказана при:
- активном миокардите
- стенозе клапанных отверстий
- цианотических врожденных пороках
- нарушениях ритма высоких градаций
- приступах стенокардии у пациентов с низкой ФВ ЛЖ
Физическая нагрузка (ФН). Исходным для выбора режима нагрузок является определение исходной толерантности при помощи 6-минутного теста.
Психологическая реабилитация и создание школ амбулаторного наблюдения для больных с ХСН
задача — обучить больного и его ближайших родственников приемам контроля за течением ХСН, методам самопомощи и дать возможность регулярного контакта со специалистами для своевременной коррекции состояния и недопущения экстренных декомпенсаций.
Медикаментозное лечение ХСН. Общие принципы
Все лекарственные средства для лечения XCН можно разделить на три основные категории, соответственно степени доказанности (рис. 2)
1. Основные — это лекарства, эффект которых доказан, сомнений не вызывает, и которые рекомендованы именно для лечения ХСН (степень доказанности А):
- Ингибиторы АПФ, которые показаны всем больным с ХСН, вне зависимости от этиологии, стадии процесса и типа декомпенсации.
- b-адреноблокаторы — нейрогормональные модуляторы, применяемые “сверху”, дополнительно к иАПФ.
- Антагонисты рецепторов к альдостерону (альдактон), применяемые вместе с иАПФ и БАБ у больных с выраженной ХСН.
- Диуретики — показаны всем больным при клинических симптомах ХСН, связанных с избыточной задержкой натрия и воды в организме.
- Сердечные гликозиды — в малых дозах и с осторожностью при синусовом ритме, хотя при мерцательной аритмии они остаются средством выбора.
Антагонисты рецепторов АII (АРА) – могут применяться не только в случаях непереносимости иАПФ (рекомендации ВНОК/ОССН, 2003), но и наряду с иАПФ в качестве средства первой линии для блокады РААС у больных с клинически выраженной декомпенсацией.
Препараты для лечения ХСН
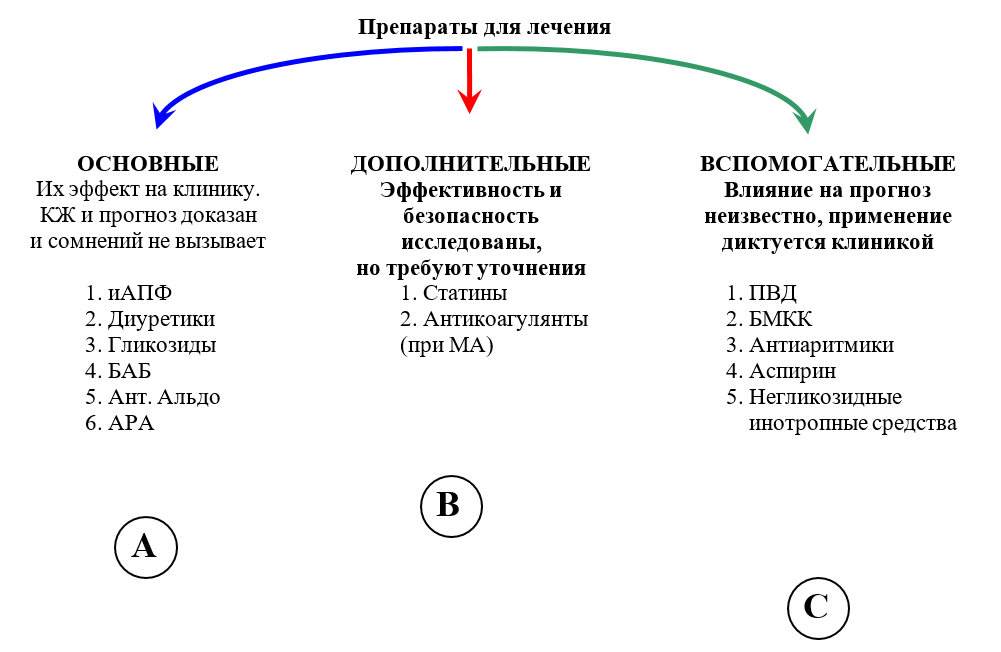
Рисунок 3. Группы препаратов для лечения ХСН
2. Дополнительные средства, эффективность и (или) безопасность которых показана в отдельных крупных исследованиях, но требует уточнения (степень доказанности В) – статины, рекомендуемые к применению у всех больных с ишемической этиологией ХСН; непрямые антикоагулянты, показанные к использованию у больных с ХСН, протекающей на фоне мерцательной аритмии.
Основные препараты для медикаментозного лечения ХСН
Ингибиторы ангиотензинпревращающего фермента
Этот класс лекарств, безусловно, относится к первой линии и лечении ХСН. По всем позициям уровень доказанности А.
Основные позиции по применению иАПФ в лечении ХСН:
- иАПФ показаны всем больным с ХСН (при любой этиологии и стадии процесса);
- иАПФ улучшают клиническую симптоматику, КЖ, замедляют прогрессирование болезни, снижают заболеваемость и улучшают прогноз больных с XCН
- Эти препараты эффективны от самых начальных, включая бессимптомную дисфункцию ЛЖ, до самых поздних стадий декомпенсации
- Чем раньше начинается лечение, тем больше шансов на успех и продление жизни пациентов
- иАПФ являются наиболее обоснованным способом лечения ХСН с сохраненной систолической функцией сердца (степень доказанности В).
- Неназначение иАПФ не может считаться оправданным и ведет к сознательному повышению риска смерти декомпенсированных больных
- иАПФ в меньшей степени способны снижать смертность у женщин, особенно с бессимптомной дисфункцией ЛЖ. При наличии клинических признаков СН иАПФ оказывают положительный эффект, хотя и несколько менее выраженный, чем у мужчин.
- Максимальную степень доказанности в лечении ХСН всех стадий имеют только «классические» иАПФ, абсолютно не потерявшие своего значения – эналаприл и каптоприл (степень доказанности А). Именно этим препаратам правильнее отдавать предпочтение в терапии ХСН. Также доказана лечебная эффективность фозиноприла, исследованного и в российских условиях, лизиноприла и периндоприла (степень доказанности В).
Побочные эффекты (требующие остановки лечения) осложняют применение иАПФ достаточно редко: в 1 — 2% из-за азотемии; в 2-3% из-за сухого кашля и в 3- 4% из-за гипотонии. В этих случаях (максимум до 7-9%) иАПФ могут быть заменены на АРА.
- Абсолютными противопоказаниями к назначению иАПФ являются непереносимость (ангионевротический отек), двусторонний стеноз почечных артерий, беременность.
Следует помнить, что при снижении почечной фильтрации ниже 60 мл/мин, дозы всех иАПФ должны быть уменьшены вдвое, а при снижении ниже 30 мл/мин — на 3/4. Это же относится и к лечению пожилых больных с ХСН (исключение составляет фозиноприл, дозу которого не надо адаптировать).
К иАПФ с доказанной эффективностью относятся: эналаприл, каптоприл, лизиноприл, периндоприл, рамиприл, квинаприл, спираприл.
Блокаторы b-адренергических рецепторов (БАБ)
С середины 90-х годов безопасность БАБ для пациентов с ХСН была подтверждена. Доказана некая двухфазность влияния БАБ на миокард больных с ХСН:
- в первые две недели лечения сердечный выброс может снижаться и течение ХСН даже несколько ухудшаться,
- затем в результате уменьшения тахикардии и потребления миокардом кислорода, гибернированные кардиомиоциты восстанавливают свою сократимость и сердечный выброс начинает расти. Причем некоторые БАБ (карведилол) позволяют добиваться большего роста ФВ, чем номинальные положительные инотропные агенты (в частности, сердечные гликозиды).
По крайней мере, два типа БАБ – β1 – селективные (кардиоселективные): бисопролол и метопролол сукцинат с замедленным высвобождением препарата, а также некардиоселективный β1- и β2- блокатор с дополнительными свойствами α1-блокатора – карведилол доказали эффективность и безопасность, способность улучшать прогноз больных с ХСН и уменьшать число госпитализаций (степень доказанности А).
Кроме трех рекомендованных БАБ, в лечении пожилых больных с ХСН (старше 70 лет) может применяться небиволол, который достоверно не снижает смертность, но уменьшает заболеваемость пациентов и число повторных госпитализаций (степень доказанности В).
- По способности снижать риск заболеваемости и смерти декомпенсированных больных БАБ даже превосходят иАПФ.
- БАБ наряду с иАПФ являются главными средствами лечения ХСН. Их способность замедлять прогрессирование болезни, число госпитализаций и улучшать прогноз декомпенсированных больных не вызывает сомнений (уровень доказанности А). Применение этого класса лекарств позволяет достигать, по крайней мере, трех из шести основных целей при лечении ХСН.
- БАБ должны назначаться всем больным с ХСН, не имеющим противопоказаний (обычных для этой группы лекарств).
- БАБ должны применяться только “сверху”, т.е. дополнительно к иАПФ, и больным, у которых достигнута стабилизация состояния.
Противопоказания к назначению b-блокаторов при сердечной недостаточности: 1) бронхиальная астма; 2) симптомная брадикардия (<50 уд/мин); 3) симптомная гипотония (<85 мм рт. ст.); 4) AV блокадf II (и более) степени; 6) тяжелая обструкция артерий нижних конечностей.
Антагонисты альдостерона
Критериями эффективности применения спиронолактона в комплексном лечении упорного отечного синдрома являются:
- увеличение диуреза и пределах 20 — 25%, это хотя и немного, но особенно важно при упорных, рефрактерных отеках;
- показателем эффективности лечения является уменьшение жажды, сухости во рту и исчезновение специфического “печеночного” запаха изо рта;
- стабильная концентрация калия и магния в плазме (отсутствие снижения), несмотря на достижение положительного диуреза.
Для длительного лечения ХСН больных с выраженной декомпенсацией III — IV ФК рекомендуется использование малых (25-50 мг) доз альдактона дополнительно к иАПФ и БАБ в качестве нейрогуморального модулятора, позволяющего более полно блокировать РААС, улучшать течение и прогноз больных с ХСН (уровень доказанности А).
На сегодня сочетание трех нейрогормональных модуляторов иАПФ+БАБ +антагонист альдостерона является наиболее рациональной схемой лечения больных с тяжелой ХСН.
Из основных побочных реакций альдактона (кроме возможной гиперкалиемии и нарастания уровня креатинина) следует отметить развитие гинекомастии (до 10%).
Антагонисты альдостерона (спиронолактон) по праву занимают место в списке шести основных групп препаратов, применяемых для лечения XCН.
Диуретические (мочегонные) средства в лечении ХСН
Задержка жидкости в организме и формирование отечного синдрома является одним из наиболее известных проявлений ХСН. Поэтому дегидратационная терапия представляет собой одну из важнейших составляющих успешного лечения больных с ХСН.
Основные положения дегидратационной терапии, в том числе применения диуретиков, сводятся к следующему:
- Диуретики (мочегонные средства) применяются для устранения отечного синдрома и улучшения клинической симптоматики больных с ХСН. При правильном применении эти средства позволяют уменьшить число госпитализаций, что соответствует достижению двух из пяти основных целей при лечении ХСН. Диуретики не замедляют прогрессирования ХСН и не улучшают прогноза больных. Их влияние на качество жизни при неправильном назначении (ударные дозы раз в 3-4-5-7 дней) может быть даже негативным.
- Лечение мочегонными средствами начинается лишь при клинических признаках застоя (II А стадия, II ФК по NYНA). Впрок мочегонными не лечат, т.к. они не замедляют прогрессирования ХСН.
- Лечение мочегонными начинается с применения препарата, слабейшего из эффективных у данного конкретного больного.
- Предпочтение следует отдавать тиазидным диуретикам (гипотиазид) и лишь при их недостаточной эффективности переходить к назначению мощных «петлевых» диуретиков (фуросемид).
- Лечение необходимо начинать с малых доз (особенно у больных, не получавших ранее мочегонных препаратов), в последующем подбирая дозу по принципу quatum satis.
- Диуретики у женщин быстрее и чаще вызывают гипокалиемию. Это может быть причиной удлинения QT и соответственно – нарушений ритма сердца.
Рекомендуемые дозы для наиболее часто используемых мочегонных:
- Гипотиазид — стартовая =25 мг, максимальная = 75 — 100 мг
- Фуросемид — стартовая =20-40 мг, максимальная = до 500 — 600 мг
- Торасемид – стартовая = 5 – 10 мг, максимальная 100 – 200 мг
Обязательным считается сочетание активных диуретиков и ацетазоламида у больных с ХСН и сопутствующей легочной патологией (уровень доказанности В).
Алгоритм назначения диуретиков в зависимости от тяжести ХСН представляется следующим:
- I ФК — не лечить мочегонными
- II ФК (без застоя) — не лечить мочегонными
- II ФК (застой) — тиазидные диуретики, только при их неэффективности можно назначать петлевые мочегонные
- III ФК (декомпенсация) — петлевые (тиазидные) + антагонисты альдостерона, в дозах 100 – 300 мг/сут
- III ФК (поддерживающее лечение) — тиазидные (петлевые) + альдактон (малые дозы) + ацетазоламид (по 0,25 три раза в сутки в течение 3 – 4 дней раз в 2 недели)
- IV ФК — петлевые + тиазидные (иногда сочетание двух петлевых диуретиков, фуросемида и этакриновой кислоты) + антагонисты альдостерона + ингибиторы карбоангидразы (ацетазоламид по 0,25 × 3 раза/сут в течение 3 – 4 дней раз в 2 недели).
Сердечные гликозиды
Препараты этой группы не улучшают прогноза больных с ХСН и не замедляют прогрессирования болезни, но улучшают клиническую симптоматику, качество жизни, снижают потребность в госпитализациях из-за обострения декомпенсации (уровень доказанности А).
Мощное положительное инотропное действие гликозидов проявляется при их применении в высоких дозах (для дигоксина более 0,375 мг/сут). Однако применение высоких (более 0,375 мг) доз дигоксина чревато развитием интоксикации и является предиктором негативного влияния на прогноз больных с ХСН (уровень доказанности А).
Поэтому дигоксин у больных с ХСН всегда должен применяться в малых дозах: до 0,25 мг/сут (для больных с массой тела более 85 кг до 0,375 мг/сут), когда он действует преимущественно как нейрогормональный модулятор, оказывает слабое положительное инотропное действие и не стимулирует развитие нарушений сердечного ритма.
При явлениях почечной недостаточности суточная доза дигоксина должна быть уменьшена пропорционально снижению клиренса креатинина. У пожилых больных суточные дозы дигоксина должны быть снижены до 0,0625-0,0125 мг (1/4 — 1/2 таблетки).
При мерцательной аритмии дигоксин можно использовать в качестве средства “первой линии благодаря его способности замедлять атриовентрикулярнyю проводимость и снижать ЧСС, а не из-за положительного инотропного действия.
При синусовом ритме дигоксин — лишь четвертый препарат после иАПФ, БАБ и мочегонных. Его применение требует осторожности, особенно у пациентов с коронарной патологией и стенокардией.
Предикторами успеха лечения гликозидами больных с ХСН является низкая ФВ (<25%), большие размеры сердца (кардиоторакалъный индекс >55%), неишемическая этиология сердечной недостаточности. Выгодным является сочетание сердечных гликозидов с БАБ, при котором лучше контролируется ЧСС, снижается риск опасных для жизни желудочковых нарушений ритма сердца и уменьшается опасность обострения коронарной недостаточности.
Антагонисты рецепторов АРА
Исходя из имеющихся на сегодня данных АРА можно назначать дополнительно к иАПФ, хотя предпочтение всегда должно отдаваться сочетанию иАПФ с БАБ. Только при непереносимости БАБ следует переходить к комбинации иАПФ плюс АРА. Только при непереносимости БАБ следует переходить к комбинации иАПФ плюс АРА. Показано, что комбинация иАПФ с АРА и нередко при дополнительном назначении БАБ способна в большей степени блокировать нейрогормоны и процессы ремоделирования, что показано для кандесартана и валсартана. Однако, тройная комбинация иАПФ + БАБ + АРА может приводить к чрезмерному снижению уровня АД и реактивации нейрогормональных систем, ответственных за прогрессирование ХСН. Поэтому при хорошей переносимости комбинации иАПФ + БАБ в качестве третьего нейрогормонального модулятора лучше использовать антагонисты альдостерона.
На сегодня кандесартан может применяться в лечении больных с ХСН и сниженной ФВ наравне с иАПФ (степень доказанности А).
Дополнительные средства в лечении ХСН
К этой группе лекарств относятся препараты, эффект которых при ХСН уже был продемонстрирован, но требует уточнения. Уровень доказанности их использования в лечении ХСН не превосходит В.
Статины – формально степень доказанности необходимости их применения в комплексном лечении ХСН соответствует степени С.
Учитывая, что снижение уровня ЛПНП не является единственным механизмом положительного действия статинов у больных ХСН, рекомендуется применение терапевтических доз препаратов: аторвастатина 10 – 20 мг, симвастатина 10 – 40 мг.
Антитромботические средства. Учитывая, что ХСН это состояние, при котором возрастает риск тромбоэмболии и инсультов, важную роль в терапии этого синдрома играют антикоагулянты.
Доказано, что для предотвращения тромбозов и эмболий у пациентов с ХСН, находящихся на постельном режиме, эффективным может быть лечение низкомолекулярными гепаринами (эноксапарином) по 40 мг/сут в течение 2 — 3 недель.
Оральные непрямые антикоагулянты (варфарин) обязательны для лечения больных с мерцательной аритмией (МА) и повышенным риском тромбоэмболии.
Повышенный риск регистрируется у пациентов, имеющих МА в сочетании с одним из следующих факторов (степень доказанности А): пожилой возраст; наличие тромбоэмболий в анамнезе; сведения об инсультах и транзиторных ишемических нарушениях мозгового кровообращения; наличие внутрисердечных тромбов; резкое снижение ФВ (< 35%) и расширение камер сердца (КДР >6,5 см).
Непрямые антикоагулянты не могут быть заменены антитромботическими средствами (аспирин, клопидогрел или их комбинация), т.к. эффективность лечения достоверно снижается, а по риску осложнений (кровотечений) комбинация аспирина с клопидогрелем не отличается от варфарина (степень доказанности А).
Для уменьшения риска геморрагических осложнении антикоагулянты следует применять при тщательном контроле (раз в месяц) международного нормализованного отношения (MHO). Известно, что риск тромбоэмболий и выживаемость больных с ХСН и мерцательной аритмией напрямую зависят от длительности и правильности (поддержание MHO в пределах 2,0-3,0) лечения антикоагулянтами.
Вспомогательные средства в лечении ХСН
Препараты, входящие в эту группу, не являются средствами терапии собственно ХСН и должны применяться только при строгих показаниях:
- Периферические вазодилататоры
- Нитраты
- Антагонисты кальция
- Антиаритмические средства
- Дезагреганты
Хирургические и электрофизиологические методы лечения ХСН
При неэффективности терапевтического лечения ХСН и критическом обострении ситуации приходится прибегать к хирургическим, механическим и электрофизиологическим методам лечения.
Хирургическое лечение ХСН
В первую очередь необходимо выделить как наиболее популярное вмешательство — операцию по реваскуляризации миокарда (аорто-коронарное или маммаро-коронарное шунтирование
Операция трансплантации сердца традиционно считается средством выбора в лечении финальной стадии ХСН, не поддающейся эффективному терапевтическому воздействию. Однако какие-либо контролируемые исследования по оценке эффективности трансплантации сердца отсутствуют (уровень доказанности С).
Электрофизиологические методы лечения ХСН сводятся на сегодняшний день к трем процедурам:
— постановке обычных кардиостимуляторов; ресинхронизации работы сердца, для чего используется схема трехкамерной стимуляции сердца; постановке имплантируемого кардиовертера-дефибриллятора больным с ХСН и опасными для жизни желудочковыми нарушениями ритма сердца (IV и V градации по Lown-Wolff).
Литература
- Преображенский Д.В., Сидоренко Б.А. Диагностика и лечение хронической сердечной недостаточности. М; 2004. 319с.
- Российские национальные Рекомендации ВНОК и ОССН по диагностике и лечению ХСН (второй пересмотр). М; 2007.
- ESC Guidelines for the diagnosis and treatment of acute and chronic heart failure 2008.
- AHA Scientific Statement. Prevention of Heart Failure. 2008.
- ACCF/AHA Guidelines for the Diagnosis and Management of Heart Failure in Adults. A Report of the American College of Cardiology Foundation/American Heart Association Task Force on Practice Guidelines. Circulation 2009.