Инфаркт миокарда
Содержание страницы
Инфаркт миокарда (ИМ) — это некроз сердечной мышцы как исход необратимой ишемии в результате относительного или абсолютного недостатка поступления крови.
Острый коронарный синдром — это любая группа клинических признаков или симптомов, позволяющих подозревать нестабильную стенокардию или острый инфаркт миокарда с подъемом или без подъема сегмента ST.
По данным ВОЗ, заболеваемость ИМ резко увеличивается с возрастом, и у мужчин 30–39 лет составляет 0,76, а после 60 лет — 17,1 на 1000 человек. У женщин до 50-летнего возраста ИМ встречается в 6–7 раз реже, однако после 70 лет риск развития ИМ у мужчин и женщин становится одинаковым.
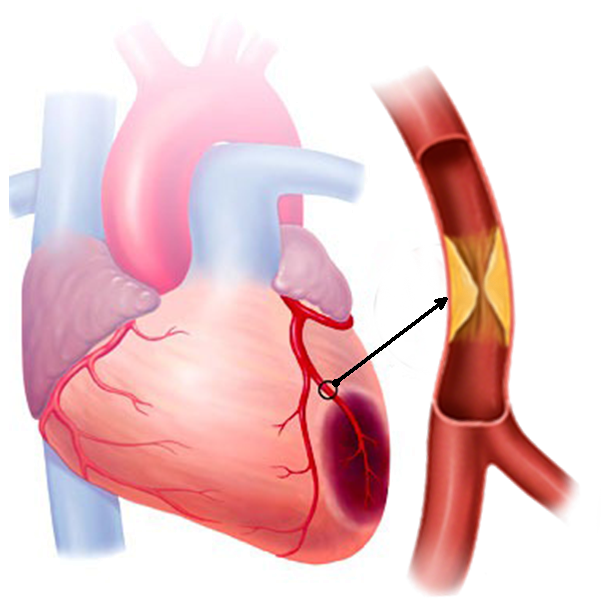
Патофизиология. В 95 % случаев причиной ИМ является тромбоз коронарной артерии в области изъязвленной атеросклеротической бляшки. При эрозии и разрыве бляшки нарушается целостность эндотелия, что приводит к адгезии и агрегации тромбоцитов и формированию «тромбоцитарной пробки». Оголение субэндотелия приводит также к выделению активаторов свертывания (тканевого тромбопластина, апопротеина С, фактора XII). Образуется тромб, состоящий из наслоений тромбоцитов, фибрина, эритроцитов. Фибрин индуцирует агрегацию тромбоцитов, что приводит к быстрому росту пристеночного тромба и полной окклюзии коронарной артерии. Редкими механизмами нарушения коронарного кровотока являются длительный спазм и эмболия. Развитие мелкоочагового ИМ обычно связано с длительной ишемией вследствие резкого повышения потребности миокарда в кислороде при невозможности увеличения его доставки при выраженном стенозе коронарной артерии атеросклеротической бляшкой. Причинами повышения миокарда в кислороде могут быть тахиаритмии, гипотензия либо гипертонический криз, физическая нагрузка. Ишемия миокарда в бассейне тромбированной коронарной артерии через 15–20 минут сменяется повреждением миокарда, распространяется от эндокарда к эпикарду и через 3–6 часов формируется некроз.
Клиническая картина ИМ. Выделяют следующие периоды ИМ.
1. Продромальный или прединфарктный период. Может отсутствовать либо продолжается до 1 месяца. Клиника соответствует нестабильной стенокардии. Частота, продолжительность приступов стенокардии увеличивается. Для купирования болевого синдрома пациентам требуется большее количество таблеток нитроглицерина. На ЭКГ могут отмечаться преходящие ишемические изменения. Приступы стенокардии начинают возникать при меньшей нагрузке либо в покое, сопровождаются аритмиями, снижением АД, синдромом сердечной недостаточности.
2. Острейший период. Длительность 30 минут – 2 часа. Характеризуется типичным ангинозным приступом либо атипичными проявлениями.
Характеристика типичного ангинозного варианта:
- локализация — загрудинная;
- иррадиация — широкая (в плечи, ключицы, предплечья, шею, нижнюю челюсть, левую лопатку, межклеточное пространство);
- характер — давящий, жгучий, сжимающий, распирающий; продолжительность — от 20–30 минут до нескольких часов;
- болевой синдром сопровождается возбуждением, страхом смерти, холодным потом, гипотензией, тошнотой, рвотой, не купируется нитроглицерином.
Атипичные формы ИМ:
- абдоминальная (боль в животе, тошнота, рвота, может быть клиника «острого живота») — характерна для задне-диафрагмального ИМ;
- астматическая (приступ сердечной астмы) — характерна для пожилых больных, при повторных ИМ;
- периферическая (боль в левой руке, кисти, шее, в области нижней челюсти, зубная боль;
- аритмическая;
- церебральная — характеризуется преходящим нарушением мозгового кровообращения, который возникает вследствие снижения сердечного выброса на фоне атеросклероза мозговых сосудов;
- отечная (характерна для ИМ правого желудочка);
- коллаптоидная;
- малосимптомная (характерна для пациентов с сахарным диабетом).
3. Острый период (до 14 дней). Характеризуется резорбционно-некротическим синдромом. Повышается температура тела обычно до субфебрильных цифр. В общем анализе крови наблюдается лейкоцитоз с первого дня и постепенное нарастание СОЭ к 7-му дню (симптом «ножниц»). Характерно повышение кардиоспецифичных ферментов и белков.
4. Подострый период продолжается до 8 недель. Завершается формированием рубца.
5. Постинфарктный период.
ЭКГ. Следует регистрировать ЭКГ в момент приступа и сравнить с ЭКГ предыдущей (если таковая имеется) и ЭКГ, снятой после исчезновения симптомов. Полностью нормальная ЭКГ у пациентов с симптомами острого коронарного синдрома не исключает развитие ИМ. Возможно, необходимо провести регистрацию ЭКГ в дополнительных отведениях, а также снять ЭКГ в динамике (через 2 и 12 часов от начала болевого синдрома). Выделяют 2 варианта ИМ: крупноочаговый (трансмуральный) и мелкоочаговый (субэндокардиальный, интрамуральный). При крупноочаговом ИМ появляется зубец Q, образование которого обусловлено утратой некротизированным миокардом и замещающей его рубцовой тканью электрической активности. При субэндокардиальнои ИМ некроз развивается в тонком слое сердечной мышцы под эндокардом, на ЭКГ зубец Q отсутствует и определяется депрессия сегмента ST часто в сочетании с отрицательным зубцом Т. При интрамуральном ИМ некроз располагается в толще стенки миокарда и не достигает эпикарда. Для него характерны глубокие отрицательные зубцы Т. В настоящее время все случаи ИМ без патологических изменений комплекса QRSобъединяют под рубрикой «мелкоочаговый» или «инфаркт миокарда без зубца Q».
Выделяют ЭКГ-периоды крупноочагового (с зубцом Q) ИМ:
- Острейший. Формируется высокий остроконечный зубец Т и подъем сегмента ST, который сливается с зубцом Т, формируя монофазную кривую. В отведениях, характеризующих противоположные инфаркту зоны миокарда, может регистрироваться реципрокная депрессия сегмента ST.
- Острый. Появляется патологический зубец Q (продолжительность более 0,03 с и амплитуда более ¼ зубца R). Сохраняется подъем сегмента ST.
- Подострый. Сегмент SТ возвращается к изолинии, формируется отрицательный зубец Т.
- Период рубцевания (постинфарктный кардиосклероз). Зубец Т становится слабоотрицательным, изоэлектричным и положительным. Сегмент ST на изолинии.
Для ИМ без зубца Q ЭКГ стадии не выделяют, но изменения сегмента ST и зубца Т носят динамический характер и, как правило, для постановки диагноза имеет значение сочетание изменений ЭКГ, клинической картины и повышение в сыворотки крови кардиоспецифических маркеров некроза сердечной мышцы.
Для определения локализации ИМ необходимо знание топической диагностики (таблица 5).
Таблица 5 — Топическая диагностика инфаркта миокарда
| Локализация инфаркта | Признаки | |
| прямые | реципрокные
(рост зубца R и депрессия ST) |
|
| Переднеперегородочный | V1–V3 | III, aVF |
| Передневерхушечный | V3–V4 | III, aVF |
| Переднебоковой | I, aVL, V3–V6 | III, aVF |
| Передний распостраненный | I, aVL, V1–V6 | III, aVF |
| Боковой | I, aVL,V5–V6 | III, aVF |
| Высокий боковой | I, aVL, V5²–V6²* | III, aVF (V1–V2) |
| Задне-диафрагмальный | II, III, aVF | I, aVL, V2–V5 |
| Задне-базальный | V7–V9 | I, V1–V3, V3R |
| Правого желудочка | V3R, V4R,V1 | V7–V9 |
* V5²–V6² электроды ставятся на 2 межреберья выше.
Лабораторная диагностика ИМ
Имеет значение повышение маркеров некроза миокарда в сыворотке крови не менее чем на 50 % (таблица 6).
Таблица 6 — Динамика содержания в крови биохимических маркеров при инфаркте миокарда
| Показатель | Начало выявления | Пик активности | Нормализация |
| Миоглобин | 2 ч | 4 ч | 1–2 суток |
| МВ – КФК | 3–6 ч | 12–20 ч | 2–3 суток |
| Сердечный тропонин (I и Т) | 2–6 ч | 12–24 ч | До 10–14 суток |
| ЛДГ 1 | 6–24 ч | 48–72 ч | 10–14 суток |
Эхокардиография. Позволяет выявить зоны нарушения локальной сократимости миокарда (гипокинеза, акинеза, дискинеза), развитие острой аневризмы, разрывы миокарда желудочков, внутрисердечные тромбы, систолическую и диастолическую дисфункции миокарда левого желудочка.
Сцинтиграфия миокарда. Технеций-99m накапливается в зоне некроза в виде «горячего очага», начиная с 1–3 суток, и сохраняется до 7–10 суток. Таллий-201, наоборот, в зоне инфаркта не аккумулирует и определяется «холодное пятно», но при этом невозможно отличить зону некроза от обратимой ишемии.
Коронароангиография. Этот метод выявляет локализацию и определяет степень стеноза коронарной артерии. Показан только при наличии всех условий для проведения чрескожной ангиопластики или коронарного шунтирования.
Диагностические критерии острого инфаркта миокарда (ESC/ACC, 2000 г.)
Один из критериев достаточен для постановки диагноза:
1. Типичное повышение и постепенное снижение (тропонины) или более быстрое повышение снижение (МВ-КФК) биохимических маркеров некроза миокарда в сочетании как минимум с одним из следующих признаков:
- а) ишемические симптомы;
- б) элевация или депрессия сегмента ST;
- в) появление патологического зубца Q;
- г) коронарная интервенция (например, коронарная ангиопластика).
2. Патологоанатомические признаки острого ИМ.
Продолжительность острого ИМ 28 дней и менее. Рецидивирующим считается инфаркт, возникший в течение 4 недель с момента предшествующего ИМ. Инфаркт, который развился после 4 недель, считается повторным.
Лечение ИМ
Пациентов с ИМ госпитализируют в стационар в отделение ИТАР. Пациенты должны соблюдать постельный режим. Необходим мониторинг ЭКГ, тщательное наблюдение.
Программа медикаментозного лечения неосложненного ИМ:
- Купирование боли.
- Тромболитическая терапия.
- Антитромботическая терапия.
- Антиагрегантная терапия.
- Гемодинамическая разгрузка миокарда.
- Статины.
- Метаболическая терапия.
Купирование боли:
- морфин 10 мг (1% 1 мл) в 10 мл физ. р-ра в/венно медленно сначала 5 мг, при необходимости дополнительно по 2–4 мг с интервалами не менее 5 мин. либо:
- нейролептаналгезия: фентанил 0,005% 1–2 мл и дроперидол 0,25 % 2–4 мл в/венно;
- клофелин 0,01 % 1 мл в/венно (при повышенном АД).
Следует избегать введения ненаркотических препаратов и подкожного или внутримышечного введения наркотических препаратов!
Тромболитическая терапия
Показания к тромболитической терапии:
- боль в грудной клетке ишемического характера продолжительностью не менее 30 минут, не купирующаяся повторным приемом нитроглицерина, которая сопровождается;
- подъемом сегмента ST на 1 мм и более по меньшей мере в двух соседних грудных отведениях или в 2-х из 3-х: II, III, aVF, либо:
- появлением блокады одной из ножек пучка Гиса или идиовентрикулярного ритма;
- возможность начать тромболитическую терапию не позднее 12 часов от начала заболевания.
Тромболитики при ИМ без подъема сегмента ST вводить нельзя!
Противопоказания к тромболитической терапии:
Абсолютные:
- геморрагический инсульт в анамнезе;
- ишемический инсульт в течение последних 6 месяцев;
- кровотечения, геморрагические диатезы;
- черепно-мозговая травма или нейрохирургические вмешательства на головном или спинном мозге в течение последних 3 недель;
- недавнее (до 1 месяца) кровотечение из желудочно-кишечного тракта или мочеполовых путей;
- подозрение на расслаивающую аневризму аорты;
- злокачественные новообразования;
- аллергические реакции на стрептокиназу в анамнезе.
Относительные:
- транзиторная ишемическая атака в течение последних 6 месяцев;
- АД 180/110 мм рт. ст. и выше;
- язва желудка и 12-перстной кишки;
- хирургические вмешательства в течение последних 3 недель;
- пункция непережимаемых сосудов;
- тромбоз глубоких вен нижних конечностей;
- острый перикардит;
- инфекционный эндокардит;
- тяжелые заболевания печени;
- беременность;
- стрептококковая инфекция в течение последних 3 месяцев;
- предшествующее введение стрептокиназы от 6 дней до 6 месяцев;
- прием непрямых антикоагулянтов;
Схемы тромболитической терапии:
- стрептокиназа 1500000 МЕ в 100 мл 0,9 % раствора натрия хлорида в/венно кап. за 30 мин.;
- тканевой активатор плазминогена (ТАП): болюсное введение 15 мг с последующей инфузией 50 мг в течение 30 минут и 35 мг в течение следующего часа;
- тенектеплаза 30–50 мг в/венно струйно в течение 10 с.
Антитромботическая терапия
Показания к гепаринотерапии:
- обширный ИМ передней стенки ЛЖ;
- аневризма сердца;
- повторный ИМ;
- наличие системных или легочных эмболий; сердечная недостаточность;
- больные пожилого возраста;
- длительное пребывание на постельном режиме.
Режимы введения антикоагулянтов:
- Гепарин 4000 ЕД болюсом, затем 1000ЕД/час (48 часов). АЧТВ должно быть увеличено 1,5–2 раза. Если пациенту вводили стрептокиназу, вводить нефракционированный гепарин можно через 4–6 часов после тромболизиса при условии, что АЧТВ увеличено не более чем вдвое.
- Эноксапарин 30 мг в/венно, затем п/кожно 1 мг/кг 2 раза в сутки до 8 суток.
- Надропарин 86 МЕ/кг в/венно, затем п/кожно 86 МЕ/кг 2 раза в сутки.
- Фондапаринукс (ингибитор Xа фактора) 2,5 мг в/венно, затем по 2,5 мг подкожно 1 раз в сутки до 8 дней.
Антиагрегантаная терапия:
Аспирин 160–325 мг разжевать, затем по 75–160 мг/сутки.
Клопидогрель 300 мг внутрь (4 таблетки), затем 75 мг/сут. (1 таблетка).
Гемодинамическая разгрузка миокарда:
- β-адреноблокаторы.
- Ингибиторы АПФ.
- Нитраты.
- Блокаторы кальциевых каналов.
Предпосылки к назначению β—адреноблокаторов:
- уменьшают потребность миокарда в кислороде;
- защищают миокард от избытка катехоламинов;
- перераспределяют кровоток от эпикардиальных к субэндокардиальным отделам.
β-адреноблокаторы, рекомендуемые при ИМ:
- Пропранолол 2–3 мг за 1 мин, затем по 1 мг каждые 2 мин до дозы 0,1 мг/кг с переходом на 80–240 мг/сут.
- Атенолол 50–100 мг/сут.
- Метопролол 50–200 мг/сут.
- Бисопролол 2,5–10 мг/сут.
- Карведилол 6,25–25 мг/сут.
- Небиволол 5 мг/сут.
Предпосылки к назначению ингибиторов АПФ при ИМ:
- уменьшение гипертрофии миокарда, дилатации полостей сердца, профилактика ремоделирования миокарда;
- снижение риска развития жизнеопасных аритмий;
- снижение риска развития острой сердечной недостаточности; улучшение коронарного кровотока;
- повышение фибринолитической активности крови;
- увеличение продолжительности жизни, улучшение качества жизни.
Ингибиторы АПФ, рекомендуемые при инфаркте миокарда:
- Каптоприл 6,25–150 мг/сут.
- Периндоприл 2,5–10 мг/сут.
- Эналаприл 2,5–20 мг/сут.
- Лизиноприл 2,5–20 мг/сут.
Блокаторы медленных кальциевых каналов могут применяться как альтернатива β-блокаторам, если β-блокаторы противопоказаны (бронхальная астма). Абсолютно противопоказаны при острой сердечной недостаточности, брадикардии, СССУ, АВ-блокадах.
- Дилтиазем 60–360 мг/сут.
- Верапамил 40–240 мг/сут.
Нитраты. Уменьшают преднагрузку на сердце, опосредованно улучшают коронарный кровоток. Нитраты противопоказаны при САД менее 90–100 мм рт. ст., ЧСС менее 50 в 1 мин., инфаркте миокарда правого желудочка, выраженной тахикардии.
Пациентам с острым коронарным синдромам после сублингвального приема 3 таблеток по 0,5 мг нитроглицерина с интервалом в 5 мин назначают нитраты внутривенно. Нитроглицерин 0,1 % либо изосорбида динитрат 0,1 % в/в 10 мкг/мин с повышение дозы на 5 мкг/мин каждые 10 мин до суточной дозы 80–120 мг под контролем АД (САД не менее 100 мм рт. ст.) и ЧСС (не более 100 мм рт. ст.) в течение 48–72 ч.
Статины должны применяться с первого дня при ИМ. Раннее назначение этой группы препаратов обусловлено плейотропными эффектами: стабилизация атеросклеротической бляшки, противовоспалительный эффект, восстановление функции эндотелия.
- Аторвастатин 10–80 мг/сут.
- Симвастатин 20–80 мг/сут.
Метаболическая кардиопротекция — триметазидин 35 мг 2 раза/сутки.
Интервенционные методы лечения острого инфаркта миокарда:
- Чрескожные коронарные вмешательства (транслюминальная балонная ангиопластика с имплантацией стента).
- Аортокоронарное или маммарокоронарное шунтирование. Чрескожные коронарные вмешательства у пациентов с подъемом сег-
мента ST в настоящее время являются наиболее эфффективным методом достижения реперфузии. Они являются более предпочтительными, если:
а) имеются противопоказания к тромболитической терапии;
б) у пациента кардиогенный шок, угрожающие жизни аритмии; в) продолжительность ангинозной симптоматики более 3 часов;
г) существует возможность быстрой транспортировки в специализированный ствционар, где имеется рентгеноперационная и опытный врач, выполняющий не менее 75 первичных чрескожных ангиопластик в год, а время от первого контакта до раздувания баллона в коронарной артерии не превышает 90 минут.
Осложнения инфаркта миокарда
- Нарушения ритма.
- Острая левожелудочковая недостаточность.
- Острая аневризма левого желудочка.
- Разрыв свободной стенки с гемотампонадой.
- Разрывы сердца.
- Тромбэмболия.
- Нестабильная постинфарктная стенокардия.
- Эпистенокардитический перикардит.
- Постинфарктный синдром Дресслера.
Классификация острой левожелудочковой недостаточности при ИМ (Т. Кillip)
- — нет признаков сердечной недостаточности.
- — умеренная сердечная недостаточность (влажные хрипы не более чем над 50 % легких).
- — отек легких (влажные хрипы более чем над 50 % легких).
- — кардиогенный шок.
Патогенез острой левожелудочковой недостаточности (отека легких):
- в основе патогенеза лежит резкое снижение насосной функции левого желудочка;
- повышается давление наполнения левого желудочка, давление в левом предсердии и легочных венах\4
- жидкая часть крови проникает в интерстициальную ткань легких, а затем в альвеолы.
Неотложная терапия при отеке легких:
- посадить больного в постели со спущенными ногами;
- нитроглицерин сублингвально 0,5 мг каждые 5 мин до начала в/венного введения;
- морфин 1 % 1 мл в/венно стр.; фуросемид 40–120 мг в/венно стр.;
- нитроглицерин 1 % 2 мл в/венно кап. На 200 мл 0,9 % р-ра хлорида натрия (начальная скорость 10–15 кап. в минуту);
- допамин 200 мг (5 мл) в/в кап. (при гипотензии) на 400 мл реополиглюкина или 5 % глюкозе;
- аспирация пены;
- ингаляция кислорода через носовые катетеры с 70 % спиртом.
Кардиогенный шок (КШ) обусловлен резким падением насосной функции сердца, сосудистой недостаточностью, дезорганизацией системы микроциркуляции.
- Диагностические критерии КШ: снижение САД менее 80 мм рт. ст.;
- снижение пульсового АД менее 20 мм рт. ст.; снижение диурез менее 20 мл/ч;
- сердечный индекс менее 1,6 л/мин м²;
- бледный цианоз, холодный липкий пот, заторможенность, частый нитевидный пульс, тоны сердца глухие.
Классификация кардиогенного шока (Е. И. Чазов):
- рефлекторный КШ; аритмическая форма;
- «истинный» КШ;
- «гиповолемический» КШ;
- КШ вследствие медленно текущего разрыва миокарда.
Лечение КШ:
- Купирование ангинозного приступа (морфин).
- Реополиглюкин 20 мл/мин до ЦВД 12–14 см вод. ст.
- Вдыхание увлажненного кислорода.
- Допамин 100–200 мг в/венно кап. (5–7 мкг/кг м. т. /мин.). Альтернативой допамину могут быть добутамин 250 мг в/в кап. либо норадреналин 0,2 % 1–2 мл в/венно кап.
- При метаболическом ацидозе: гидрокарбонат натрия 4 % 100– 200 мл в/венно кап.
- Преднизолон 90–150 мг в/венно.
- При неэффективности – внутриаортальная балонная контрпульсация.
Лечение тахиаритмий при ИМ:
- Пароксизмальная наджелудочковая тахикардия: вагусные пробы, верапамил 0,25 % 2–4 мл, при неэффективности амиодарон 300–600 мг, при неэффективности — электрическая кардиоверсия.
- Пароксизмальная желудочковая тахикардия: амиодарон 300–600 мг в/венно кап., при неэффективности — электрическая кардиоверсия.
- Фибрилляция предсердий: амиодарон 300–600 мг, при неэффективности — электрическая кардиоверсия.
- Фибрилляция желудочков: электрическая кардиоверсия 200–300– 360 Дж, адреналин 0,1 % 1 мл в/венно, сердечно-легочная реанимация, амиодарон 300–600 мг в/в.
Неотложные мероприятия при асистолии желудочков:
- атропин 0,1 % 1–2 мл в/венно каждые 5 мин до 6 мл;
- сердечно-легочная реанимация;
- атропин 0,1 % 6 мл однократно;
- адреналин 0,1 % 2 мл в/венно.
- электрокардиостимуляция (ЭКС).
Постинфарктный синдром Дресслера
Развивается как аутоиммунное осложнение на 2–4 неделе ИМ. Образуются аутоантитела против продуктов некроза миокарда.
Характерны следующие признаки:
- перикардит, плеврит, пневмонит;
- лихорадка, лейкоцитоз, эозинофилия, увеличение СОЭ.
Лечение: преднизолон 20–40 мг/сут.