Организация работы медицинской сестры операционного блока
Содержание страницы
Современный операционный блок представляет собой комплекс специальных помещений, предназначенных для выполнения оперативных вмешательств и проведения мероприятий, их обеспечивающих.
Структура операционного блока
Существует два типа операционных блоков: централизованный и децентрализованный. Централизованный операционный блок организовывают в больших больницах, где в одном корпусе имеется несколько отделений хирургического профиля. Создается один, обслуживающий все отделения, оперблок. Такая планировка позволяет сконцентрировать в одном месте оборудование и более равномерно и эффективно распределить нагрузку на медперсонал. Децентрализованный тип характеризуется наличием в каждом отделении хирургического профиля отдельного операционного блока.
Операционный блок размещают на отдельном этаже или секции корпуса не ниже второго этажа. Должны быть отдельные входы для разделения потоков на «стерильный» (хирурги и операционные медицинские сестры) и «чистый» (больные, анестезиологи, младший и технический персонал). Потоки не должны перекрещиваться.
Для обеспечения режима стерильности операционный блок разделяют на такие функциональные зоны:
- стерильного режима;
- строгого режима;
- ограниченного режима;
- общего режима.
В зону стерильного режима входят операционные залы и стерилизационная. Помещения зоны имеют следующее предназначение: операционные залы – выполнение операций; стерилизационная – стерилизация инструментов.
В зону строгого режима входят предоперационная, моечная, наркозная и аппаратная. Предоперационная предназначена для подготовка рук хирурга и операционной сестры к операции. Моечная необходима для дезинфекции и предстерилизационной обработки использованных инструментов. Наркозная используется для подготовки анестезиологов к работе и введения больного в наркоз. В аппаратной размещают различную лечебно-диагностическую аппаратуру.
Зона ограниченного режима объединяет помещения, обеспечивающие работу операционного блока. В нее входят инструментальная и материальная комнаты, раздевалка, комнаты хирургов, операционных медицинских сестер, анестезиологов. В инструментальной хранят различные инструменты и аппаратуру. В материальной операционная медицинская сестра готовит перевязочный материал, белье, шовный материал к предстоящей стерилизации. В зоне ограниченного режима размещают аппараты для кондиционирования воздуха, обеспечения операционной кислородом, аккумуляторы для аварийного освещения, обустраивают рентгенофото-лабораторию.
В зоне общего режима находятся кабинеты заведующего операционным блоком, старшей операционной сестры, помещения для грязного белья, санитарный узел и душевая для персонала.
Операционная. В хирургическом отделении на 40-60 коек должно быть не менее двух операционных залов. Один используют для плановых, второй – для экстренных операций. Отдельно выделяют операционные для «чистых» и «гнойных» операций. В тех случаях, когда это сделать невозможно, сначала выполняют «чистые», а потом «гнойные» оперативные вмешательства или же выделяют для последних определенные дни. После проведения «гнойных» операций в конце рабочего дня проводят дезинфекцию операционной.
Операционную размещают в глубине операционного блока. Общая площадь операционной должна составлять не менее 40 м2. Учитывая то, что в современных условиях выполнение оперативных вмешательств требует применения сложной аппаратуры, оптимальным является увеличение площади до 50 м2. Высота потолка должна быть 4‒5 м, что позволяет устанавливать бестеневые лампы и размещать различную аппаратуру.
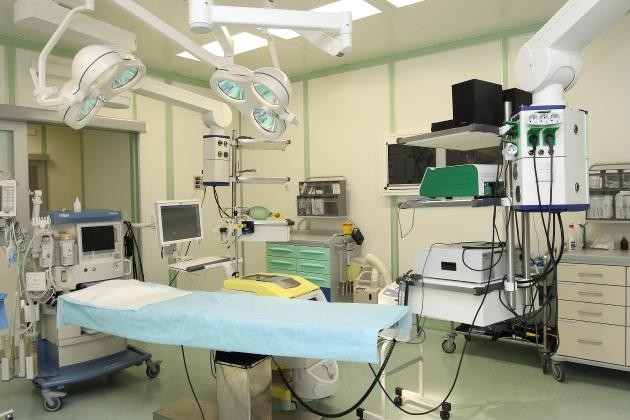
Рисунок 1 ‒ Современная операционная
Структура операционной направлена на создание условий, облегчающих поддержание санитарно-гигиенического режима. Операционная должна быть изолирована от других помещений операционного блока дверями. Ширину дверного проема рассчитывают таким образом, чтобы рядом с каталкой мог пройти человек. Для облегчения уборки углы между стенами и полом, а также потолком делают закругленными. Потолок красят светлой краской. Стены покрывают керамической плиткой светлых спокойных цветов.
Пол операционной покрывают водонепроницаемыми материалами, легко моющимися и не портящимися от регулярной обработки дезинфицирующими средствами.
Вентиляцию помещения проводят с помощью приточно- вытяжной вентиляции. Подаваемый воздух подвергается двухстепенной очистке через фильтры и поступает в верхнюю зону операционной. Скорость движения воздуха в операционном зале должна составлять 0,3–0,5 м/с, воздухообмен 8–10-кратный в течение одного часа. Количество микроорганизмов перед началом операции не должно превышать 500 в 1 м3 воздуха, а во время ее проведения – 1 000. При этом не должны выявлятся патогенные микроорганизмы.
Освещение операционной осуществляют естественным и искусственным способами. Общее естественное освещение создается через окна. Оконные проемы делают широкими, ориентированными на север, северо-восток или восток. Окна должны легко открываться и быть доступными для мытья. Отношение площади окон к площади пола должно составлять 1:3. Искусственное освещение обеспечивают с помощью ламп, закрепленных на стенах или потолке. Операционное поле освещают с помощью специальной операционной лампы, которая фокусирует свет на ограниченном участке и обеспечивает необходимый уровень освещенности операционного поля, обеспечивает малое количество теней, сохраняет цветопередачу. Ее монтируют на потолке, она легко может менять положение по вертикали и горизонтали, перемещая световое пятно в нужном направлении. Для дополнительного освещения операционного поля используют передвижные лампы бокового подсвечивания.
Температура в операционном зале должна быть в пределах 22‒26 °С, влажность воздуха – 50–60 %. Это дает возможность персоналу работать в легкой одежде, а также делает комфортным пребывание на операционном столе раздетого больного.
Операционную разделяют на две зоны. Дальняя от входа часть помещения называется зоной абсолютной стерильности. Она отделена красной линией. В ней операционная сестра накрывает операционный стол и готовит все необходимое для операции, одевает хирурга и ассистентов. Пересечение красной линии и пребывание посторонних лиц в этой зоне запрещено. Вторая половина операционного зала называется зоной относительной стерильности. В ней работают анестезиолог и анестезист, могут присутствовать те, кто находится в операционной с целью обучения.
Оснащение операционной:
- стол операционный различной модификации;
- большой инструментальный стол, на котором операционная сестра раскладывает стерильные инструменты, перевязочный материал, операционное белье, шовный материал и другие, средства, которые могут потребоваться в ходе операции;
- малый инструментальный столик (на нем раскладывают стерильные инструменты, перевязочный и шовный материал, другие предметы, использующиеся непосредственно при проведении операции);
- столик или специальный шкаф для хранения запаса медикаментов, бинтов, растворов и других средств, которые могут потребоваться во время выполнения оперативного вмешательства;
- специальное оборудование (рентгеноаппарат, электронож, дефибриллятор);
- винтовые стулья для хирургов, использующиеся в случаях, когда операцию выполняют сидя;
- подставки для ног хирургов;
- металлические подставки для биксов со стерильным перевязочным материалом и операционным бельем, а также подставки для тазов, в которые выбрасывают использованные инструменты и материал;
- штативы для проведения инфузионной терапии;
- передвижная лампа-рефлектор, необходимая для улучшения освещения операционного поля;
- бактерицидные лампы разных типов для обеззараживания воздуха;
- передвижной электроотсос, используемый с целью удаления различных жидкостей по ходу операции;
- для обеспечения анестезиологического пособия используют специальный столик (на нем размещают медикаменты, ларингоскоп, интубационные трубки и другие необходимые для проведения обезболивания средства), наркозные аппараты.
Учитывая то, что вся аппаратура и мебель, используемые в операционной, подвергаются ежедневной обработке дезсредствами, они должны быть покрыты влагоустойчивыми материалами или покрашены водоустойчивой краской.
Стерилизационная. В этом помещении моют и сушат инструменты и другие предметы, использованные во время операции, и стерилизуют их. Рекомендуемая площадь стерилизационной – 8–10 м2. Стерилизационную оборудуют стерилизаторами различного вида. Помещение соединяют с операционной окном, через которое подают готовые к использованию инструменты и другие изделия медицинского назначения.

Рисунок 2 ‒ Стерилизационная
Предоперационная. Предоперационной называют помещение, находящееся между операционным залом и другими подсобными помещениями. Служит для подготовки медицинского персонала и больного к операции. Здесь переодетые в спецодежду хирург и медицинская сестра обрабатывают руки. Через это помещение доставляют больного в операционную. Площадь помещения должна быть не менее 10 м2. Стены и пол предоперационной покрывают плиткой.

Рисунок 3 ‒ Предоперационная
На входе в данное помещение на полу проводят красную линию, являющуюся границей между стерильной зоной и зоной строгого режима, за которую запрещено проходить без маски, сменной обуви и бахил.
В предоперационной устанавливают 3‒4 умывальника для мытья рук. Рукоятки кранов делают длинными, чтобы можно было открывать и закрывать локтем. Рядом с умывальниками на подставках размещают тазы с растворами, в которых обрабатывают руки, бикс со стерильными салфетками. Отдельно располагают вешалку с фартуками, столик с емкостями и лотками для удаленных органов и тканей.
Режим работы операционной
Операционный блок отделяется от остальных помещений тамбуром, оборудованным ультрафиолетовыми лампами. Двери постоянно должны быть закрытыми. Над входом в оперблок должна быть надпись «Операционная».
Работа операционной предусматривает ее ограниченное посещение. В операционный зал допускается только персонал, принимающий участие в операции (бригада хирургов, операционная медицинская сестра, анестезиолог и анестезист, младшая операционная медицинская сестра). Во время оперативного вмешательства максимально ограничивают движение присутствующих, запрещают разговоры. Не допускается посещение операционной лицами, страдающими острыми респираторными заболеваниями.
Запрещено выносить из операционной инструменты, аппаратуру, оборудование. Если возникает такая необходимость, то предметы возвращают после проведения необходимой обработки.
Для поддержания чистоты в операционном блоке регулярно проводят уборку. Ее начинают с операционного зала и заканчивают помещениями, расположенными на выходе. Для проведения уборки используют средства и принадлежности, хранящиеся в отдельном шкафу или кладовке.
Для поддержания чистоты операционной выполняются следующие виды уборки:
- предварительная;
- текущая;
- послеоперационная;
- заключительная;
- генеральная.
Предварительная уборка проводится утром с целью удаления пыли, осевшей за ночь на аппаратуру, мебель, пол. Вначале выполняют протирание сухой, а потом – влажной тряпкой, смоченной дезинфицирующим раствором. В конце уборки проводят кварцевание и проветривание в течение 30 минут.
Текущую уборку выполняют по ходу оперативного вмешательства. Она заключается в регулярном удалении с пола случайно упавших салфеток, шариков, инструментов, вытирании крови и других жидкостей на полу. При загрязнении пола гноем или содержимым кишечника его моют дезинфицирующими растворами.
Послеоперационная уборка предусматривает удаление содержимого тазов, проведение дезинфекции клеенки операционного стола и пола. Затем операционный стол застилают чистой простыней. Заканчивают уборку кварцеванием и 30-минутным проветриванием операционной.
Заключительная уборка проводится с целью обеспечение готовности операционной к выполнению оперативных вмешательств. Она включает обработку дезинфицирующими растворами пола, стен на высоту два метра, мебели и оборудования. В конце уборки накрывают чистыми простынями операционный стол, столы для медикаментов, наркозный аппарат и другие приборы, находящиеся в операционной, и проводят кварцевание и проветривание в течение 30 минут.
Генеральную уборку операционной выполняют один раз в неделю. В этот день оперативные вмешательства не проводят. Во время уборки сначала наносят на все поверхности операционной (потолок, стены, пол и т. п.) дезинфицирующие растворы, которые затем вытирают. Потом проводят уборку, аналогичную заключительной. После чего на один час включают бактерицидные лампы и проветривают помещение.
В случае загрязнения операционной кишечным содержимым, гноем, проведения операций у больных с наличием анаэробной инфекции сразу после операции выполняют внеплановую дезинфекцию, которая проводится как генеральная уборка.
Основным источником инфекции в операционной является медперсонал. Все работающие в операционном блоке регулярно проходят бактериологический контроль, им проводят санацию хронических очагов инфекции.
Сотрудники должны носить специальную одежду, в которой им запрещено выходить за пределы операционного блока. Медицинские шапочки должны полностью закрывать волосы на голове, а маски – рот и нос. Удобнее использовать одноразовые маски и шапочки.
Переодевшись в операционные костюмы, одев шапочки и маски, участники операции приступают к обработке рук. Достичь полной стерильности рук невозможно, так как химические вещества убивают микроорганизмы, находящиеся на поверхности кожи. Содержащиеся в складках, протоках потовых и сальных желез бактерии остаются невредимыми и спустя 2‒4 часа после обработки выходят на поверхность кожи.
Все способы обработки рук хирурга сводятся к механической очистке, дезинфекции и дублению кожи. Механической очисткой удаляют микробы, содержащиеся на поверхности кожи рук. Дезинфекция и дубление направлены главным образом на уничтожение бактерий, оставшихся в глубоких слоях кожи, доступ к которым облегчается после мытья горячей водой с мылом.
Способы обработки рук хирурга
Первый этап обработки рук ‒ мытье теплой водой с мылом (механическая очистка).
Второй этап обработки рук
Обработка рук первомуром (раствор С-4)
Первомур образуется при смешивании 33 % перекиси водорода и муравьиной кислоты. В результате реакции между ними образуется надмуравьиная кислота Для обработки рук применяют 2,4 % раствор первомура по надмуравьиной кислоте. Обработка рук раствором С-4 заключается в следующем: руки после мытья с мылом осушивают, а затем погружают в раствор первомура до локтевых изгибов на 1 минуту, после чего вытирают стерильной салфеткой или полотенцем и одевают стерильные перчатки.
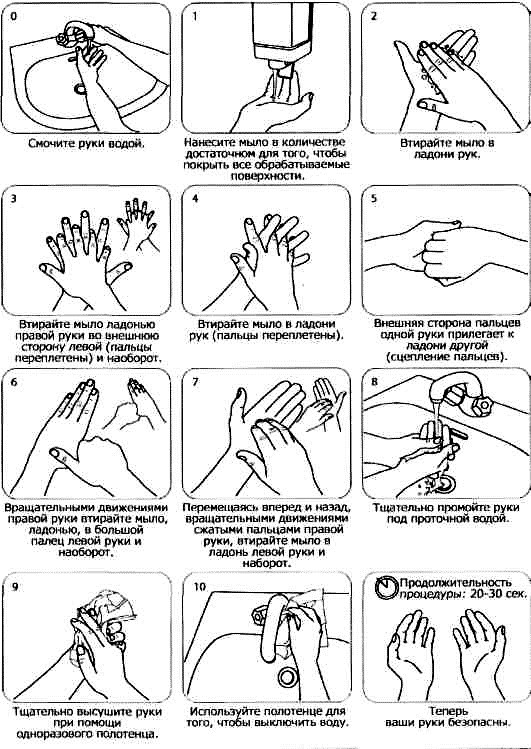
Перемещаясь вперед и назад, вращательными движениями сжатыми пальцами правой руки втирайте мыло в ладонь левой руки и наоборот.
Рисунок 4 ‒ Правила мытья рук мылом
Обработка рук АХД, АХД-экспресс, стериллиумом, евросептом
Руки моют с мылом по вышеописанной методике, затем осушивают салфеткой. Емкости с препаратами крепятся на стену. Они имеют специальный рычаг, при нажатии на который определенная доза препарата выливается на руки хирурга. Затем проводится втирание раствора в кожу рук в течение 1‒5 минут (по инструкции производителя). Процедуру необходимо повторить дважды. Высушивание не требуется. Метод практически лишен недостатков и в настоящее время считается самым прогрессивным и распространенным.
Одевание операционного белья и перчаток
После проведения обработки рук операционная сестра первой приходит в операционную и приступает к одеванию стерильного халата. В этом ей помогают санитарка или другая медицинская сестра. Санитарка открывает бикс со стерильными халатами. Операционная сестра проверяет индикаторы стерильности, затем вынимает халат, сложенный в виде рулона, разворачивает и надевает его. Санитарка завязывает сзади завязки и пояс халата.
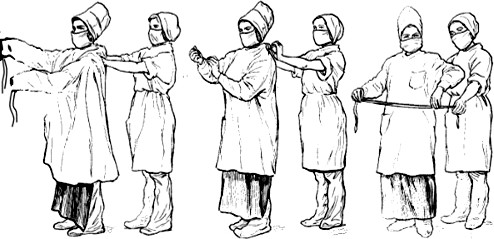
Рисунок 5 ‒ Одевание стерильного халата операционной медицинской сестрой
Внимательно следят, чтобы края стерильного халата полностью закрывали нестерильное белье.
Санитарка вскрывает стерильную упаковку, из которой операционная сестра, не касаясь краев, пинцетом достает перчатки и одевает их.
После того как операционная сестра оделась, она одевает хирурга. Для этого подает хирургу стерильный халат, поддерживая его за рукава. Завязки на рукавах хирург завязывает сам. В экстренных случаях ему в этом помогает операционная сестра. Завязки сзади и пояс завязывает санитарка или другая медицинская сестра.
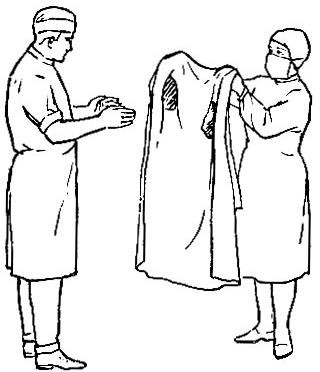
Рисунок 6 ‒ Одевание стерильного халата хирургом
Перчатки хирургу подает операционная сестра, раскрыв их таким образом, чтобы можно было быстрым движением ввести руку в перчатку как можно глубже. Затем перчатки обычно обрабатывают 96 % этиловым спиртом или раствором С-4, чтобы удалить остатки талька.

Рисунок 7 ‒ Одевание стерильных перчаток хирургом
Доставка больного в операционную
Как правило, больного в операционную доставляют на каталке. Перед операционным блоком его перекладывают на другую каталку, которую за пределы операционной не вывозят. Если это выполнить невозможно, колеса каталки из отделения протирают дезинфицирующим раствором и на ней доставляют больного к операционному столу. Если состояние пациента позволяет, то он сам перебирается на стол. Для этого каталку ставят вплотную к операционному столу. Один медработник удерживает ее, а другой переходит на противоположную сторону операционного стола и помогает больному на него перебраться. Пациента, находящегося в тяжелом состоянии и не способного самостоятельно передвигаться, с каталки на стол вместе с простыней, на которой он лежит, перекладывают три человека. В тех случаях, когда больного укладывает на стол один человек, то он остается у каталки и следит за тем, чтобы она не отъехала, и больной не упал.
Положение больного на операционном столе
Положение больного на операционном столе значительно облегчает доступ к определенному органу. Положение пациента на столе может быть различным. Его особенности зависят от характера операции, области ее выполнения, состояния пациента. Разнообразие конструкций современных операционных столов предусматривает возможность расположения больных в нужном положении. Необходимо внимательно следить, чтобы при перекладывании больного не было сдавления сосудов и нервов. Для этого в местах выступов подкладывают подушечки и валики.
Оперативные вмешательства на органах брюшной полости в основном выполняют в положении больного лежа на спине. Для операций на печени, селезенке, диафрагме под поясницу подкладывают валик. При оперативных вмешательствах на почке больного укладывают набок и под поясницу подкладывают или поднимают валик. При оперативных вмешательствах на женских половых органах, мочевом пузыре и прямой кишке используют положение Тренделенбурга, когда пациент лежит на спине, пояс нижних конечностей приподнят, а головной конец опущен под углом 30°. В случае проведения торакальных операций положение больного (в зависимости от вида операции и доступа) может быть на спине, боку или животе. При выполнении вмешательств на органах шеи под нее или под лопатки подкладывают или поднимают валик. Существуют и другие положения, которые учитывающие специфику операции.
После того как пациент уже находится на операционном столе, его лицо отгораживают от операционного поля стерильной простыней, закрепленной на специальной дуге.
Следующим этапом является фиксация больного к столу, так как случайное неосторожное его движение (особенно во время наркоза) способно нарушить стерильность зоны оперативного вмешательства. Фиксируют верхние и нижние конечности специальными держателями из кожи или плотной широкой материи. Руки обычно укладывают на специальные подставки (подлокотники) или размещают вдоль туловища, следя за тем, чтобы край стола не давил на заднюю поверхность плеча, где проходит лучевой нерв.
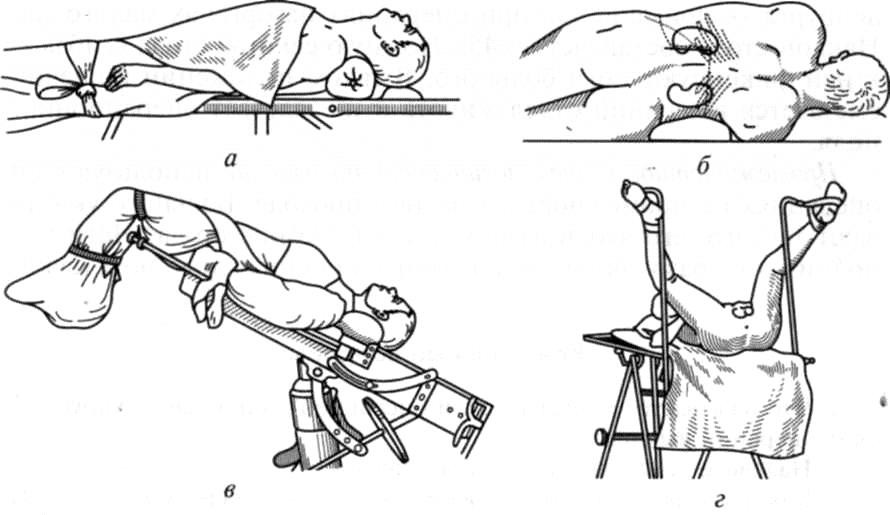
Рисунок 9 ‒ Положение больного на операционном столе
Обработка операционного поля
Тело больного, как и руки хирурга, сделать стерильным невозможно. Однако можно и нужно уменьшить количество микроорганизмов, находящихся на поверхности кожи, обработав операционное поле раствором антисептика и ограничив его стерильным операционным бельем. При обработке операционного поля придерживаются тех же принципов, что и при подготовке рук хирурга к операции. Сначала выполняют механическую очистку, а затем – обработку антисептиками.
Самым распространенным методом обработки операционного поля на сегодняшний день является метод Гроссиха – Филончикова, предусматривающий несколько раз повторяющуюся обработку препаратами-антисептиками. Чаще всего с этой целью применяют раствор первомура (С-4), раствор хлоргексидина биглюконата, йодофоры (йодонат, повидон-йод, бетадин, кутасепт).
Методика обработки операционного поля по Гроссиху – Филончикову состоит из 4 обязательных смазываний антисептиком операционного поля:
- широкая обработка до обкладывания операционного поля стерильным бельем;
- обработка операционного поля после наложения стерильного белья (перед выполнением разреза);
- обработка краев кожи вокруг раны перед наложением швов;
- обработка после наложения швов.
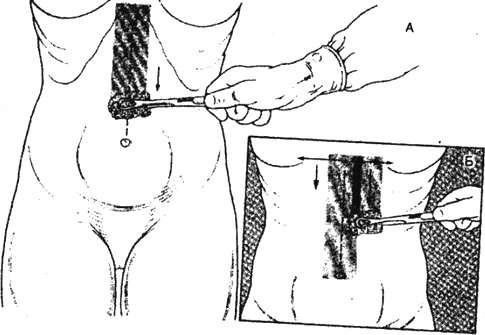
Рисунок 8 ‒ Обработка операционного поля
Перевязочный материал и операционное белье
К перевязочному материалу относятся марлевые шарики, салфетки, тампоны, турунды, бинты. Их используют во время перевязок и операций с целью осушивания раны, остановки кровотечения, дренирования или тампонады. Перевязочный материал готовят из марли и ваты.
В понятие «операционное белье» входят все изделия, использующиеся во время операции, а также в работе перевязочных. К операционному белью относятся хирургические халаты, простыни, пеленки, маски, шапочки, бахилы. Оно может быть одноразового и многоразового использования. Белье многократного использования изготавливается из хлопка. Оно должно иметь специальную маркировку и сдаваться для стирки отдельно от другого белья в специальных водонепроницаемых мешках.
Подготовка к стерилизации перевязочного материала
Салфетки готовят из куска марли, сложенного в виде квадрата. Они могут быть 3 размеров: большие, средние, малые. При изготовлении салфеток края каждого отрезанного куска загибают внутрь, потом складывают вдвое загнутыми краями внутрь, чтобы мелкие нити не попадали в рану. Салфетки используют для осушивания раны, защиты кожи, наложения повязок.
Тампоны готовят из куска марли, сложенного в несколько раз в виде узкой и длинной полоски. Обычно готовят тампоны четырех размеров: большие – из куска марли размерами 50×50 см, средние – из куска размерами 50×35 см, узкие – из куска размером 40×20 см. Длина тампона – 2 метра. При изготовлении тампонов подворачивают края, складывают кусок марли вдвое и заглаживают. Тампоны применяют для остановки кровотечения, удаление гноя, содержимого внутренних органов.
Марлевые шарики готовят сложив определенным образом кусок марли. Их делают из кусочков марли 12×10 см, сворачивая так, чтобы сформировался марлевый комок в виде треугольного или четырехугольного конверта. При этом следят, чтобы из шарика не торчали нитки. Шарики применяют для осушения раны от крови, гноя.
Готовые салфетки и тампоны складывают пачками по 10 штук в каждой и перевязывают марлевой полоской. Шарики вкладывают в марлевые мешочки по 50‒100 штук.
Дезинфекция бикса Шиммельбуша
Для проведения дезинфекции бикса марлевую салфетку смачивают в 1 % растворе хлорамина, протирают его внутреннюю поверхность бикса. Затем берут вторую салфетку, смоченную 1 % раствором хлорамина, и протирают ею наружную поверхность бикса. Кроме того, дезинфекцию бикса можно проводить с помощью раствора первомура (С-4), 96о этиловым спиртом или 0,5 % раствором аммиака.
Укладка перевязочного материала и операционного белья в бикс Шиммельбуша
Стерилизацию операционного белья и перевязочного материала проводят в биксах. Бикс имеет крышку и отверстия на боковых поверхностях, которые можно открывать и закрывать. Отверстия необходимы для проникновения пара во время стерилизации. Закончив стерилизацию, их закрывают.

Рисунок 10 ‒ Бикс для стерилизации
Виды укладок материала в бикс:
- универсальная – в бикс укладывают материал, необходимый для выполнения одной небольшой типичной операции (аппендэктомия, грыжесечение).
- целевая – в бикс укладывают набор перевязочного материала и операционного белья, которые предназначены для выполнения одной конкретной операции (пневмонэктомия, резекция желудка и тому подобное).
- видовая – бикс заполняют определенным видом или белья или перевязочного материала (бикс с халатами, бикс с простынями).
Перед загрузкой проверяют исправность бикса. Дно и стенки застилают простыней. Белье аккуратно укладывают в вертикальном положении. Халаты складывают рукавами внутрь, простыни скатывают валиком. Перевязочный материал в стопках укладывают так, чтобы его можно было легко извлечь. Заполненный бикс прикрывают краями простыни, застилающей его. Внутрь бикса над простыней помещают индикаторы для контроля качества стерилизации.
Материал в биксы складывают без давления и к ручке бикса прикрепляют этикетку с указанием даты стерилизации и фамилии лица, проводившего ее.
Подготовка инструментария к стерилизации
Обработку инструментария после использования проводит санитарка под контролем медицинской сестры.
Этап I ‒ дезинфекция.
- Использованные инструменты погружают в емкость с дезинфицирующим раствором и выдерживают необходимую экспозицию по инструкции дезсредства (р-р хлорантоина 0,2 %, р-р дезактина 0,2 %, р-р Бланидас Актив 0,1 %, и т. п.)
- Промывают под проточной водой до исчезновения запаха.
Этап II ‒ предстерилизационная очистка (ПСО) от белковых и жировых загрязнений.
ПСО осуществляется после дезинфекции как отдельный процесс или в сочетании с дезинфекцией в случае отсутствия загрязнения биологическими жидкостями и кровью при наличии у моющего средства дезинфекционных свойств.
Вариант 1 ‒ ручным способом с применением кипячения.
- Кипячение в 2 % растворе натрия двууглекислого t (99 ± 1) °С ‒ 15 мин.
- Мойка каждого инструмента под проточной водой с помощью щетки, ватно-марлевых тампонов или тканевых салфеток, каналов ‒ с помощью шприца ‒ минимум 30 скаждый.
- Ополаскивание проточной чистой водой после применения средства 5–10 мин.
- Ополаскивание дистиллированной водой ‒ 30 с.
- Сушка горячим воздухом в сухожаровом шкафу при t (85 ± 3) °С до полного исчезновения влаги. Для инструментов, имеющих полости, разрешается использование сжатого сухого воздуха.
Вариант 2 ‒ ручным способом с применением замачивания в моющем растворе.
- Приготовить моющий раствор (0,5 % раствор перекиси водорода и моющего средства, 3 % натрий двууглекислый (сода), дезсредство с моющими свойствами, NaСІ активированный (время выдержки растворов согласно инструкции производителя).
- Мойка каждого инструмента в том же растворе, в котором проводили замачивание, с помощью щетки, ерша, ватно- марлевого тампона или тканевой салфетки, каналов ‒ с помощью шприца.
- Ополаскивание проточной чистой водой после применения средства 5–10 мин.
- Ополаскивание дистиллированной водой ‒ 30 с.
- Сушка горячим воздухом в сухожаровом шкафу при t (85 ± 3) °С до полного исчезновения влаги. Для инструментов, имеющих полости, разрешается использование сжатого сухого воздуха.
Вариант 3 ‒ ПСО механизированным способом
Проводится с использованием моечно-дезинфицирующих машин и ультразвукового оборудования соответственно инструкции по эксплуатации, прилагаемой производителем к конкретному оборудованию.
Качество ПСО оценивают с помощью проб:
- а) азапирамовой ‒ на скрытую кровь (при наличии следов крови сразу же или не позднее чем через 1 минуту появляется сначала фиолетовый цвет реактива, который быстро, в течение нескольких секунд, переходит в розово-сиреневую или бурую окраску);
- б) фенолфталеиновой ‒ 1 % раствором на остатки щелочных компонентов моющих средств (при наличии щелочных остатков появляется розовая окраска реактива).
В случае положительной пробы на кровь или на остаточное количество щелочных компонентов моющих средств всю группу контролируемых изделий подвергают повторной очистке до получения отрицательных результатов.
Чистый инструментарий медицинская сестра складывает в шкаф для хранения или сразу в наборы для будущих операций.
III этап ‒ стерилизация
Воздушный метод стерилизации (прокаливание):
- стерилизация проводится сухим горячим воздухом;
- стерилизацию осуществляют в воздушных стерилизаторах (сухожаровой шкаф);
- воздушным методом стерилизуют инструменты, детали приборов, аппаратов, в том числе изготовленных из корозионнонестойких металлов и силиконовой резины, согласно инструкции по эксплуатации.
- Инструментарий после обработки и просушки собрают на сетку шкафа или в открытые лотки, или сетчатые металлические корзины наборами или по видам.
- Кладут специальные термоиндикаторы на соответствующую температуру выбранного режима (для контроля соблюдения температурного режима стерилизации) ‒ по углам и в центре.
- Ставят в сухожаровой шкаф и задают режим стерилизации ‒ 180 °С в течение 60 мин. Возможны другие режимы стерилизации: 160 °С ‒ 150 мин, а для воздушных стерилизаторов нового поколения с предельными отклонениями температуры в стерилизационной камере от 1 до +5 °С от нормального значения (время указано в паспорте на конкретную модель стерилизатора) при наличии вентилятора: 200 °С ‒ 30 мин, 180 °С ‒ 30–45 мин, 160 °С ‒ 70 мин.

Рисунок 11 ‒ Сухожаровой шкаф
Паровой метод стерилизации (автоклавирование):
- стерилизация проводится горячим паром под давлением;
- паровым методом стерилизуют медицинские изделия, общехирургические и другие инструменты, детали приборов, аппаратов из коррозионностойких металлов, стекла, белье, перевязочный материал, изделия из резины, латекса, отдельных видов пластмасс.
- Подготовленный и просушенный инструментарий, хирургическое белье, перевязочный материал и другие медицинские изделия укладывают в стерилизационные контейнеры (биксы).
- Кладут специальные термоиндикаторы на соответствующую температуру ‒ 3 шт. в бикс (снизу, в центре и сверху) и 1 шт. ‒ сверху на крышку бикса ‒ для контроля соблюдения режима стерилизации.
- Стерилизацию чаще проводят при 2 атм (132 °С) в течение 20 мин, каждые 15 минут выпускают пар до 1,5 атм.
Возможны другие режимы стерилизации: 1,1 атм (120 °С) ‒ 45 мин; 0,5 атм (110 °С) ‒ 180 мин.

Рисунок 12 — Автоклав
Контроль параметров режимов стерилизации проводят физическим (с помощью контрольно-измерительных приборов: термометров, манометров, вакуумметров и т. д.), химическим (с использованием химических индикаторов) и бактериологическим (с использованием биологических индикаторов со споровыми культурами микроорганизмов) методами.
Закрытый стерильный бикс можно хранить до 3 суток. Бикс с фильтром ‒ 20 суток. Срок использования открытого бикса ‒ 6 часов.
Химический метод стерилизации:
- химический метод стерилизации с применением растворов химических средств применяют в случаях стерилизации медицинских изделий, в конструкции которых используются термолабильные материалы, что делает невозможным использование других методов стерилизации;
- при химическом методе стерилизации медицинских изделий используют химические средства, оказывающие спороцидное действие по таким действующим веществам: альдегиды, перекись водорода, надуксусная кислота, амины, гуанидины и др.;
- стерилизацию химическим методом осуществляют в специальном оборудовании при соблюдении правил асептики.
Химический метод (стерилизация газовым методом):
- газовым методом стерилизуют медицинские изделия из различных, в том числе термолабильных материалов, используя стерилизационные агенты – оксид этилена;
- перед стерилизацией газовым методом медицинские изделия должны быть тщательно высушены;
- стерилизацию медицинских изделий газовым методом осуществляют в стерилизаторах с соблюдением инструкции по эксплуатации к конкретному оборудованию;
- медицинские изделия, простерилизованные газовым методом, используют после их выдержки в вентилированном помещении в течение времени, рекомендованного производителем оборудования, до полной дегазации.
Стерилизация низкотемпературной плазмой:
- низкотемпературной плазмой стерилизуют медицинские изделия из термолабильных материалов, в том числе хирургические, эндоскопические инструменты, эндоскопы, оптические приборы и приспособления, волоконные световоды, зонды, датчики, электропроводные шнуры, кабели и другие изделия из металлов, латекса, пластмасс, стекла, используя стерилизационные средства на основе перекиси водорода;
- стерилизацию медицинских изделий низкотемпературной плазмой проводят в стационарных плазмовых стерилизаторах с соблюдением инструкции по эксплуатации конкретного оборудования.
Режим стерилизации низкотемпературной плазмой:
– плазма Н202 58–59 % – t 50 °С, 28–105 мин (время стерилизации зависит от объема стерилизационной камеры).