Подготовка больного к операции
Содержание страницы
Любое оперативное вмешательство требует проведения предоперационной подготовки, важность которой трудно переоценить. Успех операции зависит не только от техники ее выполнения, но и от того, насколько больной подготовлен к ней. Качественно проведенная предоперационная подготовка позволяет уменьшить количество интра- и послеоперационных осложнений, сократить сроки лечения, а соответственно и экономические затраты на лечение больных.
Предоперационным периодом называют интервал времени с момента госпитализации больного до начала проведения оперативного вмешательства. Предоперационный период может продолжаться от нескольких часов до нескольких суток, и даже недель в зависимости от имеющегося заболевания, состояния больного и вида предполагаемой операции.
Предоперационная подготовка включает в себя широкий комплекс лечебно-диагностических мероприятий, направленых на уменьшение тяжести течения заболевания, улучшение работы органов и систем, коррекцию гомеостаза, повышение реактивности организма.
Ургентные операции, как правило, выполняют после минимального объема предоперационной подготовки. Объем предоперационной подготовки определяется общим состоянием больного, функциональными нарушениями его органов и систем, а также видом и обьемом оперативного вмешательства.
При выполнении небольших по объему плановых операций у пациентов без значимых отклонений от нормы функций систем органов и обмена веществ подготовку к вмешательству можно ограничить психологической и санитарно-гигиенической подготовкой.
У больных, которым планируется большой объем оперативного вмешательства, а также тех, у кого выявлены значительные изменения в организме, связанные с сопутствующими заболеваниями и возрастом, предоперационной подготовке следует уделить особое внимание. Она должна быть более сложной, комплексной, индивидуальной.
Подготовка больных к операции состоит из общей подготовки (проводится всем, без исключения, больным) и подготовки органов и систем в случае выявления различных нарушений.
Подготовка больного к экстренной операции
При подготовке к экстренной операции необходимо соблюдать определенную последовательность выполнения подготовительных мероприятий:
- Гигиеническая обработка больного.
- Подготовка операционного поля.
- Эвакуация содержимого желудка.
- Катетеризация мочевого пузыря.
Подготовка больного к плановой операции включает следующие мероприятия:
- Психологическую подготовку.
- Санацию полости рта.
- Подготовку операционного поля.
- Подготовку сердечно-сосудистой системы.
- Подготовку органов дыхания.
- Подготовку желудочно-кишечного тракта.
- Подготовку мочевыделительной системы.
Психологическая подготовка больного к операции
Каждый больной перед операцией испытывает страх боли, переживает за исход операции, возможное развитие осложнений. Поэтому практически все больные в это время нуждаются в особом внимании и поддержке медперсонала и близких. Вселение в больного уверенности в успешном исходе операции, выздоровлении зависит не только от врача, но и от среднего медперсонала.
Созданию спокойной доверительной атмосферы и способствуют авторитет и профессионализм медицинских сестер, которые постоянно контактируют с больным и готовят его к операции.
В случае необходимости проведения оперативного вмешательства необходимо убедительно объяснить пациенту целесообразность его выполнения. При этом медицинской сестре недопустимо комментировать состояние больного и высказывать собственное мнение о предстоящей операции. Если больного или его родственников детально интересуют сущность операции, ее последствия и прогноз, медицинской сестре следует направить их к врачу.
Важным этапом предоперационной подготовки является работа с больным, направленная на преодоление страха перед болью. Доказано, что отвлечение от переживаний болевых ощущений уменьшает их интенсивность после операции. В беседе с больными медицинская сестра должна указывать, что, несмотря на то, что каждая операция сопряжена с риском и развитием осложнений, реальная ее польза во много раз превышает потенциальный риск.
Важную роль играет размещение больных, готовящихся к оперативному вмешательству, в одну палату с выздоравливающими больными, уже перенесшими аналогичную операцию и подготавливаемыми к выписке.
Санация ротовой полости перед оперативным вмешательством
После перенесенной тяжелой операции, когда больному запрещен прием пищи и жидкости, активность выделения слюны резко снижается, что приводит к ухудшению естественной очистки ротовой полости. В результате происходит быстрое размножение патогенной микрофлоры, вызывающей воспаление слизистой оболочки полости рта.
Всем больным с заболеванием десен и зубов, готовящимся к плановому оперативному вмешательству, должна быть выполнена санация полости рта.
У большинства пациентов предоперационная подготовка полости рта сводится к выполнению правил ее гигиены. Больные каждый день утром и вечером чистят зубы и после каждого приема пищи прополаскивают рот подсоленной водой (четверть чайной ложки поваренной соли на стакан воды) или раствором питьевой соды (1/2 чайной ложки соды на стакан воды).
Тяжелобольным, которые не могут самостоятельно осуществить туалет полости рта, эту процедуру выполняет медицинская сестра. Больному предлагают открыть рот. Стерильной марлевой салфеткой медицинская сестра обхватывает язык пациента и немного вытягивает его из полости рта. Увлажненным тампоном на корнцанге осторожно снимают налет с языка. Другим влажным тампоном протирают внешние и внутренние поверхности зубов. При протирании верхних коренных зубов необходимо отвести стерильным шпателем щеку, чтобы инфекция не попала в выводной проток околоушной слюнной железы. После протирания языка, зубов и десен больной должен прополоскать рот тѐплой кипячѐной водой.
Лицам, находящимся в заторможенном состоянии или находящимся без сознания, для проведения туалета ротовой полости необходимо придать горизонтальное положение, опустив изголовье кровати. Из-под головы убирают подушку, чтобы промывные воды не попали в дыхательные пути. Под голову подстилают клеенку на которою застилают пеленку. Голову пациента поворачивают на бок. Под угол рта подставляют лоток. Язык немного вытягивают из полости рта и протирают тампоном, смоченным раствором фурацилина (1:5 000) или перманганата калия (0,1 %). Другим увлажненным тампоном обрабатывают внешние и внутренние поверхности зубов. При помощи стерильного шприца промывают полость рта теплым раствором воды. Губы вытирают полотенцем.
Подготовка операционного поля
Операционное поле – это участок кожи или слизистой оболочки, в пределах которого выполняют операционный разрез. Подготовка операционного поля является ответственным этапом предоперационной подготовки. Если предполагается выполнение планового оперативного вмешательства, больного накануне за 1 день до операции моют в ванной теплой водой с мылом или (если позволяет состояние) он принимает душ. Затем пациент надевает чистое белье. Производят замену его постельного белья.
В случае наличия противопоказаний к таким мероприятиям больного обтирают с помощью поролоновой губки или полотенца, смоченных теплой водой с мылом.
В день операции медицинская сестра бреет зону операционного поля с помощью машинки или электробритвы. Бритье проводят не больше чем за 2 часа до вмешательства с целью предотвращения инфицирования микротравм. После сбривания волос кожу обрабатывают 70 % раствором этилового спирта.
Необходимо учитывать, что иногда во время выполнения операции хирургу необходимо расширять разрез, поэтому удаление волос производят далеко за пределами предполагаемого операционного поля. При планировании операций на органах брюшной полости удаляют волосы на всей передней поверхности живота от уровня сосков до лобка (включая его). У больных с паховыми грыжами сбривают волосы ниже пупка, в области половых органов и промежности. При операциях в области заднего прохода производят удаление волос в области промежности, половых органов, на внутренней поверхности бедер и ягодицах.
При необходимости выполнения ургентных оперативных вмешательств, как правило, проводят частичную санитарно- гигиеническую обработку больных. Их обтирают теплой мыльной водой с помощью поролоновой губки или полотенца. Бритье операционного поля выполняют по правилам, изложенным выше. В экстренных случаях, когда пациент поступает в операционную сразу с приемного отделения, его бритье производят в предоперационной или коридоре зоны строгого режима, а в ряде случаев – и на операционном столе.
При этом бритье может выполнять операционная санитарка.
Подготовка к операции сердечно-сосудистой системы
В обязанности медицинской сестры по подготовке сердечно-сосудистой системы к операции входят исследование пульса, измерение артериального давления, снятие электрокардиограммы.
Подготовка к операции органов дыхания
Всем больным при планировании операции производят флюорографию или рентгенографию грудной клетки. При наличии воспалительных заболеваний легких с отделением мокроты ее исследуют на наличие микрофлоры и ее чувствительности к антибиотикам. В случаях проведения операций на органах дыхательной системы исследуют ее функциональное состояние. Особое внимание уделяют подготовке к оперативному вмешательству курильщиков, больных хроническими легочными заболеваниями. В комплекс подготовки, за выполнение которой отвечает медицинская сестра, включают лечебную дыхательную гимнастику, регулярные лекарственные ингаляции, отхаркивающие препараты.
Подготовка к операции желудочно-кишечного тракта
Условием выполнения оперативного вмешательства является пустой желудок больного. Для этого перед операцией пациент употребляет только легкоусвояемую пищу (бульоны, супы и т. д.). При необходимости проведения экстренной операции, если между приемом пищи и началом операции прошло меньше 5 часов, следует промыть желудок с помощью толстого зонда. Освобождение желудка от пищи и жидкости позволяет предупредить регургитацию и рвоту во время проведения наркоза. С целью подготовки толстой кишки накануне и в день операции необходимо произвести очистку толстого кишечника с помощью клизмы. Очистительная клизма противопоказана при некоторых острых заболеваниях органов брюшной полости (острый аппендицит, мезентериальный тромбоз и др.).
Промывание желудка с помощью зонда
Показание – удаление содержимого желудка. Противопоказания – желудочно-кишечное кровотечение, тяжелые сердечно-сосудистые заболевания.
Перед введением зонда больному объясняют, что во время проведения манипуляции возможны тошнота и позывы на рвоту, которые можно подавить глубоким дыханием через нос. Запрещается сжимать просвет зонда зубами и выдергивать его.
Перед началом процедуры определяют длину, на которую следует ввести зонд. Для этого измеряют расстояние от переносицы до пупка. На зонде имеются метки, служащие примерным ориентиром: метка 45 см – расстояние до кардиальной части желудка, 55 см – до дна желудка, 65 см – до привратника.
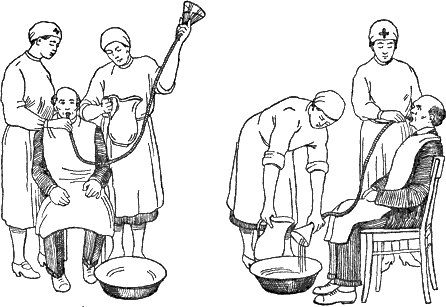
Рисунок 1 — Промывание желудка толстым зондом
Больного усаживают на стул с разведенными ногами. На него одевают клеенчатый фартук и ставят между ног таз для сбора промывных вод. Конец зонда смачивают теплой водой. Медицинская сестра занимает положение по правую руку от пациента и предлагает ему открыть рот. Конец зонда ложат на корень языка больного и просят его сделать глоток во время которого вводят зонд в глотку. Далее пациент делает глотательные движения, во время которых медленно и равномерно продвигают зонд.
Если во время введении зонда у пациента появились кашель, синюшность лица, это значит, что зонд попал в трахею. Зонд нужно извлечь и повторить его введение после того, как пациент успокоится.
После введения зонда необходимо убедиться, что он находится в желудке. Для этого шприц Жане присоединяют к его свободному концу и оттягивают поршень. Поступление содержимого желудка в шприц свидетельствует о правильном расположении зонда.
Затем к свободному концу зонда через переходник присоединяют резиновую трубку и воронку. Воронку опускают до уровня коленей пациента и наливают в нее 500–600 мл воды. Медленно, поднимая воронку вверх, в нее непрерывно наливают воду (до 1 литра). Когда уровень воды в воронке достигнет трубки, ее опускают до уровня коленей больного, и содержимое желудка начинает поступать в воронку. Когда количество жидкости, которое вышло, будет приблизительно равняться количеству введенной, воронку наклоняют и выливают ее содержимое в таз. Процедуру продолжают до «чистых промывных вод».
Методика проведения очистительной клизмы
Показание – очистка толстого кишечника от каловых масс.
При подготовке к плановой операции очистительную клизму ставят накануне вечером и утром в день операции.
Больного укладывают на кушетку на левый бок с согнутыми в коленях и приведенными к животу ногами. Под пациента подкладывают клеенку, на нее – пеленку, край клеенки опускают в миску или судно. Если состояние больного тяжелое и ему запрещается поворачиваться на левый бок, процедуру проводят в положении лежа на спине с согнутыми в коленях и разведенными ногами. Стерильный наконечник присоединяют к резиновой трубке. Закрывают вентиль. Заполняют кружку Эсмарха водой в количестве 1,0–1,5 л (28–32 оС) и поднимают. Затем открывают вентиль и заполняют трубку и наконечник водой, вытесняя воздух из системы. Вентиль закрывают.
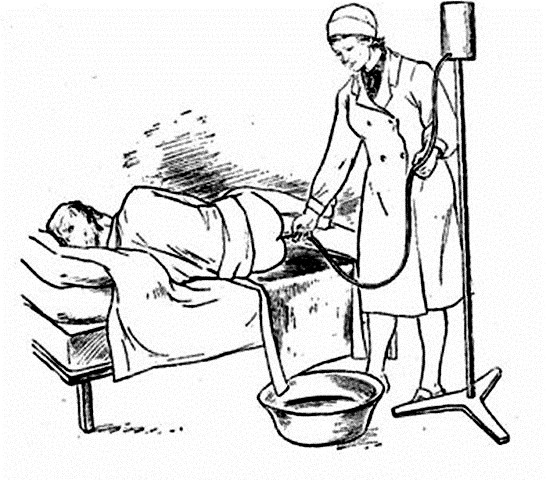
Рисунок 2 — Постановка очистительной клизмы
Наконечник смазывают вазелиновым маслом. Первым и вторым пальцами левой руки раздвигают ягодицы больного. Легкими вращающими движениями правой рукой вводят наконечник в задний проход, продвигая его в прямую кишку на глубину 10–12 см (сначала в направлении пупка на 3–4 см, а затем – параллельно позвоночнику на глубину 7–8 см). После введения наконечника медленно открывают вентиль и вводят воду в кишечник. При появлении чувства распирания в животе кружку Эсмарха опускают ниже, чтобы уменьшить скорость поступления воды в прямую кишку. В случаях, если вода не поступает в кишечник, необходимо поднять кружку выше или изменить положение наконечника. Закрывают вентиль, оставляя немного воды на дне кружки (чтобы в кишку не попал воздух). Наконечник осторожно извлекают. Больного укладывают на спину и просят задержать воду в кишечнике на 5–10 минут. Если после извлечения наконечника вода начинает выливаться назад, ягодицы пациента сводят на 5–7 минут. Далее при появлении позывов на дефекацию помогают пациенту дойти до унитаза или подставляют судно. После процедуры больного нужно подмыть.
Методика проведения сифонной клизмы
Основным показанием для постановки сифонной клизмы является отсутствие эффекта от очистительной клизмы и приема слабительных.
Для постановки сифонной клизмы нужно приготовить толстую резиновую или силиконовую трубку длиной 1 метр с внутренним диаметром не менее 10 мм, воронку вместимостью 1 л, 10 литров воды комнатной температуры, таз или ведро для сбора промывных вод.
Больного укладывают на кушетку в положение на левом боку. Кушетку предварительно застилают клеенкой, поверх которой кладут пеленку. Конец трубки смазывают вазелином. Ягодицы пациента раздвигают и осторожно вводят трубку в кишечник на глубину 20–30 см. Затем к свободному концу трубки присоединяют воронку.
Проводят промывание кишечника так же, как и промывание желудка до «чистых промывных вод», используя закон сообщающихся сосудов. Необходимо следить за тем, чтобы вода уходила из воронки лишь до ее устья, иначе ее будет трудно вернуть из кишечника в воронку. Нельзя, чтобы в кишечник с водой попадал воздух. Для того чтобы этого избежать, наливая воду, воронку удерживают в несколько наклоненном положении. В конце процедуры последнюю порцию промывных вод выливают и медленно извлекают трубку из прямой кишки.
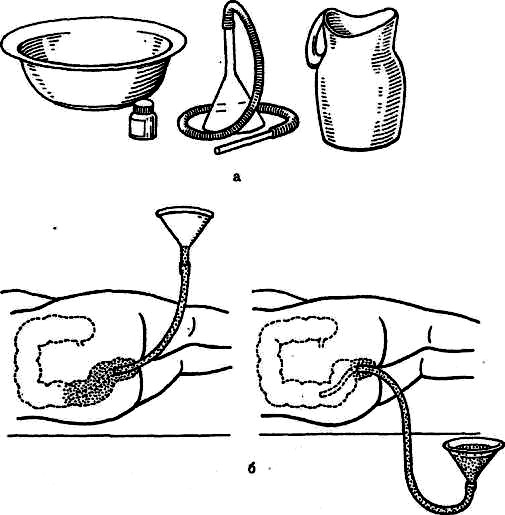
Рисунок 3 — Постановка сифонной клизмы
Методика проведения гипертонической клизмы
Показаниями служат атонический запор, парез кишечника.
Гипертонический раствор (10 % натрия хлорида или 30 % магния сульфата 100–200 мл температурой 37 °С) набирают в грушевидный баллон. На кушетку застилают клеенку, сверху пеленку. Пациента укладывают на левый бок ближе к краю кушетки, согнув и приведя ноги к животу. Конец газоотводной трубки смазывают вазелином. Левой рукой медицинская сестра раздвигает ягодицы, а правой ‒ осторожно вращательными движениями вводит ее в прямую кишку на глубину 15–20 см (вначале по направлению к пупку на глубину 3–4 см, а затем параллельно копчику). Далее вытесняют воздух из баллона, соединяют его со свободным концом газоотводной трубки и медленно вводят раствор. После чего пережимают трубку салфеткой и отсоединяют резиновый баллон в сжатом состоянии. Газоотводную трубку извлекают. Окружность заднего прохода протирают салфеткой. Пациенту предлагают повернуться на спину и задержать раствор в кишечнике на 20– 30 минут.
Катетеризация мочевого пузыря
Показания: необходимость опорожнения мочевого пузыря.
Процедура проводится, если больной не может помочиться самостоятельно.
Для катетеризации мочевого пузыря необходимо подготовить стерильный катетер, два стерильных пинцета, стерильное вазелиновое масло, стерильные салфетки, раствор фурацилина (1:5 000). Все это укладывают на стерильный лоток. Больной ложится на спину с разведенными согнутыми в тазобедренных и коленных суставах ногами. Между ног больного устанавливают судно или лоток для сбора мочи. Головку полового члена протирают салфеткой, смоченной раствором фурацилина. Конец катетера смазывают стерильным вазелиновым маслом, берут его пинцетом на расстоянии 2–3 см от конца. Левой рукой между ІІІ и ІV пальцами берут половой член в участке шейки, І и ІІ пальцами разводят наружное отверстие мочеиспускательного канала.
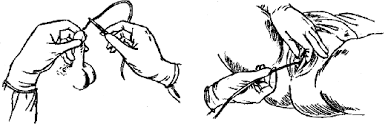
Рисунок 4 — Катетеризация мочевого пузыря
Пинцетом вводят в наружное отверстие мочеиспускательного канала катетер и, перемещая пинцет, осторожно продвигают катетер. Появление мочи из катетера свидетельствует о расположении его в мочевом пузыре. После выпускания мочи катетер извлекают.
Если провести катетеризацию мочевого пузыря мягким катетером не удается – процедуру выполняют с помощью металлического катетера. Это может выполнять только врач.
Катетеризация у женщин проводится в положении на спине с согнутыми и разведенными ногами. Предварительно проводят туалет наружных половых органов раствором фурацилина или марганцевокислого калия. Медицинская сестра разводит малые половые губы пальцами левой руки и протирает область наружного отверстия мочеиспускательного канала салфеткой, смоченной антисептиком. Правой рукой пинцетом вводит в него катетер и продвигает до появления мочи. Удалив мочу, катетер извлекают.
Транспортировка больного в операционную
Больные, поступившие на плановую операцию, могут идти в операционную самостоятельно, реже их доставляют на кресле-каталке.
Транспортировку тяжелых больных в операционную осуществляют на каталке, покрытой клеенкой, поверх которой застилают клеенку и чистую простыню. Транспортировка должна быть щадящей, без толчков.
Переложить больного на руках могут два медработника. Первый подводит руки под лопатки, ближе к шее и пояснице, второй – под ягодицы и голени. Если больной тяжелый или нуждается в очень осторожном перекладывании, участие принимают 3 человека: первый держит голову и грудь, второй – поясничную область и бедра, третий – голени. Если у больного подключена система для внутривенных вливаний, то дополнительно в перекладывании принимает участие медицинская сестра, которая придерживает систему и наблюдает за ее работой. В предоперационной больного перекладывают на каталку операционного блока и на ней доставляют на операционный стол.



