АНЕМИИ — Медицинский справочник
Содержание страницы
Определение
Анемия (малокровие) — уменьшение количества эритроцитов и (или) снижение содержания гемоглобина в единице объема крови. Анемия может быть как самостоятельным заболеванием, так и синдромом, сопровождающим течение другого патологического процесса. В практических целях анемии характеризуют по степени снижения концентрации гемоглобина (в г/л): для детей от 6 месяцев до 6 лет и беременных женщин — ниже 110, от 6 до 14 лет — 120, взрослых женщин — 120, взрослых мужчин — 130.
При анемии наблюдаются не только количественные, но и качественные изменения эритроцитов: их размера (анизоцитоз), формы (пойкилоцитоз), окраски (гипо- и гиперхромия, полихроматофилия).
Классификация анемий сложна. В ее основе согласно причинам возникновения и механизмам развития заболевания лежит распределение анемий на три группы: анемии вследствие кровопотери (постгеморрагические анемии); анемии вследствие нарушений процесса образования гемоглобина или процессов кроветворения; анемии, вызванные усиленным распадом эритроцитов в организме (гемолитические).
С учетом конкретных механизмов развития, лежащих в основе развития анемического синдрома, выделяют острую постгеморрагическую анемию, железодефицитную анемию, сидероахрестическую анемию (нарушение синтеза и утилизации порфиринов), мегалобластную анемию (нарушение синтеза ДНК и РНК), гемолитическую анемию, гипо- и апластические (связанные с угнетением роста клеток костного мозга) анемии, полидефицитные анемии, обусловленные сочетанным недостатком различных кровообразующих факторов и действием ряда патологических механизмов (гемолиза, метаплазии, аутоиммунных конфликтов, кровопотери, сепсиса (см.) и др.).
По объему кровопотери различают 3 степени, определяющие тяжесть:
- I степень — до 15%;
- II степень — от 15 до 50% (тяжелая);
- III степень — свыше 50%.
Этиология и патогенез
Постгеморрагическая анемия
Острая постгеморрагическая анемия возникает вследствие быстрой и массивной кровопотери. Причины — травмы (ранения) кровеносных сосудов с развитием внешнего кровотечения и внутренние кровотечения (желудочно-кишечные, кровотечения в брюшную полость, почечные, легочные, маточные, а также кровотечения из различных органов при геморрагических диатезах, внутренних заболеваниях). Механизм развития связан с резким сокращением общего объема крови в сосудах. Хроническая постгеморрагическая анемия развивается благодаря повторным незначительным кровопотерям, которые истощают запасы железа в организме.
Причиной таких кровопотерь могут быть кровотечения из язвенных дефектов в желудочно-кишечный тракт, обильные менструации, у детей — заражение кровососущими гельминтами и пр.
Железодефицитные анемии
Причины железодефицитных анемий могут быть как внешними, так и внутренними. Основными факторами возникновения первых являются хронические кровопотери (вместе с эритроцитами теряется железо), повышенное расходование запасов железа (беременность, кормление, период роста детей). Вторые связаны с общим недостаточным питанием или длительным соблюдением диеты (особенно молочной) с ограниченным содержанием железа. Кроме того, отмечают нарушение всасывания железа при удалении желудка и кишечника, хроническом энтерите.
При дефиците железа нарушается синтез гемоглобина, что приводит к задержке созревания клеток красной крови и выхода их в кровеносное русло.
Сидероахрестические анемии
Сидероахрестические (железонасыщенные) анемии бывают наследственными и приобретенными. Наследственная форма связана с нарушением синтеза порфиринов, в частности протопорфирина, что ведет к снижению в эритроците количества гемоглобина и накоплению в организме несвязанного железа. Болеют чаще мужчины. В синтезе порфирина участвует витамин В6. В связи с этим выделяют В6-чувствительные и устойчивые формы этой анемии. В первом случае витамин В6 эффективен, во втором — нет.
Приобретенные формы встречаются у лиц, имеющих контакт с рядом металлов (свинец, кадмий, никель), токсичных для человека. Длительный контакт приводит к связыванию групп ферментов аминокислоты, предшественницы протопорфирина и гемсинтетазы, в результате чего происходит накопление в эритроцитах железа, протопорфирина и его предшественников.
Мегалобластная (витаминодефицитная) анемия
Мегалобластные анемии возникают при недостаточном поступлении в организм витаминов В12 и (или) фолиевой кислоты. Дефицит этих витаминов приводит к нарушению в клетках синтеза ДНК и РНК, что вызывает нарушения созревания и насыщения гемоглобином эритроцитов. В костном мозге появляются крупные клетки — мегалобласты, а в периферической крови — крупные эритроциты (мегалоциты и макроциты). Процесс кроворазрушения преобладает над кроветворением. Неполноценные эритроциты менее устойчивы, чем нормальные, и гибнут быстрее.
У взрослых людей распространена В12-дефицитная (пернициозная) анемия Аддисона— Бирмера, связанная с атрофией слизистой оболочки желудка. При этом происходит прекращение выработки слизистой оболочкой внутреннего фактора Кастла, который способствует всасыванию витамина В12, поступающего с пищей. Пернициозоподобные В12-дефицитные анемии бывают при раке (см.), лимфогранулематозе (см.), сифилисе (см.), полипозе (см.) и других патологических процессах в желудке, а также при удалении последнего. Подобные состояния встречаются при глистных заражениях широким лентецом, спру (см.), после удаления тонкой кишки, при лечении некоторыми лекарственными препаратами.
Дефицит фолиевой кислоты у взрослых развивается при удалении тощей кишки, целиакии (см.), тропической спру (см.), после длительного приема противосудорожных препаратов типа фенобарбитала, у страдающих хроническим алкоголизмом (см.). У детей грудного и младшего возраста эта анемия возникает при недоношенности, при вскармливании козьим молоком и продуктами, бедными фолиевой кислотой.
Гемолитические анемии
Гемолитические анемии представлены большой группой разнородных по механизму и происхождению анемических состояний. Их объединяющим признаком является преобладание процессов кроворазрушения над процессами кровеобразования. Кроворазрушение может происходить преимущественно внутри сосудов или вне их. Причины внутрисосудистого гемолиза: гемолитические яды, тяжелые ожоги (см.), малярия (см.), сепсис (см.), переливание несовместимой крови, нарушения в работе иммунной системы, вирусные инфекции, хронический лимфолейкоз, системная красная волчанка (см.). Внутриклеточный гемолиз происходит в некоторых внутренних органах, преимущественно в селезенке, и сопровождается увеличением селезенки. Вследствие повышенного разрушения эритроцитов в крови нарастает количество непрямого билирубина. У больных появляется желтушное окрашивание кожи и слизистых оболочек. При этом желчь и кал интенсивно окрашены вследствие значительного количества желчных пигментов билирубина и стеркобилиногена, моча темная за счет повышенного количества уробилина. Кроверазрушение сопровождается уменьшением общего количества эритроцитов и повышением количества ретикулоцитов в крови, а также увеличением количества эритробластов в костном мозге. Уровень железа сыворотки крови повышается. При ряде нарушений характерно снижение стойкости эритроцитов, что способствует их быстрому разрушению.
Наследственный микросфероцитоз (хроническая семейная желтуха, болезнь Минковского—Шоффара). В результате дефекта структуры мембран эритроцитов они утрачивают свою нормальную форму двояковогнутого диска и приобретают форму сферы. Подобные клетки быстро разрушаются в селезенке. Вследствие ранней гибели эритроцитов уменьшается их количество.
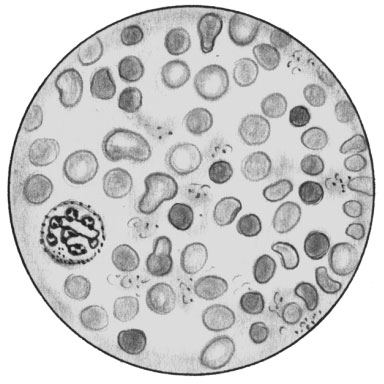
Периферическая кровь при гемолитической анемии. Микросфероцитоз
Злокачественная пернициозная анемия (болезнь Аддисона—Бирмера) развивается, как правило, в пожилом возрасте, в среднем около 60 лет. До 30 лет она наблюдается редко, но все же встречается даже у детей младше 10 лет. Анемия связана с атрофией слизистой оболочки желудка. При этом происходит прекращение выработки слизистой оболочкой внутреннего фактора Кастла, который способствует всасыванию витамина В12, поступающего с пищей. Пернициозоподобные В12-дефицитные анемии бывают при раке, лимфогранулематозе, сифилисе, полипозе и других патологических процессах в желудке, а также при удалении последнего. Подобные состояния встречаются при глистных заражениях широким лентецом, спру, после удаления тонкой кишки, при лечении некоторыми лекарственными препаратами.
Дефицит фолиевой кислоты у взрослых развивается при удалении тощей кишки, целиакии, тропической спру, после длительного приема противосудорожных препаратов типа фенобарбитала, у страдающих хроническим алкоголизмом. У детей грудного и младшего возраста эта анемия возникает при недоношенности, при вскармливании козьим молоком и продуктами, бедными фолиевой кислотой.
Пароксизмальная ночная гемоглобинурия (болезнь Маркиафавы—Микели) обусловлена приобретенным дефектом мембраны эритроцитов и связана с появлением мутировавших клеток. Поражаются не только эритроциты, но и лейкоциты и тромбоциты.
Возможен врожденный изолированный дефект активности ряда ферментов эритроцитов (ферментопатии). Недостаток активности ферментов эритроцитов нарушает состав эритроцитов и укорачивает продолжительность их жизни.
Гемоглобинопатии (гемоглобинозы) обусловлены наследственным нарушением строения белковой (глобиновой) части гемоглобина. Гемоглобин здорового человека состоит из фракций А — 96%, А2 — 2,5%, F (фетальная) — 1,5%. Они различаются по строению глобиновых цепей. Структура цепи при замене одной аминокислоты на другую нарушается, возникает аномальный гемоглобин. Он отличается от обычного снижением способности к захвату кислорода, устойчивости к давлению и травме.
При серповидноклеточной анемии отмечается замещение аминокислотной структуры цепей глобина с появлением HbS. HbS обладает низкой растворимостью при пониженном давлении кислорода в бедной кислородом венозной крови; такой гемоглобин выпадает в виде полукристаллических овальных тел. В результате эритроциты приобретают форму серпа, веретена, иглы. При этом вязкость крови значительно увеличивается, скорость кровотока уменьшена, происходит закупорка мелких капилляров, сопровождающаяся тромбозами и инфарктами (см.) внутренних органов и тканей. При попадании серповидных эритроцитов в артериальную кровь форма их восстанавливается. Однако механическая устойчивость эритроцитов снижена, что приводит к их усиленному разрушению.
Талассемия представляет собой целую группу гемоглобинопатий, определяемых различными генами. При этом заболевании гемоглобин А, свойственный взрослым, на 50—90% заменен на фетальный гемоглобин HbF. Он не способен продуктивно снабжать ткани кислородом, в результате чего развивается гипоксия (см.), которая и приводит к резкому возрастанию производства эритроцитов. Усиление кровообразования может вызвать усиление всасывания железа, что приводит к сидерозу (отложению железа) органов. У аномальных эритроцитов сокращается продолжительность жизни, следовательно, увеличивается интенсивность распада крови.
При иммунных анемиях кроворазрушение обусловлено воздействием антиэритроцитарных антител и может протекать внутрисосудисто и внутриклеточно. Антитела могут быть как аутоиммунными, так и чужеродными.
Причиной гемолитической болезни новорожденных является несовместимость крови матери и плода по резус-фактору или группе крови. При беременности эритроциты плода попадают в организм матери, вызывая выработку у нее антител против эритроцитов плода. Антитела матери в крови плода приводят к разрушению эритроцитов как до, так и после рождения, стимулируя массивное кроворазрушение. Незрелая печень ребенка не может вывести из организма продукты распада эритроцитов. Интоксикация приводит к гибели печеночных клеток, клеток подкорки и коры головного мозга (см. Ядерная желтуха).
В основе аутоиммунных гемолитических анемий лежит агрессия иммунной системы к собственному антигену эритроцитов, как неизмененному, так и измененному воздействием вирусной инфекции, лекарственных препаратов, в результате хронического лимфолейкоза, системной красной волчанки (см.), рака (см.), неспецифического язвенного колита (см.) и т. д. Иногда причину установить не удается. Провоцирующим фактором в последнем случае служат беременность, роды (см.), острые инфекции, травмы. Антитела могут повреждать эритроциты периферической крови или их предшественников в костном мозге. Наиболее часто встречаются аутоиммунные гемолитические анемии с антителами против эритроцитов периферической крови.
Гипо- и апластические анемии
Это большая группа анемических состояний, связанных с нарушением кровообразования. Для них характерно истощение костного мозга (аплазия) с панмиелопатией. Среди причин выделяют наследственные факторы, антитела против родоначальников клеток крови, лекарственные препараты гемотоксического действия (амидопирин, барбитураты), токсические вещества, яды, лучевую энергию. Развивается поражение всех трех групп кроветворения: эритроидной, миелоидной и тромбоцитарной, что обусловливает клинические проявления не только анемии, но и панцитопении. Костный мозг утрачивает способность к восстановлению.
Клиническая картина
Острая постгеморрагическая анемия
У больного прежде всего появляются симптомы коллапса: резкая слабость, головокружение, бледность, сухость во рту, холодный пот, рвота, падает артериальное и венозное давление, уменьшается сердечный выброс, резко учащается пульс, наполнение пульса становится слабым. Клиническая картина определяется количеством потерянной крови и скоростью ее истечения.
Железодефицитная анемия
Больных беспокоят слабость, головокружение, головная боль, одышка при небольшой физической нагрузке, снижение аппетита, бледность кожных покровов (иногда с зеленоватым оттенком — хлороз). Среди типичных железодефицитных симптомов отмечают изменение вкуса (пристрастие к мелу, ластику, глине, земле, сырому мясу), ломкость и выпадение волос, исчерченность ногтей, затруднение при глотании сухой и твердой пищи, запоры, ангулярный стоматит (см.). В ряде случаев отмечаются слегка повышенная температура, небольшое смещение границ сердца влево, систолический шум на верхушке, глухость сердечных тонов.
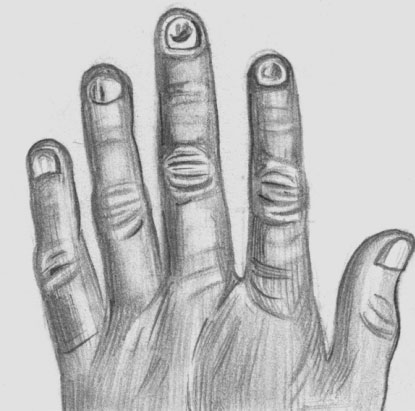
Койлонихия (вогнутые, ложкообразные ногти) при хлорозе
Сидероахрестические анемии
При наследственной форме заболевание начинается с детства или юности. Жалобы могут отсутствовать, иногда больные жалуются на небольшую слабость, головокружение, одышку, сердцебиение. Печень увеличена, иногда увеличена и селезенка. При выраженных отложениях железа в тех или иных органах развивается клиника гемосидероза. Страдают печень, поджелудочная железа, миокард, половые железы.
При свинцовой интоксикации наблюдаются общая астенизация, полиневротический синдром, приступы болей в животе, иногда тяжелые двигательные расстройства.
Мегалобластная (витаминодефицитная) анемия
В12-дефицитная анемия характеризуется симптомами поражения кроветворной ткани, пищеварительной и нервной системы. Отмечаются жалобы на слабость, снижение работоспособности, головокружение, одышку, сердцебиение, жжение и боли в языке, парестезии, боли в ногах, пошатывание при ходьбе. Объективно кожа имеет желтушный оттенок, определяются явления глоссита («полированный» язык), небольшое увеличение печени и селезенки, тахикардия (см.), глухость тонов, негромкий систолический шум на верхушке. У части больных диагностируется фуникулярный миелоз: нарушение чувствительности, атрофия мышц, полиневрит, в наиболее тяжелых случаях — параличи (см.) нижних конечностей.
При фолиеводефицитной анемии отмечаются жалобы на общую слабость, головокружение, изредка боли в языке. Оболочки глаз желтушные. Течение циклическое (рецидивы и ремиссии). Прогноз хороший при профилактике рецидивов.
Гемолитические анемии
При наследственном микросфероцитозе отмечаются жалобы на слабость, головокружение, одышку, сердцебиения, боли в левом подреберье, периодически наблюдаются потемнение мочи и желтушность кожи. У больных развивается желтуха (см.) различной интенсивности, увеличение печени и селезенки, большая или меньшая степень анемии, склонность к образованию камней в желчном пузыре. Если болезнь развивается в раннем детстве, типичны башенная форма черепа, микрофтальмия, высокое «готическое» нёбо, синдактилия, полидактилия. Гемолитические кризы чаще всего провоцируются инфекцией. В период криза отмечаются интенсивные боли в области печени, селезенки, озноб, лихорадка с высокой температурой, рвота, усиление желтухи (см.) и анемии.
При злокачественной пернициозной анемии (болезнь Аддисона—Бирмера) клиническая картина складывается преимущественно из признаков дефицита витамина В12. Заболевание начинается постепенно и прогрессирует медленно. При лабораторном обследовании выявляют гипергастринемию и абсолютную ахлоргидрию (соляная кислота не вырабатывается даже в ответ на введение пентагастрина), а также изменения картины крови и других лабораторных показателей. Атрофия слизистой желудка, охватывающая те его отделы, где происходит секреция соляной кислоты и пепсина, и не затрагивающая антральный отдел, другие изменения обусловлены дефицитом витамина В12 и затрагивают желудочный и кишечный эпителий и нервную ткань. Измененные клетки желудочного эпителия при цитологическом исследовании выглядят как атипичные, поэтому необходима дифференциальная диагностика с раком желудка.
При пароксизмальной ночной гемоглобинурии больные предъявляют жалобы на слабость, одышку, сердцебиения, головокружения, в период криза — боли в поясничной области, озноб, лихорадку, черный цвет мочи. Кожные покровы бледные с желтоватым оттенком, отмечается увеличение печени и селезенки, возможна миокардиодистрофия (см.). По ночам возникают гемолитические кризы с выделением мочи темного цвета. Примерно у четверти больных развивается гипоплазия костного мозга. Течение заболевания может осложниться тромбозами: тромбоз почек приводит к необратимой почечной недостаточности, тромбоз портальной вены — к портальной гипертензии (см.) и т. д.
При ферментопатиях симптомы могут существенно различаться — от клинически скрытых до тяжелых форм. При дефиците одного из ферментов гемолитический криз провоцирует прием противомалярийных препаратов (хинин, акрихин), сульфаниламидов (норсульфазол, сульфадиметоксин, сульфадимезин, противодиабетические сульфаниламидные препараты), нитрофуранов (фурагин, фурадонин, фуразолидон), 5-НОК, невиграмона, тубазида, фтивазида, ПАСК, антипирина, фенацетина, викасола, а также употребление с пищей конских бобов или попадание в легкие пыльцы этого растения (фавизм). Характерная триада симптомов: анемия, желтуха (см.), увеличение селезенки. Во время кризов моча приобретает черный цвет.
Гомозиготная талассемия проявляется выраженной гипохромной анемией, анизоцитозом (мишеневидные эритроциты). Постоянное кроверазрушение приводит к переразвитию костного мозга.
К концу первого или второго года жизни ребенка появляются значительное увеличение селезенки, желтушность кожи (грязно-желтый цвет) и слизистых оболочек, выраженная бледность. Череп почти четырехугольной формы, переносица уплощена, скулы выступают, глазные щели сужены, нарушены прикус и расположение зубов. Дети отстают в физическом и психическом развитии. Гетерозиготная форма протекает легче.
Гомозиготная форма серповидноклеточной анемии проявляется с раннего детства тяжелыми гемолитическими кризами, приводящими к глубокой нормоили гиперхромной анемии, физической и психической отсталости, нарушению скелета (удлиненные конечности, высокий и узкий с утолщенным швом лобных костей в виде гребня череп); частыми тромбозами сосудов костей и брюшной полости, которые сопровождаются болевым синдромом и асептическим некрозом головок бедренной и плечевой костей, а нередко — язвами голени, увеличением печени и селезенки. Гетерозиготная форма проявляется гемолитическим кризом при дефиците кислорода (тяжелой пневмонии (см.), наркозе, полете в самолете без достаточной герметизации кабины и т. д.).
При гемолитической болезни новорожденных выделяют 3 формы течения заболевания: отечную, желтушную и анемическую. Отечная форма встречается сравнительно редко, но протекает особенно тяжело и приводит обычно к внутриутробной гибели плода. Часто наступают преждевременные роды (см.). Родившиеся живыми дети погибают в первые минуты или часы жизни. Желтушная форма проявляется на 1—2-й день жизни ребенка и характеризуется желтухой (см.), увеличением печени и селезенки, анемией. Отмечается небольшая отечность тканей. Дети малоподвижны, плохо сосут, рефлексы снижены. Интоксикация желчными пигментами может достигать степени «ядерной желтухи». Улучшение состояния можно наблюдать спустя 2—3 недели, но прогноз для дальнейшего развития ребенка неблагоприятен. Самой легкой является анемическая форма. Анемия развивается на первой или второй неделе жизни. Характерны бледность, плохой аппетит, вялость, увеличение печени и селезенки, уровень билирубина повышен умеренно.
Аутоиммунными гемолитическими анемиями обычно страдают люди пожилого возраста. Отмечаются жалобы на одышку, резкую слабость, бывают боли в пояснице и в области сердца, часто отмечается лихорадка, быстро развивается желтуха. В других случаях болезнь наступает постепенно, сопровождаясь болью в суставах, болями в животе, слегка повышенной температурой. Одышки и сердцебиения в этом случае не бывает. В ряде случаев возможно выделение черной мочи.
Гипо- и апластические анемии
При истощении костного мозга развиваются анемический, геморрагический и лейкопенический синдромы: наряду с анемией, свойственной нарушению эритропоэза, отмечаются инфекционные заболевания из-за снижения числа лейкоцитов и моноцитов, носовые, маточные кровотечения (см.) и кровоизлияния в серозные и слизистые оболочки из-за недостатка тромбоцитов.
Диагностика
Острая постгеморрагическая анемия
В диагностике учитывают сведения о произошедшей острой потере большого количества крови при внешнем кровотечении. В случае массивного внутреннего кровотечения диагноз основывается на клинических признаках в сочетании с лабораторными пробами (Грегерсена, Вебера), повышении уровня остаточного азота при кровотечении из верхних отделов желудочно-кишечного тракта.
При анализе крови сразу после кровотечения цифровые показатели эритроцитов и гемоглобина мало отличаются от исходных. Анемия выявляется через 1—2 дня. К этому времени объем крови восполняется за счет поступления в сосуды тканевой жидкости, увеличивается количество ретикулоцитов и юных эритроцитов (нормобластов). Из-за дефицита железа уровень гемоглобина снижен.
Железодефицитная анемия
В анализе крови отмечается снижение количества эритроцитов и гемоглобина, хотя иногда показатель эритроцитов в норме, содержание в них гемоглобина снижается. Иногда повышается содержание в них клеток предшественников эритроцитов. Биохимический анализ крови: снижаются содержание сывороточного железа менее 11 мкмоль/л при норме для женщин 11—21,5, мужчин — 14,3—25 мкмоль/л, страдает общая способность плазмы связывания железа, повышается уровень свободного железа.
Сидероахрестические анемии
При наследственной форме диагностика основывается на клинических симптомах и устойчивости больного к терапии. Показатели крови такие же, как при железодефицитной анемии, однако уровень сывороточного железа повышен.
Для хронической интоксикации свинцом типичны мишеневидные эритроциты, высокое содержание сывороточного железа, повышенное разрушение эритроцитов с выделением их в плазму крови, боли в животе, симптомы полиневрита. Характерным признаком является увеличение в моче аминокислоты при отсутствии или небольшом увеличении содержания белков. Наиболее показательно определение свинца в моче после введения комплексона.
При В12-дефицитной анемии в общем анализе крови наблюдаются гиперхромная (или нормохромная) анемия, резко выраженные нарушения клеточного состава крови. Количество ретикулоцитов чаще снижено, отмечаются снижение содержания лейкоцитов, иногда тромбоцитов. Характерны деформации нейтрофилов, гигантизм клеток белого и красного ряда. В биохимическом анализе крови повышен уровень билирубина. Основное значение в постановке диагноза принадлежит исследованию костного мозга. В мазке обнаруживается увеличение количества клеток красной крови за счет мегалобластов (иногда до 80—90%) различной степени зрелости. Пункцию костного мозга следует делать до назначения витамина В12, так как мегалобласты могут исчезнуть из костного мозга уже после первых его инъекций.
При фолиеводефицитной анемии состав крови и костного мозга такой же, как при В12-дефицитной анемии.
Гемолитические анемии
При наследственном микросфероцитозе в периферической крови увеличено число клеток предшественников эритроцитов до 10%, иногда до 50—60%. В мазке крови — аномальные эритроциты в виде маленьких клеток с интенсивной окраской без обычной для нормальных эритроцитов бледности в центре. Среднее число их — 20—30%. Характерно развитие спонтанного разрушения эритроцитов после двухсуточной инкубации, снижение их устойчивости, возрастание интенсивности кроветворения в 10—15 раз. Биохимический анализ крови: билирубинемия за счет связанного билирубина. Наблюдается усиленное выделение желчных пигментов.
Пароксизмальная ночная гемоглобинурия: общий анализ крови — нормохромная, затем гипохромная анемия, уровень сывороточного железа снижен, свободного гемоглобина — повышен. Биохимия крови: повышенный уровень билирубина преимущественно за счет свободной фракции. В моче — появление гемоглобина и гемосидерина. Миелограмма: увеличение количества эритро- и нормобластов. Тест Хэма положительный, проба Кумбса отрицательная.
При ферментопатиях диагностика во многих случаях сложна. Существуют экспресс-методы для определения активности лишь некоторых ферментов эритроцитов. Ориентировочное значение имеет метод определения телец Гейнца.
Общий анализ крови: уровень гемоглобина и эритроцитов может быть нормальным либо имеет место выраженная анемия. Цветовой показатель близок к единице. Характерны изменения количества и размера кровяных клеток. Типична та или иная форма ретикулоцитоза.
При талассемии в крови снижены количество эритроцитов и уровень гемоглобина. Цветовой показатель 0,5 и менее. Среди эритроцитов встречаются мишеневидные.
Отмечаются микроцитоз, ретикулоцитоз, повышенный или нормальный уровень сывороточного железа. В цитоплазме эритроцитов — зернистость.
При серповидноклеточной анемии в мазках крови отмечаются анизоцитоз, пойкилоцитоз, мишеневидные эритроциты, зернистость эритроцитов, повышение уровня ретикулоцитов.
Серповидность может быть выявлена в пробе с метабисульфитом натрия или после наложения жгута на основание пальца. В моче определяется гемосидерин.
В случае гемолитической болезни новорожденных диагностика основывается на данных клиники, исследовании антигенной принадлежности эритроцитов матери и плода. При желтушной форме в крови выявляются выраженная анемия, ретикулоцитоз, эритро- и нормобластоз.
Повышение уровня билирубина за счет непрямой фракции от 100 до 342 мкмоль/л, в дальнейшем присоединяется и прямая фракция. При анемической форме повышение уровня билирубина умеренное, в анализе крови — анемия, ретикулоцитоз, нормобластоз.
В диагностике аутоиммунных гемолитических анемий используют серологические реакции (прямая и непрямая пробы Кумбса, сахарная проба, хранение сыворотки и донорских эритроцитов при различных температурных условиях). В крови отмечаются признаки анемии, ретикулоцитоз, нейтрофильный лейкоцитоз. Биохимия крови: повышение уровня билирубина за счет связанной фракции. В моче — желчные пигменты.
Гипо- и апластические анемии
Диагноз ставится на основании клинической картины болезни, картины крови (панцитопения, ускорение СОЭ) и костного мозга (опустошение — резкое уменьшение количества клеток всех ростков кроветворения). При пункции отмечается жировой костный мозг, малоклеточные очаги кроветворения.
Лечение
Острая постгеморрагическая анемия
Лечение острой постгеморрагической анемии начинается с остановки кровотечения и с противошоковых мероприятий. Показанием к началу терапии является продолжение кровотечения, существенное падение артериального давления в желудочках сердца (ниже 90 мм рт. ст.), учащение пульса на 20 и больше ударов в минуту. В качестве средств заместительной терапии используют заменители плазмы (при потере до 1 л крови): полиглюкин, желатиноль, альбумин, растворы Рингера и физиологический. Целесообразно пользоваться эритроцитарной массой, переливая ее с полиглюкином в соотношении 1 : 2.
При большой потере крови (1 л и более) показано введение донорской цитратной крови, хранившейся не более 5 дней. Недопустимо восполнять всю кровопотерю кровью во избежание развития «синдрома массивных трансфузий».
Железодефицитная анемия
Лечение включает устранение источника кровопотери и дефицита железа, длительное применение в достаточной дозе одного из препаратов железа (ферроплекс, ферроградумет, сорбифер, тардиферон и другие в соответствующих дозах), диету с включением значительного количества блюд из мяса и печени, а также свежих фруктов и овощей, богатых железом и аскорбиновой кислотой. Переливания крови должны применяться по жизненным показаниям. Прием препаратов железа надо проводить в течение двух-трех месяцев.
При нарушении кишечного всасывания препараты железа применяют в инъекциях (внутривенно или внутримышечно): фербитол, феррум лек. При этом возможно развитие аллергических реакций, очагов воспаления в месте введения. Критерием эффективности терапии является нормализация не уровня гемоглобина и эритроцитов, а главным образом ферритина и сывороточного железа.
Сидероахрестические анемии
Наследственная форма: витамин В6, десферал внутримышечно. В случае пиридоксин-устойчивых форм эти препараты малоэффективны.
Сидероахрестическая анемия при свинцовой интоксикации: выведение свинца (см. Отравления). Наибольшее применение нашел тетацин калия.
Мегалобластная (витаминодефицитная анемия)
В12-дефицитная анемия: витамин В12 вводится ежедневно подкожно в дозе 200— 400 мкг, курс — 4—6 недель, после нормализации гемограммы — 1 раз в неделю в течение 2—3 месяцев, затем на протяжении полугода 2 раза в месяц по 200—400 мкг.
В последующем для предотвращения рецидива витамин B12 вводится 1—2 раза в год по 5—6 инъекций. При глубокой анемии,
симптомах прекоматозного или коматозного состояния делают переливание эритроцитарной массы по 250—300 мл (до 5—6 трансфузий на курс).
Фолиеводефицитная анемия: фолиевая кислота назначается в дозе 5—15 мг в сутки внутрь, обычно в сочетании с витамином В12.
Гемолитические анемии
При наследственном микросфероцитозе рекомендуется хирургическое лечение. Показания к спленэктомии: частые и тяжелые гемолитические кризы, холангиты, желчнокаменная болезнь. У детей спленэктомию не рекомендуется выполнять раньше 10—11 лет.
Пароксизмальная ночная гемоглобинурия: при развитии тяжелой анемии (гемоглобин крови — 70 г/л и менее) переливается 150—200 мл отмытых эритроцитов. При недостаточности кроветворения применяются анаболические гормоны, при тромбозах — подкожное введение гепарина (10—15 тыс. МЕ в сутки), антиагреганты (реополиглюкин, курантил) и дезинтоксикационная терапия (гемодез).
Ферментопатии: устранение фактора, спровоцировавшего гемолитический криз. Для профилактики почечной недостаточности внутривенно вводятся 5%-ный раствор натрия
гидрокарбоната, лазикс (фуросемид) по 40— 60 мг. Если развилось невыделение мочи, проводится гемодиализ; при анемической коме — переливание отмытых эритроцитов.
При талассемии лечение сводится к коррекции анемии эритроцитарной массой, курсовому введению десферала, при частых кризах — к спленэктомии.
В период гемолитического криза при серповидноклеточной анемии больной госпитализируется. Его согревают, назначают плазму, ацетилсалициловую кислоту в качестве антиагреганта, при глубокой анемии применяют переливания эритроцитарной массы.
При гемолитической болезни новорожденных абсолютным показанием к заменному переливанию крови является уровень билирубина свыше 342 мкмоль/л, его нарастание свыше 6 мкмоль/л в час. Консервативное лечение заключается во внутривенном назначении 5%-ной глюкозы, фенобарбитала по 10 мг/кг в сутки, фототерапии.
При аутоиммунных гемолитических анемиях назначается терапия глюкокортикоидами (преднизолон по 1—1,5 мг/кг, при тяжелом кризе 2—3 мг/кг). В последующем, если гемолиз не удается устранить, назначаются иммунодепрессанты (циклофосфан, азатиоприн, метотрексат и др.). При глубокой анемии (уровень гемоглобина менее 60—70 г/л) переливается подобранная по непрямой пробе Кумбса кровь или отмытые (лучше размороженные) эритроциты. При неэффективности — спленэктомия.
Гипо- и апластические анемии
Лечение зависит от причины болезни и должно проводиться в условиях гематологических отделений. Назначаются анаболические гормоны (ретаболил по 1 мл 1 раз в 7 дней, на курс — 4 инъекции, неробол по 10—15 мг внутрь в течение 2—3 недель), глюкокортикоиды (преднизолон по 1— 2 мг/кг массы), витамины С, Р, группы В; трансфузии эритроцитарной массы (150— 200 мл 1—2 раза в неделю).
При неэффективности лечения применяют спленэктомию. Показана трансплантация костного мозга.

