ДИЗЕНТЕРИЯ — Медицинский справочник
Содержание страницы
Определение
Дизентерия (дизентерия бактериальная, шигеллез) — это инфекционная болезнь с фекально-оральным механизмом передачи, вызывается бактериями рода шигелл. Протекает с преимущественным поражением слизистой оболочки нижнего отдела толстой кишки.
Этиология и патогенез
Возбудителями являются 4 вида шигелл:
- шигелла дизентерии;
- шигелла Флекснера (с подвидом Ньюкастл);
- шигелла Бойда;
- шигелла Зонне.
Шигеллы содержат термостабильный соматический О-антиген. При его разрушении выделяется эндотоксин, с которым связано развитие интоксикационного синдрома. Шигеллы способны выделять эндотоксин в большом количестве. Вирулентность шигелл определяется следующими чертами: способностью к адгезии к мембранам эпителиальных клеток, инвазии в них и продукции токсинов.
Наиболее распространенными являются шигеллы Зонне и Флекснера. Возбудители могут длительно сохраняться во внешней среде (до 1,5 месяцев). На некоторых пищевых продуктах они не только сохраняются, но и могут размножаться (молочные продукты и др.). Отмечается возрастание устойчивости шигелл к различным антибиотикам, а к сульфаниламидам устойчиво большинство видов.
Источником инфекции являются больной человек, реконвалесцент и больной с субклинической формой заболевания. Дизентерия имеет фекально-оральный механизм передачи возбудителя, который передается пищевым и контактно-бытовым путем. Заражение происходит через пищевые продукты, воду, руки, мух, почву.
Получено несколько видов шигелл, не вызывающих заболевания и использующихся для разработки живых ослабленных вакцин, применяемых с целью выработки иммунитета. Инфицирующая доза при дизентерии мала. Доказана возможность паразитирования шигелл в эпителии кишечника. Заболевание возникает при проникновении в кровь токсинов шигелл. Дизентерийные токсины действуют на стенку сосудов, центральную нервную систему, периферические нервные узлы, симпатико-адреналовую систему, печень, органы кровообращения. При тяжелых формах дизентерии больные обычно умирают от инфекционно-токсического шока.
Клиническая картина
Инкубационный период от 1 до 7 дней (чаще 2—3 дня). По клиническим проявлениям дизентерию можно разделить на следующие формы.
I. Острая дизентерия:
- типичная (разной тяжести);
- атипичная (гастроэнтероколитическая);
- субклиническая.
II. Хроническая дизентерия:
- рецидивирующая;
- непрерывная (затяжная).
III. Нарушения функций кишечника после дизентерии (постдизентерийный колит).

Нормальная слизистая оболочка кишечника

Катаральный колит

Эрозивно-язвенный колит

Атрофический гастрит

Рубцевание слизистой оболочки после перенесенной дизентерии
Типичные формы дизентерии начинаются остро и проявляются симптомами общей интоксикации (лихорадка, ухудшение аппетита, головная боль, неподвижность, понижение артериального давления) и признаками поражения желудочно-кишечного тракта.
Боль в животе вначале тупая, разлитая по всему животу, постоянная, затем становится более острой, схваткообразной, локализуется в нижних отделах живота, чаще слева или над лобком. Боль усиливается перед дефекацией. Появляются также тенезмы — тянущие боли в области прямой кишки, отдающие в крестец. Они возникают во время дефекации и продолжаются в течение 5—15 мин после нее. Тенезмы обусловлены воспалительными изменениями слизистой оболочки средней части прямой кишки. С поражением нижнего отдела толстого кишечника связаны ложные позывы и затянувшийся акт дефекации, ощущение его незавершенности. При прощупывании живота отмечаются спазм и болезненность толстого кишечника, более выраженные в области сигмовидной кишки.
Стул учащен (до 10 раз в сутки и более).
Испражнения вначале каловые, затем в них появляется примесь слизи и крови, а в более тяжелых случаях при дефекации выделяется лишь небольшое количество кровянистой слизи. При легких формах (до 80% всех заболеваний) самочувствие больных удовлетворительное, температура тела нормальная или слегка повышена, боль в животе незначительная, тенезмы и ложные позывы могут отсутствовать. Стул 3—5 раз в сутки, не всегда удается обнаружить примесь слизи и крови в испражнениях.
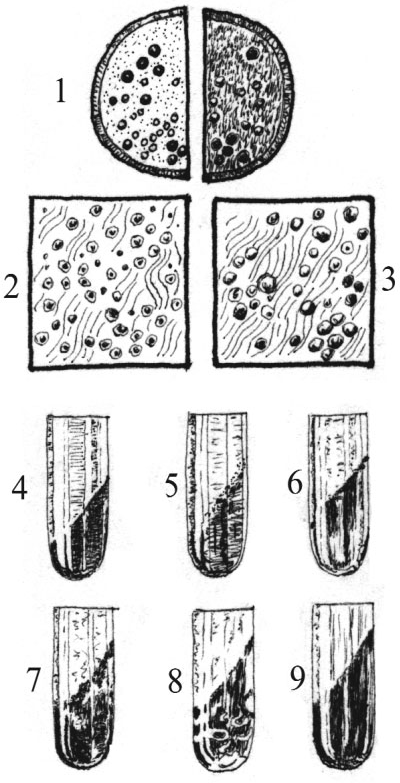
Лабораторная диагностика дизентерии 1. Посев на чашках Петри: слева — среда Плоскирева, справа — среда с эозином и метиленовым синим (в проходящем свете). 2 и 3. Нативные препараты испражнений под микроскопом: 2 — слизь с большим количеством лейкоцитов; 3 — слизь с большим количеством жировых капель. 4—9. Дифференциальные цветные среды: 4—6 —скошенный столбик из сухой питательной среды (4 — расщепление мочевины, 5 — расщепление лактозы, 6 — расщепление глюкозы); 7—9 — среда Рассела с индикатором Андраде (7 — расщепление глюкозы с образованием газа, 8 — расщепление мочевины, 9 — расщепление лактозы)
Доклинические формы дизентерии обычно выявляются при бактериологическом исследовании, клинические симптомы выражены слабо. Подобные больные нередко считают себя здоровыми и никаких жалоб не предъявляют. При атипичных формах в сочетании с вышеприведенными симптомами отмечаются явления острого гастрита (боль в верхней части живота, тошнота, рвота), что создает трудности для диагностики.
Тяжелая форма дизентерии встречается у 3—5% заболевших. Она протекает с высокой лихорадкой или, наоборот, с пониженной температурой. Отмечаются резкая слабость, неподвижность, аппетит полностью отсутствует. Больные заторможены, апатичны, кожа бледная, пульс частый, слабого наполнения. Может развиться картина инфекционного коллапса (прогрессирующее падение артериального давления, синюшность, чувство холода, головокружение, пульс едва прощупывается). Стул до 50 раз в сутки, слизисто-кровянистый. При тяжелом течении может иногда наступать паралич сфинктеров, зияние заднего прохода, из которого выделяется кровянистая слизь.
Диагностика и дифдиагностика
Для диагностики, помимо клинической симптоматики, большое значение имеет ректороманоскопия. В зависимости от тяжести заболевания изменения слизистой оболочки толстого кишечника выражаются в разной степени. Выявляются катаральные, катарально-геморрагические, эрозивные, язвенные, фибринозные изменения. Наиболее характерно для дизентерии появление кровоизлияний и изъязвлений на воспаленной слизистой оболочке.
Доказательством дизентерийной природы заболевания является выделение шигелл из испражнений, однако это удается лишь у 50% больных (во время вспышек чаще). Для диагноза хронической дизентерии важно указание на перенесенную острую дизентерию в течение последних 6 месяцев.
Хроническая дизентерия вначале протекает в виде отдельных обострений (рецидивов), в дальнейшем переходит в непрерывную (затяжную) форму, когда периоды улучшения состояния отсутствуют. Нарушения функции кишечника, возникающие после дизентерии, формируются спустя 2 года после перенесенной дизентерии. В этот период шигелл от больного выделить уже не удается.
Дизентерию нужно дифференцировать с острым колитом другого происхождения (сальмонеллезные и др.), а также амебиазом, балантидиазом, неспецифическим язвенным колитом, раком толстой кишки.
Лечение
Больных дизентерией можно лечить как в инфекционном стационаре, так и в домашних условиях. Госпитализируют больных со среднетяжелыми и тяжелыми формами, детей в возрасте до 3 лет, ослабленных больных, а также при невозможности организовать лечение на дому; по эпидемиологическим показаниям госпитализируются дети, посещающие дошкольные учреждения, работники питания, лица, проживающие в общежитиях. В качестве препаратов, устраняющих причины заболевания, назначают антибиотики, сульфаниламиды, производные нитрофурана 8-оксихинолина. Для лечения используются антибиотики, полимиксин М по 100 мг/кг или полимиксин с фуразолидоном. Используется бактрим, бисептол, невиграмон 15 мг/кг в течение 5 дней. Нитрофураны (фуразолидон, фурадонин, фураэолин) назначают по 0,1 г 4 раза в день в течение 5—7 суток. Производные 8-оксихинолина (энтеросептол, мексаза) дают по 2 таблетки 4 раза в сутки в течение 5—7 дней.
Назначают комплекс витаминов. Для предупреждения рецидивов дизентерии необходимы тщательное выявление и лечение сопутствующих заболеваний.
Прогноз благоприятный. Переход в хронические формы наблюдается при совершенной терапии относительно редко (1—2%).
Профилактика
Выздоравливающие после дизентерии выписываются не ранее чем через 3 дня после клинического выздоровления, нормализации стула, температуры тела и однократного отрицательного бактериологического исследования, проведенного не ранее 2 дней после окончания лечения, направленного на прекращение дальнейшего развития заболевания. Диспансерному наблюдению подлежат работники питания и лица, к ним приравненные, а также больные хронической дизентерией. Срок диспансерного наблюдения 3—6 месяцев. При оставлении больного дома в квартире проводят текущую дезинфекцию. За лицами, находившимися в контакте с больными, устанавливают медицинское наблюдение в течение 7 дней.