МИКОЗЫ — Медицинский справочник
Содержание страницы
Определение
Микозы — группа инфекционных заболеваний, вызванных патогенными (болезнетворными) грибами.
Этиология
Патогенные грибы многочисленны и разнообразны. Они поражают человека и животных, некоторые из них являются монопатогенными. В настоящее время известно несколько сотен грибов, опасных для человека. Патогенные грибы, их роды и виды распределяются в различных семействах, подклассах и классах грибов. Среди грибов встречаются одноклеточные и многоклеточные. Размеры и форма клеток варьируются в зависимости от среды обитания и возраста. Особенностью является способность образовывать мицелий (круглая трубка диаметром от 1 до 10 мкм и различной длины). Сплетения мицелия образуют грибницу. Грибы рода Кандида обладают способностью образовывать псевдомицелий. Размножение грибов осуществляется делением, прорастанием, почкованием клетки и многообразным спороношением. Споры у грибов являются средством размножения и распространения во внешней среде. Со споруляцией (образованием спор) связана жизненная активность, а у некоторых — болезнетворные свойства. Споры грибов, бедные водой, устойчивы к высыханию и солнечной радиации, легко и быстро поступают во внешнюю среду, инфицируют людей и животных при дыхании. Большое значение споры имеют в формировании аэрогенной сенсибилизации населения в густонаселенных регионах, неблагоустроенных жилищах, производственных помещениях и т. д.
Некоторые патогенные грибы сапрофитируют в почве или воде, на живых растениях и мертвых растительных материалах, на коже и слизистых оболочках животных и человека, не вызывая заболевания. Грибы — аэробные микроорганизмы. Патогенные грибы неподвижны, распространение их в среде обитания осуществляется колонизацией субстрата или механическим переносом клеточных элементов воздухом, водой и другими факторами. Патогенным грибам свойственна изменчивость структуры клеток и характера культур, их биологических особенностей, жизнеспособности и патогенности. Пассажи через организм восприимчивых макроорганизмов усиливают, а невосприимчивых (иммунизированных) ослабляют болезнетворность грибов. По паразитарной активности грибы подразделяются на антропофильные (поражают только человека), зоофильные (только животных), а также патогенные для человека и для животных.
Патогенез
Грибы проникают в организм различными путями. Первичный очаг локализуется в области входных ворот. Для некоторых микозов входными воротами являются органы дыхания, но большинство грибов попадают в организм человека через поврежденную кожу и слизистые оболочки (травмы, ушибы, порезы и т. д.). Развитию микозов способствует частое увлажнение кожи. Предрасполагающими к развитию микозов факторами являются хронические заболевания, длительное применение антибактериальных средств, стероидная терапия, оставление на длительное время в организме катетеров, недостаточность иммунной системы, лейкемия, злокачественные опухоли, лечение цитостатиками, облучение, гормональные и обменные нарушения. В некоторых случаях частый и длительный контакт с микроскопическими грибами приводит к развитию глубоких и системных поражений даже у практически здоровых людей: профессиональные микозы и аллергозы у мукомолов, сортировщиков хлопка, у людей, занимающихся обработкой конопли, льна и другого заплесневелого сырья.
В развитии грибковых заболеваний условно выделяют несколько периодов. Сразу же после внедрения гриба наступает инкубационный период, продолжительность которого может быть от одной недели до нескольких месяцев. Далее следует период предшественников, не отграниченный четко при некоторых микозах. Без соответствующей терапии некоторые микозы могут проявляться в течение всей жизни больного. Летальный исход наблюдается при глубоких септикопиемических формах и при поражении жизненно важных органов. После внедрения в организм человека большинство грибов развиваются в месте входных ворот: в коже, слизистых оболочках, мягких тканях, в органах дыхания, желудочно-кишечном тракте, мочеполовой системе. Некоторые грибы из первичного очага мигрируют в лимфатические узлы, кроветворные органы, печень и селезенку, где могут размножаться. Способность грибов распространяться гематогенно приводит к микотическому поражению центральной нервной системы, суставов, костей.
Большинство грибов обладает ярко выраженным тропизмом, т. е. избирательно поражает определенные ткани.
При органных микозах часто поражаются легкие и кишечник, реже селезенка, печень и сердце, редко встречаются поражения нервной системы и опорно-двигательного аппарата.
Патологические изменения внутренних органов характеризуются гранулематозными изменениями различной интенсивности. Нагноительные формы поражения характерны для особо опасных микозов (хронический кокцидиоз, бластомикоз). Вегетирующие и язвенные поражения кожи и подкожной клетчатки, лимфатических узлов и сосудов встречаются при хромомикозе, споротрихозе, иногда при дерматомикозах. В последнее время нередким клиническим проявлением являются микотоксикозы, микогенная сенсибилизация (аллергизация) живыми и мертвыми клетками грибов и продуктами их жизнедеятельности. Имеют место полимикозы, вызванные 2—3 видами грибов, и смешанные микозы, обусловленные ассоциацией патогенных и условно-патогенных грибов с различными бактериями и вирусами. При этом нередко встречаются атипичные, стертые формы грибковых заболеваний и миконосительство.
Клеточная реакция на патогенные грибы разнообразна:
- острое и хроническое нагноение с преобладанием:
- лимфоцитов и плазматических клеток;
- гистиоцитарной реакции с наличием или без образования гигантских клеток;
- образование туберкулоидных гранулем с казеозным некрозом или без него, с микроабсцессами;
- некротические изменения ишемического или токсического характера.
Репаративные процессы направлены на отграничение гриба от здоровых тканей различными клеточными элементами, разной степенью фагоцитарной активности специальных клеточных форм, ретикулоэндотелиальной системой, кальцификацией очагов поражения в паренхиматозных органах, отторжением патогенного гриба и вытеснением его из поврежденных тканей, импрегнацией его веществами сложной природы, заключением в друзы и зерна или растворением (как более выраженный иммунный ответ).
Устойчивость организма к патогенным грибам обеспечивается действием специфических и неспецифических механизмов защиты. Как и при других инфекционных заболеваниях, в процессе развития микозов в крови обнаруживаются антитела. Антитела появляются в течение первых 4—5 дней, интенсивно нарастают в течение нескольких недель, достигают максимальных титров, которые постепенно снижаются в дальнейшем, но сопровождаются усиленной продукцией антител и аллергическими реакциями на повторное попадание инфекции.
Клиническая картина
Клинические проявления микозов разнообразны. По течению они подразделяются на острые и хронические, поверхностные и глубокие, очаговые и распространенные. В настоящее время регистрируются грибковые сепсисы и пиемии с диссеминацией (распространением и проникновением) возбудителя в различные органы и ткани (вторичные поражения). Различают следующие группы микозов: кератомикозы, дерматомикозы, кандидоз (см.), бластомикоз, кокцидиоидный микоз, гистоплазмоз, плесневые микозы, споротрихоз, редкие микозы (риноспоридиоз, хромомикоз).
Кератомикозы
При кератомикозах поражаются самые поверхностные участки рогового слоя и кутикула волос. Воспалительные изменения в нижележащих отделах слабо выражены или отсутствуют.
Разноцветный лишай (отрубевидный лишай) (см. также Лишай) — грибковое заболевание, характеризуется располагающимися на поверхности кожи преимущественно верхней части туловища пятнами коричневого и белого цвета. Очаги обычно не сопровождаются воспалением и хорошо отграничены от прилежащих участков. Заболевание чаще всего распространяется в тропических зонах и странах с высокой влажностью воздуха. Болеют преимущественно молодые люди и дети. Заболевание контагиозно, но развивается при наличии предрасположенности. Предрасполагающими факторами могут быть повышенная потливость, изменение химического состава пота, себорея, пониженное питания.
На коже появляются желтовато-розовые невоспалительного характера пятна, которые быстро принимают коричневую окраску. Очаги сначала мелкие, увеличиваются за счет периферического роста и располагаются вокруг волосяных фолликулов на коже шеи, груди, живота, спины, у детей — часто на волосистой части головы (волосы в процесс не вовлекаются). Поверхность очагов шелушится. Мелкие чешуйки напоминают отруби. В условиях влажного климата очаги быстро распространяются, сливаются и захватывают кожу лица, конечностей, паховые складки. После отшелушивания возникает псевдоахроматия — нормально пигментированные участки на фоне загоревшей кожи. Течение хроническое, склонное к рецидивам. Какиелибо ощущения (зуд, жжение) отсутствуют. Заболевание склонно к рецидивированию.
Пьедра — заболевание кутикулы волос, характеризуется образованием на волосе узелков белого или черного цвета (белая пьедра, черная пьедра). Возбудитель белой пьедры — трихоспорон, черной — пьедрария. Белая пьедра встречается в странах Европы и Азии, черная — в странах с тропическим климатом. Заражение происходит при пользовании одеждой, бельем и предметами личной гигиены больного (расчески, повязки, головные уборы). Развитию заболевания способствует повышенная влажность, нарушение целости кутикулы волос, использование воды для мытья головы из непроверенных водоемов, смазывание волос молоком и льняным маслом. Заболевание протекает хронически. На поверхности волос появляются мелкие, очень плотные узелки белого или черного цвета, которые имеют овальную или неправильную форму. Поражается только стержень волоса, но обламывания его не происходит.
Дерматомикозы
Дерматомикозы подразделяются на эпидермофитию, трихофитию, микроспорию и микозы стоп. Общим клиническим признаком является формирование кольцевидных розоватых очагов на коже с беловатым центром и краевым импетиго. Пораженные волосы беловато-серые, ломкие. Ногтевые пластины деформированы, утолщены, крошатся. Околоногтевые валики припухшие, воспалены. Могут развиться висцеральные, септикопиемические и аллергические формы. Без лечения дерматомикозы тянутся годами. Болеют люди всех возрастов, животные, птицы.
Эпидермофития — микоз крупных складок кожи, с редким вовлечением в патологический процесс ногтевых пластинок и кожи стоп. Встречается повсеместно. Возбудителем является эпидермофитон. Заражение происходит при пользовании предметами, поверхность которых загрязнена чешуйками от больного данным микозом, плохо дезинфицированными суднами, клеенками, термометрами и т. д. При локализации микоза на стопах — в банях и других местах общественного пользования, где ходят босиком. Особенностью заболевания является некоторый андротропизм, так как болеют чаще мужчины. Способствуют развитию заболевания влажная среда и повышенное потоотделение. Поражается кожа в крупных складках тела (паховые, ягодичные, подмышечные, под молочными железами, реже межпальцевые). Это воспалительного характера пятна красного или красно-коричневого цвета, хорошо отграничены от окружающей кожи, округлые, сливаются друг с другом. По периферии пятна имеют хорошо выраженный сплошной валик, состоящий из пузырьков, мелких пустул и чешуек. Течение сначала острое, а при отсутствии лечения переходит в хроническое.
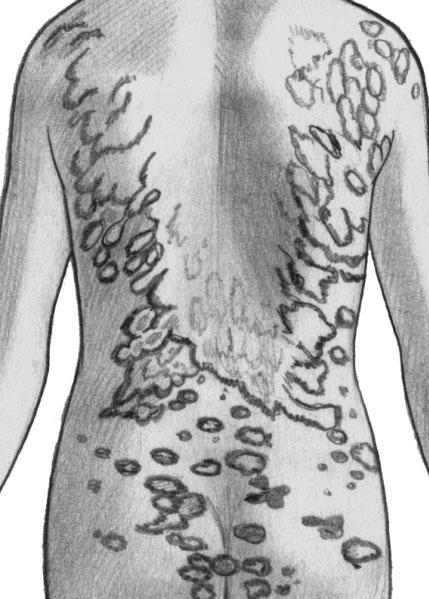
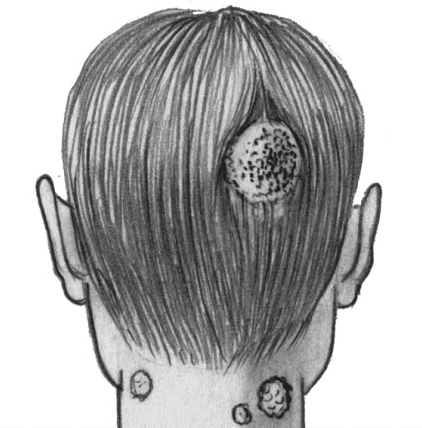
Распространенная трихофития гладкой кожи
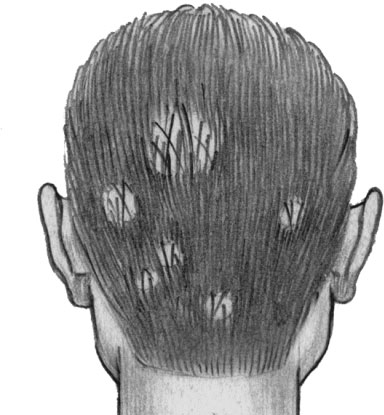
Поверхностная трихофития волосистой части головы
Микозы стоп — обычно хронически протекающие микозы с преимущественной локализацией высыпаний в межпальцевых складках и на коже стоп, частым поражением ногтевых пластинок. Возбудителем являются дерматофиты трихофитон и другие, а также плесневые грибки. Распространенность повсеместная. Заражение происходит чаще в местах общественного пользования: бани, душ, ванны, бассейны, пляжи, спортивные залы, и через обувь, зараженную дерматофитами. Предрасполагающими факторами являются условия повышенной и пониженной влажности, функциональные нарушения деятельности сосудов нижних конечностей, микротравмы, плоскостопие, длительное пользование резиновой обувью, снижение иммунитета. Для клиники заболевания характерно поверхностное изъязвление, экзематизация или крупнопластинчатое шелушение. Поражается кожа на сводах стоп, сначала в виде дисгидротических пузырьков, затем — крупнопластинчатого шелушения. Поражаются ногти. Они сероватогрязные, утолщены, крошатся, поверхность неровная. При аллергических формах кожные проявления разнообразны, возникают непостоянно и носят вторичный характер. Грибковые элементы в них не обнаруживаются. Течение хроническое со склонностью к обострению.
Трихофития — грибковое заболевание кожи и ее придатков, обусловленное антропофильными, зоофильными и геофильными трихофитонами. Распространенность повсеместная. Источником являются больные люди и животные с поверхностной и хронической трихофитией. Инфицирование осуществляется путем непосредственного контакта или через предметы обихода. На гладкой и волосистой части кожи головы появляются кольцевидные, шелушащиеся, реже гнойничковые поражения.
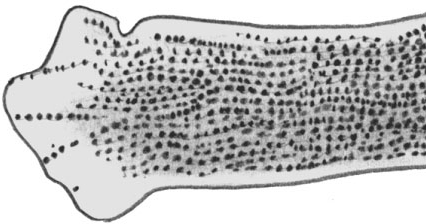
Волос, пораженный трихофитоном

Трихофития (нагноительная)
При нагноительной форме поражения волосистой части головы очаги воспаления обычные, ярко-красного цвета, мягкой консистенции, с гнойным содержимым.
При хронической трихофитии взрослых на шелушащихся очагах волосистой части головы видны «черные точки» коротко обломанных, иногда перекрученных волос со спорами гриба, которые можно выявить с помощью лупы. Могут отмечаться глубокие гранулематозные поражения кожи, лимфатических узлов и внутренних органов (легкие, желудочно-кишечный тракт, центральная нервная система), а также септико-пиемические формы с летальным исходом. Особой формой трихофитии является фавус с характерными блюдечковидными корками крошковатой консистенции желтого цвета (скутулы), приводящий в последующем к рубцеванию и стойкому облысению в местах поражения. Поражение ногтей при трихофитии носит непостоянный характер, чаще при длительном течении и наслоении бактериальной флоры.
Микроспория — микоз кожи, волос, иногда ногтей, обусловленный различными видами грибов рода Microsporum.
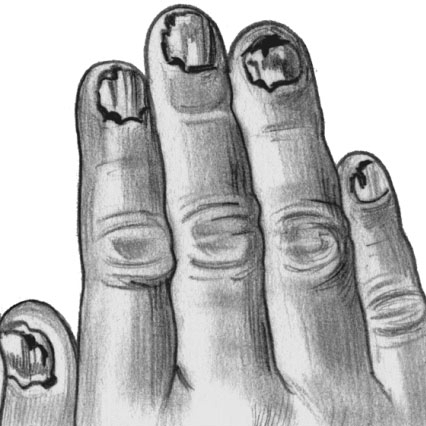
Трихофития ногтей
Микроспория
Выделяют антропофильные, зоофильные и геофильные микроспорумы. Заражение происходит контактно-бытовым путем. Источник инфекции больной человек, кошки, собаки. Болеют в основном дети. Важное значение имеют микротравмы кожи, где грибы начинают быстро развиваться.
Очаги поражения локализуются на волосах и гладкой коже, имеют различные размеры, могут сливаться в гирлянды. Пораженные волосы серовато-белые с чехлом в основании, легко извлекаются. На туловище поражены пушковые волосы. Иногда встречаются гнойничковые формы.
Фавус — хронически протекающее заболевание кожи и ее придатков, характеризуется образованием скутул, рубцово-атрофическими изменениями на месте бывших высыпаний и редким поражением внутренних органов. Возбудителя относят к роду трихофитон. Заболевание широко распространено в странах Азии и Африки. Болеют в основном дети. Источником инфекции является больной. Путь передачи контактнобытовой. Возбудитель может распространяться гематогенно (с током крови), что приводит к поражению внутренних органов и костей. Основным симптомом является образование фавусного щитка — скутулы. На месте внедрения образуется пятно красного цвета (вокруг волоса), которое легко шелушится, и желтая точка, которая увеличивается в диаметре до 2—3 и более сантиметров. Приподнимаясь по периферии, скутула похожа на миниатюрное блюдце.
Скутулы сливаются, образуя корки «канареечного» цвета. Характерным является запах, который исходит от скутулы («амбарный», «мышиный»), обусловленный присутствием в скутулах микроорганизмов. Волосы тусклые, теряют блеск и эластичность, напоминают пучки пакли. Обломанных волос нет, но образуется рубцовая атрофия кожи — кожа истончается, фолликулярный аппарат атрофируется. На волосистой части головы кроме скутулярной встречается импетигинозная, сквамозная и нагноительная формы фавуса. На гладкой коже образуются эритематозносквамозные очаги, которые напоминают себорейную экзему, псориаз и другие дерматозы. Отмечается увеличение регионарных лимфатических узлов.
Фавус ногтей чаще отмечается у взрослых: в толще ногтя просматриваются желтые пластинки. Конфигурация ногтя сохранена длительное время. Ногти стоп обычно не поражаются. В редких случаях поражаются внутренние органы.
Кандидомикоз
Истинными возбудителями кандидомикозов являются дрожжеподобные грибы рода Candida. Грибы поражают кожу, слизистые оболочки, различные органы и ткани организма человека, нередко являясь причиной развития осложнений при нерациональной антибактериальной терапии. Возрастной фактор играет важную роль, так как дети раннего возраста и престарелые лица поражаются чаще. Кандидомикоз распространен повсеместно. Патогенетическими факторами могут быть гипотиреоз, гипопаратиреоз, нарушения углеводного обмена, связанные со снижением функции поджелудочной железы, нарушения кровообращения конечностей, аллергические изменения стенок сосудов различных тканей и органов, гипо- и авитаминозы, дисбактериоз, функциональные нарушения вегетативной нервной системы, гормональные нарушения и связанные с ними болезни обмена веществ, травматические повреждения кожи и слизистых оболочек.
Кандидозы кожи чаще всего встречаются в детском возрасте и протекают по типу интертриго подкрыльцовых, межъягодичных и паховобедренных складок или генерализованного дерматита кожи. У некоторых больных поражение приобретает гранулематозный характер с локализацией грибов в очаге поражения.
Поверхностный кандидоз у детей и взрослых проявляется в виде эритематозносквамозных, везикулезно-буллезных, псориазиформных или скарлатиноподобных высыпаний. Реже регистрируют бугорковые и язвенные формы, сосудистые поражения (капиллярит, васкулит, тромбофлебит). Кандидоз сосков у кормящих женщин нередко является причиной развития молочницы у ребенка. Клинически кандидоз сосков проявляется покраснением, отечностью, трещинами в области сосков.
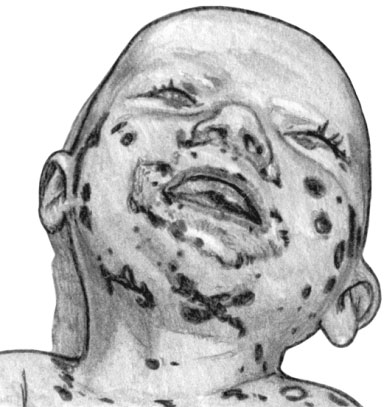
Кандидоз инфекционный. Хейлит
Кандидоз инфекционный. Поражение лица, шеи и волос, части головы
Эрозии углов рта представляют собой интертригинозное поражение на границе слизистой ротовой полости и красной каймы губ. Поврежденная слизистая имеет серовато-белый цвет. Эрозии и трещины располагаются на дне складки, отмечается незначительная инфильтрация очага поражения.
Хейлит — краснота, отек и шелушение красной каймы губ. Кожа при данной локализации инфекции истончена, исчерчена радиарными бороздками серовато-синюшного оттенка. У некоторых больных красная кайма губ покрыта болезненными кровоточащими трещинами, белыми пленками или кровянистыми корками с эрозиями или грануляциями под ними.
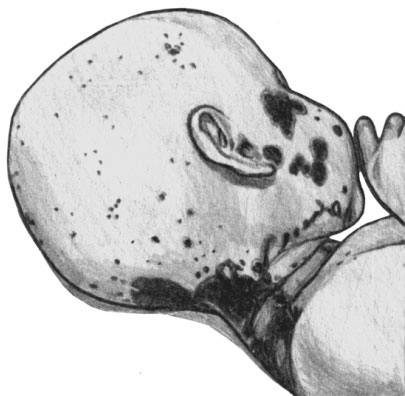
Кандидозное поражение волосистой части головы напоминает себорейную экзему без выраженного экссудативного компонента. На голове и лице, в носу и ушах у детей могут быть пузырьки, гнойники, эритематозносквамозные очаги, бугорки и бородавчатые разрастания, покрытые буровато-серыми корками. После удаления корок обнаруживают папилломатозные разрастания, кровоточащие грануляции.
Интертригинозное поражение кожи стоп и кистей начинается с появления пузырьков, после вскрытия которых образуются эрозии с воспалительным красным ободком по периферии. Больные нередко предъявляют жалобы на зуд, жжение, умеренную болезненность в зоне поражения. Без соответствующего лечения заболевание может длиться годами. Характерными симптомами является локализация патологического процесса в межпальцевых складках, беловатый оттенок очагов, крупнопластинчатое отторжение поврежденного эпидермиса, блестящая «сальная» поверхность эрозированных участков, трещины и эрозии в глубине межпальцевых складок.
Паронихии и онихии — поражения мягких тканей околоногтевого валика и ногтевой пластинки сопровождают друг друга, являясь этапами одного процесса. Заболевание начинается с покраснения на месте внедрения гриба (у самого края валика), которое постепенно в течение нескольких дней нарастает параллельно с отеком. Из-под ногтевого валика при надавливании выделяется гной. В дальнейшем отек и гиперемия нарастают, кожа выступает над ногтевой пластинкой, краснеет, лоснится, иногда образуются трещины. Процесс быстро распространяется с формированием онихия. На ногтевой пластинке появляются борозды и возвышения, а в толще ногтя отмечаются буровато-коричневые участки. Ноготь постепенно теряет блеск, тускнеет, утолщается и начинает отделяться от ложа частично или целиком.
Кандидоз слизистых оболочек — дрожжевой стоматит (молочница) является самой распространенной формой кандидоза слизистой оболочки полости рта у детей. При данной локализации поражения в клинической картине отмечаются «лаковый» язык, макроглоссия, трещины углов рта, воспаление красной каймы губ. На неизмененной или гиперемированной слизистой оболочке языка, губ, щек, неба обнаруживают группы перламутрово-белых пятен округлой формы различного размера. При отсутствии лечения пятна постепенно увеличиваются в размере, сливаются и образуют белую пленку, возвышающуюся над поверхностью слизистой, и напоминают свернувшееся молоко.
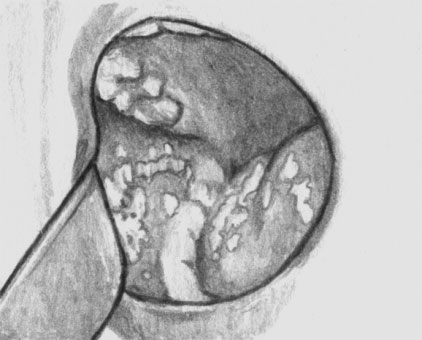
Кандидоз инфекционный. Молочница. Налет на слизистой ротовой полости
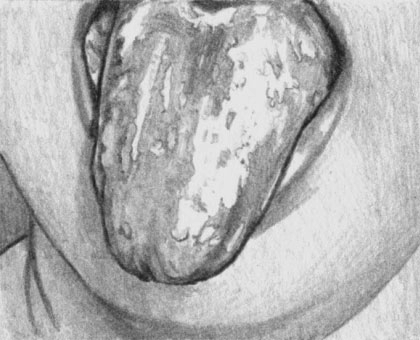
Кандидоз инфекционный. Поражение языка
Грибы сначала располагаются на поверхности слизистой и легко снимаются тампоном. В дальнейшем налет снимается с трудом и оставляет кровоточащую поверхность, что указывает на распространение процесса вглубь тканей.
Микотическая ангина характеризуется наличием белых блестящих фолликулярных пробок без видимой воспалительной реакции слизистой, увеличением миндалин на фоне неяркой общей реакции организма больного. Глоссит сопровождается образованием налетов беловато-серого цвета, выраженной исчерченностью языка продольными и поперечными бороздками, очагами различного размера (гладкие, лишенные сосочков поверхности), увеличением размеров языка. Больные предъявляют жалобы на сухость и жжение в ротовой полости.
При хроническом стоматите и глоссите в некоторых случаях отмечаются псевдолейкопластические, гиперпластические и гранулематозные процессы на слизистой оболочке полости рта.
Кандидоз желудочно-кишечного тракта сопровождается симптомами эзофагита, гастрита, энтероколита, острой и хронической диареи, явлениями расстройства пищеварения и аноректальными поражениями. Важнейшими симптомами поражения пищеварительного тракта являются снижение аппетита вплоть до развития чувства отвращения к пище, затруднение глотания (непроходимость при закупорке пищевода грибковыми пленками), частая неукротимая рвота с выделением творожистых пленок. Характерны жидкий стул с примесью слизи и крови, эксикоз, токсикоз, малоподвижность, вздутие кишечника, лихорадка.
Кандидоз органов дыхания занимает второе место после поражения пищеварительного тракта. Поражения глотки и гортани сопровождаются приступами кашля, изменением голоса, ларингостенозом с выделением слизисто-гнойной мокроты. Риниты и фарингиты кандидозного характера не имеют специфических клинических проявлений. Пневмонии кандидозного генеза наблюдаются у взрослых и детей, леченных антибиотиками и иммунодепрессантами. Течение кандидозной пневмонии похоже по своему характеру на течение туберкулезного поражения легких, опухолевого процесса и бактериальной пневмонии. Особенностью является тенденция перехода процесса в хронический с частыми рецидивами. При хроническом течении нередко заболевание сопровождается расплавлением легочной ткани с образованием полостей в нижних долях легких.
Кандидоз мочеполовых органов характеризуется множественными гранулематозными очагами в виде мелких беловатых бугорков с некротическим распадом в центре. В моче обнаруживают белок, эритроциты и цилиндры с обилием возбудителя. Очаги поражения напоминают туберкулезные. Нарушается фильтрационная функция почек, что сопровождается повышенным выделением сывороточных белков. Нередко регистрируют уретриты, циститы, баланопоститы, вульвиты, вагиниты, кандидоз наружных половых органов.
Кандидоз центральной нервной системы обнаруживают чаще всего случайно при выявлении грибов в мозговой ткани на вскрытии умерших с мозговыми абсцессами лиц пожилого возраста и детей, страдающих молочницей. Заболевание протекает вначале в стертой форме или в виде бактерионосительства, а при значительном поражении тканей мозга в клинической картине появляется симптоматика, характерная для абсцесса или опухолевого поражения мозга.
Септические формы кандидоза имеют затяжное течение, характеризуются поражением многих органов и тканей: милиарные изменения в легких, почках, печени, поражение клапанов сердца, микроабсцессы в миокарде. Кандидозный сепсис может стать причиной поражения центральной нервной системы в виде менингитов, энцефалитов, менингоэнцефалитов, абсцессов головного мозга.
Исход кандидозных поражений зависит прежде всего от иммунологической реактивности организма пациента, но септический вариант в детском возрасте зачастую приводит к летальному исходу. После перенесенного заболевания грибы обычно остаются в организме на всю жизнь.
Бластомикозы
Криптококкоз (торулоз, европейский бластомикоз, болезнь Буссе—Бушке) — тяжелое заболевание, вызываемое почкующимися аспорогенными дрожжеподобными грибками, с преимущественным поражением центральной нервной и дыхательной систем. Заражение осуществляется через кожу, дыхательные пути, желудочно-кишечный тракт. Течение данного микоза хроническое. Прогноз при локализации патологического процесса в мозговой и легочной ткани неблагоприятный.
Легочный криптококкоз протекает обычно в подострой форме с незначительным повышением температуры тела. Кашель непостоянный. Отмечается выделение слизистой мокроты с прожилками крови. Чаще всего поражение носит очаговый характер с вовлечением одной или нескольких долей. Рентгенологически определяется массивное затемнение. Криптококкоз нервной системы развивается постепенно: появляются головная боль, интенсивность которой нарастает, головокружения, менингеальные симптомы, расстройства зрительной функции, прогрессивно усиливается неврологическая симптоматика. В периферической крови отмечается гипохромная анемия, незначительный лейкоцитоз, повышение СОЭ.
Первичные поражения на коже могут быть распространенными и локализованными. На открытых участках кожи появляются узелки, которые некротизируются, изъязвляются, распространяются по поверхности и в глубину. Дно язв покрыто грануляциями, слизисто-гнойным отделяемым со своеобразным блеском и красноватым оттенком, с наличием большого количества грибковых элементов. Течение заболевания медленное, периоды ремиссии сменяются обострениями. При отсутствии адекватной терапии у больного развивается кахексия, метастазы во внутренние органы, костный мозг, что в конечном итоге заканчивается смертью больного.
Североамериканский бластомикоз является хроническим заболеванием, которое встречается в кожной и висцеральной формах. Возбудителем является бластомицес. Мужчины болеют в 9—10 раз чаще женщин. Заболевание малоконтагиозное, но не исключают возможность ингаляторного инфицирования. Предрасполагающими факторами являются травмы, укусы зараженными животными. Кожные формы могут передаваться контактным путем.
Кожная форма болезни более доброкачественная. Течение длительное, до нескольких лет. Поражения кожи носят первичный и вторичный характер. Первичные поражения выявляют на открытых и закрытых частях тела. Начало заболевания сопровождается появлением узелково-гнойничковых элементов с кровянисто-гнойным содержимым, которые изъязвляются в центре и покрываются корочкой. Очаги могут расти, сливаться.
При надавливании из глубины грануляционных разрастаний появляются капли сливкообразного гноя. Заживление кожных поражений начинается из центра, а периферический валик при этом продолжает распространяться по периферии. Появление подкожных узлов — прогностически неблагоприятный признак, так как является первым симптомом генерализации процесса. Вторичные поражения кожи носят узловатый, гуммозный характер, имеют темнокрасный цвет и размеры от 0,5 см до нескольких сантиметров в диаметре. Очаги в дальнейшем размягчаются, выделяют гной и имеют тенденцию к слиянию с формированием язвенного процесса веррукозного характера. Заживление может протекать с глубоким рубцеванием. Поражение слизистых оболочек не характерно для североамериканского бластомикоза.
Висцеральная форма бластомикоза начинается как острая респираторная вирусная инфекция, которая приобретает хроническое течение. Прежде всего поражаются легкие, нередко вовлекается плевра. Клиническая картина напоминает течение туберкулезного поражения легких. Больные предъявляют жалобы на сухой кашель, боль в грудной клетке, ночные поты, повышение температуры тела. На рентгенограмме находят неправильной формы множественные тяжи затемнения, менее очерченные, чем при милиарном туберкулезе. В начале болезни поражение легких одностороннее, а в дальнейшем в процесс вовлекается второе легкое. Отмечается увеличение периферических лимфатических узлов, которые, сливаясь, образуют конгломераты, а затем некротизируются. Поражение костей характеризуется деструктивными и пролиферативными изменениями в ребрах и позвонках. У женщин заболевание может сопровождаться поражением половых органов (нарушение функции матки, патологические очаги в трубах и яичниках). При североамериканском бластомикозе развивается специфическая аллергия, определяемая внутрикожным введением вакцины из клеток дрожжевой фазы гриба или бластомикоцина. Аллергическое состояние, степень сенсибилизации оказывают существенное влияние на возможности терапевтического воздействия.
Южноамериканский бластомикоз — тяжелое заболевание, которое сопровождается поражением кожи, слизистых оболочек ротовой полости, желудочно-кишечного тракта, легких, костей. Мужчины болеют в 10 раз чаще, чем женщины. Эндемическими очагами являются Калифорния, Бразилия (Рио-де-Жанейро), Аргентина, Парагвай, Перу. Источники инфекции неизвестны, резервуар в природе не найден. Клинические проявления заболевания могут иметь очаговый или генерализованный характер. Заболевание нередко заканчивается смертью больного в течение 2—3 лет. Различают кожно-слизистые (локальные) поражения, поражение лимфатических узлов, висцеральные и смешанные формы. Кожно-слизистые формы характеризуются появлением мелких папул, которые разрастаются в глубину и по периферии, быстро изъязвляются. В процесс вовлекаются периферические лимфатические узлы: увеличиваются в размерах, некротизируются, их содержимое выходит наружу после формирования свища. Поражения на коже имеют папиломатозно-веррукозный характер. Центральная часть очагов подвергается изъязвлению, а при локализации на лице (типичная локализация) распад тканей приводит к обезображиванию больного («рот амфибии»).
Локализация патологического процесса на слизистых оболочках ротовой полости, зева, надгортанника, голосовых связок, язычка клинически сопровождается затруднением глотания и болевым симптомом, что приводит к развитию кахексии. Лимфатическая форма проявляется поражением шейных узлов (размягчаются, некротизируются и опорожняются наружу через фистулу). При развитии висцеральных форм больные предъявляют жалобы на боли в животе, расстройство стула. Язвенные поражения отмечаются в печени, селезенке, кишечнике, легких. Смешанная форма характеризуется поражением кожи, слизистых оболочек и внутренних органов, костей.
Келоидный бластомикоз является антропонозным заболеванием. Заболевание регистрируется в Бразилии, неконтагиозно для окружающих. Инфицирование возможно при травмах кожи, при укусах змей и насекомых. Течение заболевания хроническое, с трудом поддающееся лечению. Очаги поражения локализуются преимущественно на открытых участках тела: кожа лица, предплечий, нижних конечностей. Элементы папулезно-бугристые, плотной консистенции, отграничены от окружающих тканей. Поверхность очага имеет блестящую розовую поверхность, которая напоминает келоидные рубцы. При наличии возбудителя в лимфоидной ткани отмечается регионарная аденопатия. Заболевание длится годами, но не опасно для жизни пациента.
Кокцидиоидный микоз — данное заболевание описано в литературе под названием кокцидиоидоз, кокцидиоидная гранулема, долинная лихорадка, ревматизм пустыни, лихорадка святого Иоахима, болезнь Пасадас—Вернике. Возбудителем являются кокцидии. В процессе болезни формируется специфическая сенсибилизация организма, которая при раннем проявлении защищает организм от развития генерализованных форм, облегчает течение микоза.
Кокцидиоидный микоз протекает в двух формах: первичной (острой) и вторичной (хронической). Первичная форма характеризуется массовым распространением в эндемичных очагах, имеет короткий инкубационный период (7—14 дней). Начало заболевания сопровождается недомоганием, головной болью, легким кашлем, повышением температуры тела, симптомами фарингита, ларингита. Больные могут предъявлять жалобы на боли в сердце и мелких суставах. Симптомы поражения дыхательной системы выражены не ярко и быстро сворачиваются. На рентгенограмме в острый период болезни выявляют инфильтрацию ворот легкого, средней и нижней долей, одиночные или множественные очаговые поражения и аденопатию в области медиастинальных лимфатических узлов и поражение плевры. Течение заболевания у некоторых больных напоминает по клинической картине туберкулез, сопровождается кровохарканьем. В большинстве случаев первичная форма кокцидиоидного микоза подвергается обратному развитию в течение 2—3 недель. При поступлении гриба в кровь отмечаются поражения костей, скелетной мускулатуры, нервной системы с развитием менингита.
Вторичная форма характеризуется длительным и хроническим течением с разрушением структуры пораженных тканей и органов, с распадом очагов, образованием свищей, астенией, кахексией различной степени. Болезнь в большинстве случаев заканчивается смертью больного, так как медикаментозная терапия не дает положительного результата. Клиническая картина поражения легких и лимфатических узлов выражена ярко. Характерным симптомом кокцидиоидоза являются изменения костной ткани: ребер, ключиц, лопаток, позвонков, мелких костей рук и ног. Кожные изменения характеризуются образованием узелка, инфильтрата, которые некротизируются и изъязвляются с образованием папилломатозных разрастаний. Кожа может приобретать своеобразную плотность. Кожные уплотнения могут сохраняться длительное время, что напоминает склеродермию. Изменения кожи живота сопровождаются поражением глубоких лимфатических узлов в виде бугристого конгломерата различной величины — от нескольких сантиметров до десятков сантиметров в диаметре. Клинически поражение данной локализации проявляется лихорадкой, болями в нижней части живота. В некоторых случаях конгломерат, увеличиваясь в размерах, занимает большую часть брюшной полости.
При хроническом течении периоды ремиссии продолжительностью 2—3 месяца сменяются периодами обострения, когда появляются новые абсцедирующие очаги, отмечается подъем температуры тела, развивается слабость, потеря аппетита, нарушается сон. Данные лабораторных методов исследования позволяют выявить изменения в составе белковых фракций плазмы крови, нарушение функциональной активности печени.
Течение острого первичного кокцидиоидоза чаще доброкачественное. Генерализация инфекции при вторичном кокцидиоидозе приводит к летальному исходу.
Редкие микозы
К редким микозам относятся риноспоридиоз, хромомикоз.
Риноспоридиоз сопровождается папилломатозным поражением преимущественно слизистых оболочек и реже — кожи. Наиболее частой локализацией является поражение слизистой носа. В начале болезни поражения представлены папилломатозными и полипозными разрастаниями, которые располагаются на ножке, постепенно увеличиваются в размере, сливаются и напоминают цветную капусту. При этом нарушается носовое дыхание и глотание. Характерен ярко-розовый цвет. На поверхности разрастаний отмечается большое количество мельчайших пятен (спорангии), под которыми слизистая оболочка покрыта слизью. Поражения глаз в начале заболевания представлены мелкозернистыми подвижными образованиями на конъюнктиве и слизистой век, носят узелковый характер. Больной предъявляет жалобы на светобоязнь, слезотечение при закупорке слезного канала. У некоторых больных при наличии значительных разрастаний отмечается выворачивание век.
Локализация поражения на слизистой влагалища напоминает собой цветную капусту, а на головке полового члена — сифилитические кондиломы или геморроидальные разрастания.
Полипозные разрастания в слуховом проходе приводят к снижению слуха. На коже папилломатозные разрастания постепенно превращаются в бородавчатые, достигают больших размеров и становятся болезненными при ощупывании. Очаги поражения на коже и слизистых оболочках покрыты тягучей слизью, а при наслоении вторичной бактериальной флоры отделяемое имеет гнойный характер.
Хромомикоз распространен повсеместно и представляет собой хроническое заболевание кожи гранулематозно-веррукозного характера. Клинические проявления микоза разнообразны и зависят от давности заболевания, особенностей гриба и степени его паразитарной активности, индивидуальных особенностей организма больного, локализации патологического процесса. Заболевание развивается медленно, но имеет прогрессивное течение. Очаги поражения носят первичный (формируются на месте внедрения гриба) или вторичный (возникают при наличии травматических повреждений) характер. Первым симптомом заболевания является формирование небольшого узелка или бородавки. Из первичного очага возбудитель с током лимфы или крови может распространяться в различные органы (печень, мозг, кости и т. д.). Излюбленной локализацией являются нижние, реже — верхние конечности, кисти и запястья. Редкой локализацией считается поражение кожи лица, шеи, туловища. Поражение сопровождается разрастанием соединительной ткани, что ведет к сдавлению лимфатических сосудов и развитию слоновости. В процесс нередко вовлекаются регионарные лимфатические узлы.
Различают следующие типы поражения:
- узелковый,
- опухолевидный,
- веррукозный,
- чешуйчатый,
- рубцовый.
Узелковый тип характеризуется наличием мягких розово-фиолетовых узелков с ровной чешуйчатой или бородавчатой поверхностью. При опухолевом типе узелки более крупные, папилломатозного или дольчатого характера, покрыты корками и шелушатся. Веррукозный тип сопровождается гиперкератозом, очаги бородавчатые, локализуются на краях ступни. Чешуйчатый тип представлен плоскими очагами инфильтрации различного размера и формы красновато-фиолетового цвета. Рубцовый тип поражения приводит к атрофическим и склеротическим изменениям в центре очага при наличии бородавчатых разрастаний по периферии. Прогноз заболевания всегда благоприятный, наилучший результат получают при раннем выявлении болезни и своевременно начатом лечении.
Гистоплазмоз
Гистоплазмоз относится к особо опасным микозам. Заболевание представляет собой глубокий микоз преимущественно ретикулоэндотелиальной системы человека и некоторых животных. Местами природной очаговости являются средние и западные штаты США, Южная Америка, Аргентина, Уругвай, Канада, Англия, Франция, Болгария, Турция и др. Болеют в основном дети. Распространение инфекции осуществляется ингаляционным путем при локализации гистоплазм в почве, помете животных, в заброшенных помещениях. Начальные поражения при гистоплазмозе отмечаются в носоглотке, гортани, легких или в желудочно-кишечном тракте. В месте входных ворот формируется поверхностный язвенный процесс. Легочная локализация характеризуется повышением температуры тела, кашлем с мокротой, истощением, а в тяжелых случаях — кахексией. У многих пациентов патологический процесс в легких приводит к развитию очагов обызвествления, образованию каверн. В данном случае отличить гистоплазмоз от туберкулеза помогает отрицательная реакция на туберкулин и положительная на гистоплазмин.
Поражение ретикулоэндотелиальной системы может быть ограниченным или диссеминированным. В последнем случае течение заболевания приобретает молниеносный характер. Для клинической картины характерны лихорадка, увеличение печени и селезенки, резко выраженная гипотрофия, лейкопения и анемия. Заболевание по клинике напоминает болезнь Ходжкина, лимфосаркому, апластическую анемию.
Поражение желудочно-кишечного тракта клинически проявляется снижением аппетита, рвотой, жидким стулом, увеличением мезентериальных лимфатических узлов.
Плесневые микозы
В группе плесневых микозов выделяют аспергиллезы, пенициллиозы и мукорозы. Возбудители данных заболеваний широко распространены во внешней среде: в почве, на овощах, фруктах, растительных материалах, на старых вещах и предметах, в пыли. Заражение происходит при вдыхании пыли, заглатывании спор грибов с продуктами питания, при попадании грибов на поврежденные кожу и слизистые оболочки, при травматическом повреждении глаз, уха, ногтевой пластинки и околоногтевых валиков.
Аспергиллез является грибковым заболеванием человека, животных и птиц, вызванным аспергиллами. Чаще болеют взрослые, чем дети. Заболевание встречается преимущественно у людей, занятых очисткой и разборкой шерсти, для обезжиривания которой применяют рисовую муку, содержащую споры гриба. Высокая заболеваемость регистрируется у мукомолов, в силикатной промышленности, на пивоваренных заводах и у рабочих других специальностей, чья профессиональная деятельность связана с растительным сырьем. Выделяют аспергиллез кожи и ее придатков, слизистых оболочек и внутренних органов. Развитию аспергиллеза кожи способствуют микротравмы, мацерация, воспалительные изменения кожи.
Поражение кожи проявляется гиперемией, обильным шелушением и образованием корок. При локализации процесса на ногтевой пластинке отмечается преимущественное поражение ногтей больших пальцев ног. Ногтевая пластинка грязно-серого цвета с желтоватым оттенком, утолщена, легко крошится. Первичные поражения кожи и слизистых в некоторых случаях заканчиваются самоизлечением. Попадание возбудителя на ткани глаза приводит к помутнению роговицы, гнойному панофтальмиту, язвенному конъюнктивиту, блефариту. Тотальное поражение глазного яблока может стать причиной перехода патологического процесса на мозговую ткань и развития аспергиллезного менингита, который заканчивается смертью больного. Висцеральный аспергиллез обычно представлен патологией бронхо-легочной системы (поражение бронхов и легких). В большинстве случаев аспергиллез легкого развивается на фоне туберкулеза. При хроническом течении бронхомикоза развиваются фиброз, эмфизема, бронхоэктазы, перибронхиальные абсцессы. Прогноз при висцеральных формах всегда серьезный.
Пенициллиоз вызван грибами, которые являются постоянными обитателями микробных ассоциаций почвы, встречаются в воздухе и на растениях, в больших количествах их выявляют в помещениях с антисанитарными условиями. Клинические проявления заболевания разнообразны: эпидермодермиты, узелковые и экзематозные поражения кожи, онихии и паронихии, единичные или множественные очаги по типу лейкоплакий на слизистой ротовой полости, псевдотуберкулезные поражения легких, острые и хронические поражения уха, гуммозные поражения языка и глаз. Грибок выделяют из злокачественных опухолей различной локализации.
Мукороз — заболевания, возбудителями которых являются низшие грибы из семейства Мукороцее, класса Псикомицетес. Поражение тканей при мукорозах может быть поверхностным и глубоким, очаговым и распространенным. Течение заболевания протекает остро или приобретает хронический характер. Клинические проявления мукорозов разнообразны. Различают поверхностные и глубокие, очаговые и распространенные мукорозы, которые нередко сопровождаются симптомами интоксикации. Течение данных микозов может носить острый или хронический характер. Отличительной особенностью при мукоровых поражениях является своеобразное изменение языка, которое носит название «черный волосатый язык». В клинической картине могут иметь место отомикозы, кератиты, назофарингиты, онихии и паронихии. Генерализация грибковой инфекции проявляется поражением легких, селезенки, почек, органов брюшной полости, центральной нервной системы, костей. Нередко мукорозы осложняют течение другого заболевания.
Споротрихоз
Заболевание регистрируется, в основном, во Франции и Северной Америке, что связано с определенным типом растительности, подходящей для споротрихумов. Различают различные типы споротрихозного поражения с вовлечением лимфатических узлов, кожи, слизистых оболочек, костной системы, внутренних органов. Поражения носят глубокий характер и сопровождаются рядом общих симптомов. Важное место в развитии заболевания имеет аллергическая реакция организма больного. Споротрихоз подразделяют на первичный (очаговый) и вторичный (диссеминированный). Чаще всего поражаются лимфатические узлы, которые увеличиваются в размере, уплотняются и образуют конгломераты. Кожа над ними имеет вначале розовую окраску, затем приобретает синеватый оттенок и наконец становится темно-коричневого цвета. В дальнейшем лимфатические узлы подвергаются некрозу с образованием свищей и своеобразных язв, носящих название «спиротрихозные шанкры».
По ходу лимфатических сосудов появляются множественные узелки. Стенка лимфатических сосудов уплотняется, в процесс вовлекаются крупные лимфатические узлы, после разрушения которых грибы проникают в кровоток и диссеминируют по всему организму. Результатом септикопиемического процесса являются множественные плотные узлы в различных участках кожи и гранулематозные инфильтраты во внутренних органах. Споротрихозные узлы представляют собой холодные абсцессы, при вскрытии которых образуются язвы, напоминающие сифилитические. Язвы заживают рубцом, под которым через некоторое время повторно формируется холодный абсцесс. Описаны случаи молниеносного течения заболевания, заканчивающиеся смертью больного. Изменения на слизистых оболочках представлены эритематозными, язвенными, вегетирующими и папилломатозными высыпаниями. Висцеральные формы клинически проявляются симптомами пиелонефрита, орхита, эпидидимита, реже регистрируются поражения легких, костей, суставов, сухожилий, мышц. Изолированное поражение кожи сопровождается наличием высыпаний в виде узелков, гнойников, перифолликулярных инфильтратов, интертригинозных, экзематоидных и язвенных поражений, грибовидных бородавчатых разрастаний.
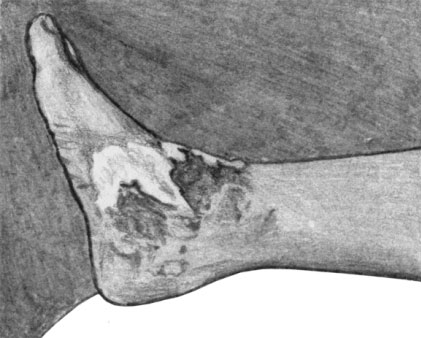
Грибовидный микоз
Диагностика
Кератомикозы
Диагноз разноцветного лишая ставят на основании клинической картины, обнаружения очагов микоза с помощью люминесцентной лампы (золотисто-желтое или буроватое свечение) и микроскопии (обнаружение чешуек гриба и его мицелия, круглых спор). Дифференциальный диагноз проводят с пигментным сифилидом, псориазом и другими дерматозами, себореей, розовым лишаем Жибера, хлоазмой, витилиго, пинтой и эритразмой.
Диагноз пьедры ставят при обнаружении образования каменной плотности и элементов гриба при микроскопии, а также культуры гриба при посеве. Дифференциальный диагноз проводят с ложной пьедрой, которая вызывается бактериями.
Дерматомикозы
Диагноз эпидермофитии ставят на основании данных объективного обследования пациента и выделения гриба. Дифференцируют эпидермофитию с микозом, обусловленным красным трихофитоном, эпидермофитией стоп, эритразмой.
Диагноз микозов стоп ставят при выявлении возбудителя: посев на среду Сабура (чешуйки кожи, соскобы с поверхности ногтей).
Кандидомикоз
Диагноз основывается на результатах общеклинических, иммунологических и бактериологических методов диагностики. Исследуемый материал сеют на дифференциально-диагностическую среду Сабура с последующей идентификацией возбудителей грибковой инфекции до вида.
Бластомикозы и гистоплазмоз
Диагностика бластомикозов основывается на данных клинической, клинико-инструментальной и лабораторной диагностики.
Лечение и профилактика
Кератомикозы
Лечение разноцветного лишая местное. Втирают в кожу пораженного участка фунгицидные и кератолитические средства: 60%-ный водный раствор гипосульфата натрия по 2—3 минуты, а после образования мелких кристалликов обрабатывают 6%-ным раствором неразведенной соляной кислоты. Курс длится 5—6 недель (метод Демьяновича). Важным условием является лечение заболеваний внутренних органов и потливости. Через 1—2 месяца (после стихания клинической картины) курс лечения повторяют. Профилактика заключается в дезинфекции одежды и белья.
Лечебные процедуры при пьедре включают ежедневное мытье головы горячим раствором сулемы 1 : 1000 или сулемовым уксусом с последующим вычесыванием волос частым гребнем и мытьем головы горячей водой с мылом. Быстрое выздоровление наступает при сбривании волос с поврежденных частей головы.
Дерматомикозы
Лечение эпидермофитии местное и общее. Смазывают очаги 1—2%-ной йодной настойкой в течение 3—5 дней, затем 3— 5%-ной серно-дегтярной мазью в течение 2—3 недель. Эффективны нипагин и нипазол в аэрозольной форме. Внутрь принимают 10%-ный раствор хлористого кальция и антигистаминные препараты.
Прогноз благоприятный. Профилактика: тщательное лечение, обследование контактных, санитарно-гигиенические мероприятия в очаге. В плане медикаментозной терапии микозов стоп показаны холодные примочки 1—2%-ным раствором резорцина, раствором перманганата калия 1 : 6000 — 1 : 8000. После установления грибкового характера заболевания применяют фунгицидные жидкости, мази и другие лекарственные формы: 1— 2%-ный спиртовой раствор анилиновых красителей, 2%-ную настойку йода, нипагин, уксусную кислоту. В мазях должна содержаться ундециленовая кислота, нипагин, нипазол, сера (от 3 до 10%), деготь (2—10%), салициловая кислота (2—3%). Обязательно назначают десенсибилизирующую терапию: 10%-ный хлористый кальций внутрь или внутримышечно, димедрол, пипольфен и другие седативные средства (валериана, пустырник). Витамины группы В, витамин С. Лечение ногтей проводят с помощью кератолитического пластыря, фунгицидными жидкостями и мазями.
Прогноз: заболевание нередко принимает хроническое течение с обострениями в весенне-летний период.
В обязательном порядке проводят терапию трихофитии гризеофульвином (таблетка по 0,125 г) из расчета 15 мг/кг в сутки. Суточная доза назначается ежедневно до первого отрицательного анализа на грибы волос и чешуек, что наблюдается на 15—25-й день от начала лечения. Затем антибиотик назначают через день в той же дозе 2 недели, а далее 1 раз в три дня 2 недели. Местно проводится йодно-мазевая терапия очагов: 3—5%-ная настойка йода утром, а на ночь наносят и слегка втирают серно-салициловую или серно-дегтярную мази. Волосы на голове перед началом лечения остригают машинкой, затем сбривают 1 раз в неделю до окончания лечения. Учитывая клиническую картину, проводят симптоматическое лечение.
Прогноз в большинстве случаев благоприятный. Исключение составляют случаи трихофитии волосистой части головы, когда лечение начато поздно, так как в этом случае формируются обширные рубцовые изменения.
Профилактика: обследование, санитарнопросветительская работа.
Больные с локализованными поражениями при микроскопии на волосистой части головы и множественными очагами поражения на туловище должны лечиться стационарно. Гризеофульвин назначают в суточной дозе 22 мг/кг через день (в течение 2 недель) до отрицательного анализа на грибы (3 отрицательных анализа на грибы с интервалом 5—7 дней). При невозможности пользоваться гризеофульвином используют 4%-ный эпилиновый пластырь.
При поражении только гладкой кожи применяют 2—5%-ный йод, фунгицидные растворы (микосептин, салифунгин, нитрофунгин) утром и серно-салициловую мазь вечером. Для лечения поражения пушковых волос применяют 5%-ный гризеофульвиновый пластырь, а для удаления единичных светящихся волос на голове используют электрокоагуляцию. Для повышения иммунитета применяют бактериальные пирогены (пирогенал, продигиозан), инъекции гаммаглобулина, витамин В1. Питание должно быть полноценным, калорийным. Прогноз в большинстве случаев благоприятный. Профилактические мероприятия заключаются в осмотре контактных каждые 5 дней.
Лечение фавуса осуществляют гризеофульвином, как при трихофитии, а также применяют йодно-мазевую терапию.
Без лечения заболевание может длиться десятки лет и приводить к полному облысению. При внутренних формах прогноз обычно неблагоприятный. Профилактика: всех контактных регулярно и тщательно осматривают на предмет выявления атипичных форм.
В населенных пунктах, где выявлен больной, должны осуществляться массовые повторные осмотры населения в течение 3 лет. Проводится заключительная и текущая дезинфекция в очаге.
Кандидомикоз
Легкие формы кандидозных поражений кожи и слизистых оболочек могут закончиться самоизлечением. Хронический кандидозный процесс требует серьезной медикаментозной терапии в комплексе с мероприятиями по уходу за больным. Важным условием успешного лечения является усиленное питание, которое должно соответствовать возрасту пациента, содержать достаточное количество белков и витаминов. Необходимо отменить антибактериальные препараты, устранить дисбактериоз, восполнить недостаток гормонов, провести курс общеукрепляющей терапии. Из медикаментозных средств показаны следующие препараты: нистатин, леворин, амфоглюкамин, микогептин, амфотерицин В. Нистатин и леворин применяют при наружном и висцеральном (внутреннем) кандидозе в дозе от 500 тыс. до 1 млн ЕД в сутки двухкратными 2—3-недельными курсами с 7-дневным перерывом. В качестве лекарственных форм этих препаратов для наружного применения используют 5%-ные мази, лосьоны, суспензии и растворы.
Поражение органов дыхания является показанием для назначения ингаляций водорастворимой натриевой соли леворина. Амфоглюкамин, микогептин, амфотерицин В назначают при висцеральных гранулематозных поражениях. Иммунотерапию кандидозных заболеваний осуществляют с помощью убитых вакцин и растворимых фракций грибов.
Для лечения поверхностных очагов или распространенных форм применяют раствор каприлата натрия, 1—2%-ный раствор йода, спирто-водные растворы эозина (в 20%-ном алкоголе), серно-салициловую мазь Уайтфильда, фуксиновую смесь Кастеллани. Слизистые оболочки обрабатывают 10%-ным раствором буры в глицерине, раствором Люголя на глицерине, 1—2%-ным раствором питьевой соды в течение 5—7 дней. В дальнейшем курс лечения продолжают в течение 2—3 недель с профилактической целью. При тяжелом течении показано местное применение нистатина в возрастных дозах. Поражение влагалища является показанием для назначения промываний или его тампонады 2%-ным раствором буры, 10%-ным раствором бикарбоната натрия, раствором Люголя.
Прогноз при наличии поверхностных кандидозных поражений и проведении интенсивной терапии благоприятный, при септическом течении — всегда осторожный.
Бластомикозы
Лечение криптококкоза должно быть комплексным. Важное значение необходимо придавать усиленному питанию больного (диета, бедная тиамином). Консервативным средством лечения является назначение амфотерицина В (внутривенно капельно из расчета 0,2—1 мг в сутки в течение 3—4 месяцев); хирургическое лечение — удаление локализованных криптококкозных очагов.
Из медикаментозных средств при североамериканском бластомикозе показано применение амфотерицина В внутривенно капельно в суточной дозе 12,5—50 мг, повторные курсы нистатина по 4—5 млн ЕД в сутки в течение 3 недель. Десенсибилизирующую терапию проводят путем подкожного введения постепенно возрастающих доз вакцины, начиная с 0,1—0,2—0,3 до 1 мл через каждые 2 дня в разведении 1 : 100 (если аллергическая реакция измеряется 2 см2), 1 : 1000 (если аллергическая реакция измеряется 3 см2) и 1 : 10 000 см2 (если реакция превышает 3 см2). Неплохие результаты получают при использовании йодотерапии совместно с рентгенооблучением, нанесением на очаги СО2 и хирургическим вмешательством. Прогноз при кожных формах благоприятный, а при диссеминированных — сомнительный. Продолжительность заболевания в большинстве случаев составляет не менее 2 лет.
Лечение при дермальных поражениях южноамериканского бластомикоза включает ежедневное введение антибиотика сарамицина из расчета 4 мг/кг подкожно. Ограниченные очаги подлежат кюретажу, осуществляют иссечение карманов. Показано строгое соблюдение постельного режима. При висцеральных и смешанных формах назначают введение амфотерицина В в сочетании с некоторыми сульфаниламидными препаратами (сульфапиридин, сульфадиазин и др.).
Лечение келоидного бластомикоза малоэффективно. Показано назначение противогрибковых препаратов внутрь (нистатин, леворин) или внутривенно (амфотерицин В). В качестве медикаментозной терапии пораженных участков кожи применяют препараты йода.
Лечебные мероприятия при кокцидиоидном микозе носят комплексный характер и направлены на повышение защитных сил организма. Витаминотерапия показана в течение всего периода болезни. Из противогрибковых средств применяют амфотерицин В внутривенно капельно, внутрь спинно-мозгового канала. Некоторый эффект дают повторные переливания крови, кровезаменителей, плазмы, гидролизатов белка. К хирургическому вмешательству прибегают при наличии абсцедирующей мягкой кокцидиомы, легочного кровотечения, периферического расположения каверн с прорывом в плевру, при увеличении каверн и при их вторичном инфицировании, для иссечения свищевых ходов, вскрытия абсцессов.
Редкие микозы
Лечение риноспоридиоза включает хирургическое удаление полипозных очагов с последующей электрокоагуляцией тканей для предупреждения рецидива.
Местно при хромомикозе применяют мази следующего состава: салициловая кислота (1,0 г), бензойная кислота (2,0 г), сера осажденная (3,0 г), кальциферол (3 ампулы по 600 тыс. ЕД), вазелин (15,0 г), ланолин (15,0 г). Положительный эффект отмечается при использовании витамина D курсами по 2 месяца с интервалом 2—3 недели в течение 3—6 месяцев. Тяжелое течение является показанием для назначения амфотерицина В внутривенно капельно из расчета 1,0— 1,5 г/кг в сутки. В некоторых случаях прибегают к хирургическому вмешательству (иссечение, кюретаж, диатермокоагуляция).
Гистоплазмоз
Основным методом лечения является общеукрепляющая терапия, полноценное питание, поливитамины. Из симптоматических средств применяют анальгетики, жаропонижающие, седативные и антигистаминные препараты. При тяжелом течении заболевания показано применение противогрибковых средств длительными курсами (внутрь, внутривенно).
Плесневые микозы
Лечение плесневых микозов имеет общие принципы. Антигрибковая терапия при генерализованных формах включает внутривенное капельное введение амфотерицина В. При легочных формах инфекции показаны ингаляции с натриевой солью нистатина или леворина, внутрь назначают амфоглюкамин, микогептин, гамицин и другие препараты той же группы. При наличии местных поражений применяют фунгицидные средства. В некоторых случаях (формирование каверн и полостей, свищей) прибегают к хирургическому вмешательству.
Споротрихоз
В лечении споротрихозной инфекции значительное место отводится препаратам йода в больших дозировках (по 3—6 г йодида калия в день в течение 4—5 месяцев). При тяжелом течении показано интравенозное введение 10%-ного раствора йодида натрия по 5—10 мл ежедневно. После окончания парентерального введения препарата йодид калия применяют на протяжении 4—6 недель. Как дополнительное терапевтическое средство используют спиротрихин по 0,2—1,3 мл в разведении 1 : 1000 (специфическая иммуногенная терапия). При тяжелом течении заболевания проводят курс антигрибковой терапии (нистатин, леворин, амфотерицин В). К хирургическому вмешательству прибегают при формировании незаживающих язв, при некротизации лимфатических узлов. Папилломатозные очаги удаляют путем криотерапии, рентгенотерапии и электрокоагуляции.