СИФИЛИС — Медицинский справочник
Содержание страницы
Определение
Сифилис — инфекционное заболевание, передающееся половым путем, вызывается бледной трепонемой и имеет характерную периодизацию в течении. Сифилис склонен к хроническому и рецидивирующему течению, поражает все органы и системы.
В настоящее время заболеваемость сифилисом возросла настолько, что он вновь считается банальной инфекцией. Особую трудность в диагностике представляют стертые и атипичные формы заболевания, получившие широкое распространение в связи с использованием пациентами для самолечения различных антибактериальных препаратов.
Этиология, эпидемиология, патогенез и патанатомия
Возбудитель сифилиса — бледная трепонема, относящаяся к роду трепонем, семейству спирохетацеа (спирохетозы (см.)) — проникает в организм человека через поврежденную кожу или слизистые оболочки. Источник инфекции — больной человек. Заразными считаются больные с первичным и вторичным (свежим и рецидивным) сифилисом, а также ранним врожденным и ранним скрытым сифилисом. Особенно активно возбудитель выделяется при первичном сифилисе — со дна язв при твердом шанкре. Основной путь заражения — прямой половой контакт с больным, однако в настоящее время увеличилось число случаев бытового сифилиса (заражение через предметы обихода). Различные биологические жидкости — слюна, пот, моча, слезы, грудное молоко, кровь — являются заразными у больных ранним сифилисом, так как в местах образования секрета и на их пути могут располагаться сифилитические очаги, откуда бледные трепонемы проникают в секрет. Врожденный сифилис имеет трансплацентарный путь инфицирования.

Бледная спирохета в электронном микроскопе
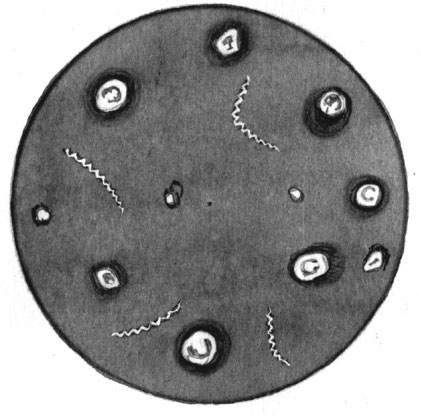
Бледные спирохеты в «темном поле»
Трепонемы (от латинского treponema — вид спирохет) — это тонкие и гибкие клетки с 12—14 завитками. Они не имеют видимой в микроскоп осевой нити или осевого гребня. Концы трепонем заострены или закруглены. Величина трепонем составляет 10—13 мкм в длину и 0,13—0,15 мкм в ширину.
Трепонемы подвижны (обладают вращательным, поступательным, сгибательным и волнообразным движением), плохо воспринимают красители. По методу Романовского—Гимзы окрашиваются в бледно-розовый цвет; это объясняется незначительным содержанием нуклеопротеидов в их теле.
К патогенным для человека трепонемам относятся:
- бледная трепонема, вызывающая у человека венерический и врожденный сифилис во всех странах мира и беджель (невенерический сифилис) на юго-востоке средиземноморской зоны;
- трепонема пертену, вызывающая фрамбезию в тропических странах Африки, Юго-Восточной Азии, на западных тихоокеанских островах и в тропических странах Южной Америки;
- трепонема каратеум, вызывающая пинту, или карате, в Мексике, Центральной Америке, тропических странах Южной Америки, в Вест-Индии и на Кубе.
Под влиянием факторов внешней среды и лечебных препаратов трепонемы в ряде случаев свертываются в клубки, образуя цисты, покрытые непроницаемой муциноподобной оболочкой; они длительное время могут находиться в организме больного в латентном состоянии; при благоприятных условиях цисты превращаются в зерна, а затем в типичные спиралевидные трепонемы. Цистообразование — одна из защитных форм существования трепонем, позволяющая им противостоять действию препаратов, применяемых для лечения больных сифилисом.
Возбудитель сифилиса чувствителен к высыханию, колебаниям температуры. Вне человеческого организма бледная трепонема быстро гибнет, при соприкосновении с обычными дезинфицирующими средствами (70%-ный спиртовой раствор, сулема, даже мыльная вода) погибает мгновенно, нагревание до 48 °С губит трепонемы через 30 мин. Бледная трепонема паразитирует не в крови, а в тканях. Поэтому для диагностики исследуют тканевую жидкость эрозий и язв первичного периода и жидкость, добытую путем пункции лимфатических узлов.
Неповрежденные кожа и слизистые оболочки непроницаемы для бледных трепонем. Внедрение их в организм происходит обычно через небольшие повреждения кожи и полости рта, а также других участков (очень редко). Повреждения кожи на руках опасны для медицинского персонала, особенно стоматологов, хирургов и акушеров-гинекологов. Подобные мелкие повреждения рекомендуется заклеивать липким пластырем.
Бледные трепонемы разносятся по организму с током крови и лимфы, активно размножаются и периодически попадают в различные органы и ткани, что вызывает разнообразные клинические проявления заболевания. Со временем нарастает сенсибилизация организма, что вызывает бурную реакцию даже при наличии небольшого числа возбудителей. Реакциями сенсибилизации обусловлена динамика симптомов при длительном течении заболевания.
В течении сифилиса выделяют первичный, вторичный и третичный периоды; выделяют также скрытый и висцеральный сифилис и сифилис нервной системы (прогрессивный паралич и спинная сухотка).
Инкубационный период в среднем составляет 20—40 дней. На месте внедрения трепонемы образуется небольшая эрозия — так называемый твердый шанкр. Никаких клинических симптомов, указывающих на заражение, нет.
Первичный период — период от появления твердого шанкра до возникновения первых высыпаний. Продолжительность первичного периода — 6—7 недель. Обычно через неделю после появления твердого шанкра увеличиваются регионарные лимфоузлы. У некоторых больных отмечается воспаление лимфатического хода, идущего от шанкра к увеличенным лимфатическим узлам (сифилитический лимфангит). Других симптомов нет. Иногда наблюдаются общее недомогание, слабость, умеренная лихорадка, анемия (см.).
Твердый шанкр (первичную сифилому) называют еще первичный склероз; он имеет вид плотного инфильтрата с поверхностной эрозией или язвой на месте внедрения трепонемы, дно и края язвы хрящеподобной консистенции. К концу первичного периода увеличиваются все лимфатические узлы (сифилитический полиаденит).
Первичный сифилис подразделяют на:
- первичный серонегативный — первые 3—4 недели после появления твердого шанкра, когда серологические реакции еще отрицательные;
- первичный серопозитивный — следующие 3—4 недели, когда реакция уже положительная;
- скрытый период.
Помимо типичных, имеются и бессимптомные формы, которые впоследствии приводят к возникновению поздних нервных и висцеральных проявлений заболевания.
Во вторичном периоде на коже и слизистых оболочках появляются различные высыпания, которые могут исчезать, сыпь у одних больных может быть обильной и яркой, у других — слабой и незаметной. Кроме кожи и слизистых, могут поражаться кости, внутренние органы, нервная система. Лимфатические узлы увеличены. Серологические реакции положительны почти у всех больных. Длительность вторичного период составляет три года.
В ходе вторичного периода сифилиса различают вторичный свежий сифилис (первая вспышка сыпи), вторичный рецидивный сифилис (повторные вспышки сыпи) и латентный, или скрытый, сифилис. При вторичном сифилисе наблюдается генерализация процесса с высыпанием на коже и слизистых оболочках сифилид (розеолы, папулы, пустулы, широкие кондиломы).
Третичный сифилис (гуммозный) отмечается не у всех больных. Для него характерно наличие в любых органах и тканях очагов поражения, которые приводят к тяжелому нарушению функций. Течение третичного сифилиса длительное. В коже, подкожной клетчатке, внутренних органах образуются папулы, бугорки, гуммы или гуммозные инфильтраты, склонные к распаду. Различают активный третичный сифилис и скрытый третичный сифилис. Серологическая проба часто отрицательная. Для третичного сифилиса характерно образование солитарных гумм и гуммозных инфильтратов в одном или нескольких органах. Особенно часто поражаются начальные отделы аорты. Переход воспалительного процесса со стенки аорты на аортальные клапаны приводит к формированию сифилитического аортального порока. Поздние проявления сифилиса характеризуются поражением нервной системы — нейросифилисом — в виде спинной сухотки и прогрессивного паралича, когда трепонемы в большом количестве локализуются в мозговой ткани, обусловливая глубокие органические и функциональные изменения центральной нервной системы. Многие ученые эти понятия относят к четвертичному сифилису.
Врожденный сифилис возникает при внутриутробном (трансплацентарном) заражении плода и подразделяется на ранний и поздний. При раннем врожденном сифилисе кожные сифилиды (диффузные папулезные высыпания) сочетаются с деструктивным остеохондритом и межуточным воспалением внутренних органов с появлением в них «милиарных гумм». Печень при этом становится коричневой и плотной («кремниевая печень», легкие — плотными и белыми («белая пневмония»). Изменения при позднем врожденном сифилисе сходны с таковыми при приобретенном третичном сифилисе.
Клиническая картина
Клиническая классификация сифилиса выделяет следующие формы:
- сифилис первичный серонегативный;
- сифилис первичный серопозитивный;
- вторичный свежий сифилис;
- вторичный рецидивный сифилис;
- третичный активный сифилис;
- третичный скрытый сифилис;
- скрытый сифилис;
- сифилис плода;
- ранний врожденный сифилис;
- поздний врожденный сифилис;
- скрытый врожденный сифилис;
- висцеральный сифилис;
- сифилис нервной системы.
Различают несколько вариантов течения сифилиса:
- обычное течение;
- злокачественное течение, которое характеризуется, помимо резко выраженной сыпи, различными расстройствами общего состояния (анемия (см.), кахексия (см.), головные боли);
- стертое течение, когда вторичные рецидивы отсутствуют, а кожные проявления ограничиваются только шанкром и розеолой;
- скрытый сифилис (длительное бессимптомное течение) — случаи заболевания, протекающие без видимых явлений, но дающие положительные серологические реакции;
- сифилис без твердого шанкра, или трансфузионный сифилис: если инфекция заносится в кровь, то она проявляется через 2—2,5 месяца сыпями вторичного периода.
Через несколько часов с момента внедрения трепонем в кожу или слизистую оболочку они попадают в лимфатические и кровеносные сосуды и быстро распространяются по всему организму. При этом лимфатическая система служит еще и местом интенсивного размножения трепонем. Несмотря на быструю диссеминацию возбудителя, клинически болезнь долго не проявляется.
Длительность инкубационного периода зависит от многих факторов, таких как возраст больного, сопутствующие хронические заболевания, интоксикации, лечение препаратами группы имидазола и мышьяка, лечение кортикостероидами и небольшими дозами антибиотиков; кроме того, может извращаться клиника. В настоящее время отмечается некоторое удлинение инкубационного периода, особенно при лечении антибиотиками каких-либо параллельно текущих заболеваний (ангины (см.), пневмонии (см.) и т. д.). Укорочение инкубационного периода наблюдается при массивном обсеменении, когда входных ворот 2 и более.
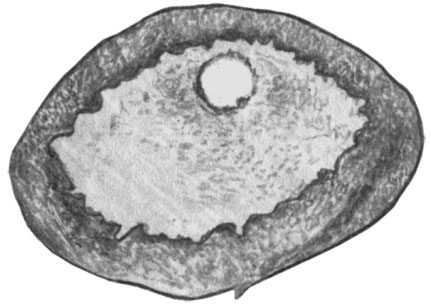
Сифилитический панартериит (поражение всех слоев стенки) основной артерии мозга со значительным разрастанием внутренней оболочки и сужением просвета
Первичный сифилис
Первичный период характеризуется наличием твердого шанкра и поражением лимфатических узлов. У отдельных людей наблюдаются общие симптомы: повышение температуры, анемия (см.), лейкоцитоз. Начало первичного периода сифилиса характеризуется возникновением первичного аффекта на месте внедрения бледной трепонемы через кожу или слизистые оболочки. Развитие его начинается с возникновения красноватого воспалительного пятна, которое затем инфильтрируется и принимает вид папулы. Затем происходит эрозирование ее поверхности.
Твердый шанкр может развиваться в любом участке кожи или слизистых, но только на месте внедрения инфекции. Сформированный шанкр — гладкая безболезненная эрозия или язва с правильными округлыми или овальными очертаниями синюшно-красного цвета. Под ней при пальпации ощущается плотноэластический инфильтрат. Дно эрозии гладкое, блестящее, края приподняты над уровнем кожи. Примерно у 40% больных эрозия трансформируется в более или менее глубокую язву с плотными краями и дном, покрытым грязно-серым налетом, здесь присутствует обильное отделяемое с примесью гноя.
Различают разновидности шанкра по локализации — половой и внеполовой; по количеству — одиночный и множественный; по размеру — карликовый (1—3 мм) и гигантский (1,5—2 см); по очертаниям — округлый, овальный, полулунный, щелевидный и герпетический; по характеру поверхности — эрозивный, язвенный и корковый. Размеры, форма и глубина язвы зависят в большой степени от состояния макроорганизма, наличия сопутствующей патологии и локализации первичного аффекта.
Бывает скрытый шанкр. У мужчин он локализуется в уретре, на головке полового члена, крайней плоти, в ладьевидной ямке, а симптомами напоминает подострую гонорею (см.). Выделения цвета мясных помоев, увеличение паховых лимфоузлов, уплотнение полового члена помогают установить диагноз. У женщин твердый шанкр чаще локализуется на шейке матки и на половых губах, не вызывая никаких ощущений. Обычно происходит увеличение глубоких тазовых лимфатических узлов. Однако возможна перигенитальная и перианальная локализация, а также локализация на коже лица, груди и пр.
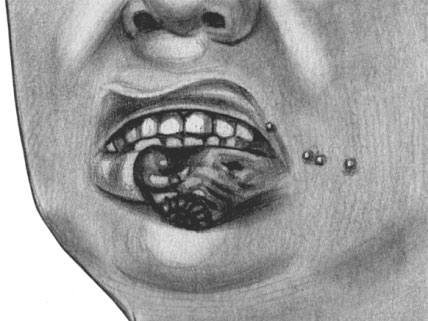
Первичная сифилома на красной кайме губ
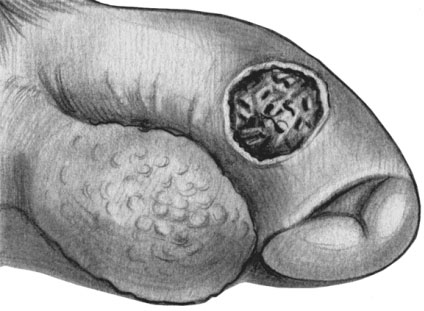
Первичная сифилома (эрозивная форма) на половых органах мужчины
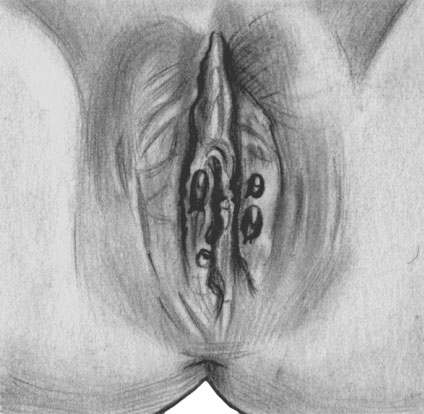
Первичная сифилома (эрозивная форма) на половых органах женщины
Кроме типичных твердых шанкров, различают и атипичные шанкры:
- индуративный отек, когда уплотнение под эрозией распространяется далеко за ее пределы, обычная локализация — нижняя губа, крайняя плоть, большие половые губы;
- шанкр-панариций, внешне напоминающий панариций (см.). Локализуется на дистальной фаланге указательного пальца — она припухает, становится багрово-красной, мягкие ткани плотно инфильтрированы. Шанкр-панариций имеет вид глубокой с неровными краями и дном язвы, покрытой грязно-серым налетом. Сходство с панарицием усиливают боли;
- шанкр-амигдалит локализуется на миндалинах, последние распухают, краснеют, уплотняются, повышается температура, появляются симптомы интоксикации, увеличиваются лимфоузлы. И только плотность миндалин, характерный вид лимфатических узлов, неэффективность лечения, применяемого при ангине (см.), позволяют поставить диагноз;
- смешанный шанкр развивается чаще при одновременном заражении сифилисом и мягким шанкром (см.). В результате разницы в длительности инкубационного периода обеих инфекций вначале развивается язва мягкого шанкра, которая начиная с 4—5-й недели постепенно уплотняется; очищается, края ее выравниваются и принимают вид, свойственный твердому шанкру, а через неделю появляются и характерные сопутствующие фоны. Развитие признаков вторичного сифилиса запаздывает на 3— 4 месяца, то же самое может быть и серологически.
При присоединении вторичной гнойной инфекции твердый шанкр может осложниться развитием острого воспаления по периферии. При внедрении фузоспириллезного симбиоза возникает некроз (см.) дна и краев (гангренизация твердого шанкра). Повторная гангренизация (фагеденизм) наблюдается обычно у алкоголиков и приводит к значительному разрушению тканей.
Экстрагенитальная локализация твердого шанкра представляет наибольшую эпидемическую опасность для бытового заражения, кроме того, она трудна в диагностике. Например, шанкр-панариций практически не отличается от банального панариция.
Регионарный лимфаденит (см.) (сопутствующий бубон) — это постоянный признак первичного сифилиса. Развивается всегда в лимфатических узлах, близко лежащих от места расположения шанкра. Например, при локализации шанкра на половых органах бубон развивается в паховых областях, при локализации на соске — в подмышечной впадине. Лимфатические узлы увеличиваются, безболезненные, плотные, подвижные, кожа не изменена. Сопутствующий бубон может нагнаиваться.
Выраженный регионарный лимфаденит развивается через 5—8 дней после появления твердого шанкра. Лимфатические узлы могут быть увеличены в различной степени, однако всегда остаются безболезненными. В последнее время увеличилось число случаев заболевания без выраженного регионарного лимфаденита (до 10%). С другой стороны, отмечены и гиперергические реакции — резкое увеличение лимфатических узлов, образование их конгломератов, явления периаденита, выраженная болезненность.
При регионарном лимфангите между твердым шанкром и сопутствующим бубоном под неизмененной кожей прощупывается плотный, подвижный и безболезненный тяж. Толщина его колеблется от толщины струны до гусиного пера. Его обычная локализация — спинка полового члена.
Лимфангит в настоящее время — большая редкость, воспаление лимфатических сосудов на протяжении от твердого шанкра до регионарного лимфоузла встречается лишь у 8% больных. Чаще всего обнаружить его у мужчин можно при локализации твердого шанкра на головке полового члена в виде плотноэластического тяжа, болезненного при пальпации, на спинке полового члена (дорсальный лимфангит).
Сифилитический полиаденит — после возникновения бубона постепенно увеличиваются все лимфоузлы. Лимфатические узлы плотные, подвижные, безболезненные. Полностью развивается полиаденит к концу первичного периода. Это один из важнейших признаков вторичного сифилиса, когда отмечается умеренное увеличение всех групп лимфоузлов, сопровождающееся нерезкими общими явлениями — субфебрильной (редко фебрильной) температурой, общей слабостью, недомоганием, повышенной утомляемостью.
Вторичный сифилис
Вторичный период характеризуется наличием сыпей. Чаще они поверхностные, их появление не сопровождается повышением температуры, сыпи появляются исподволь, на протяжении нескольких недель, имеют медно-красную или «ветчинную» окраску. При свежем вторичном сифилисе количество высыпных элементов велико, они расположены симметрично и вне мест раздражений, не сливаются; при рецидивах их меньше, расположены они асимметрично, образуя причудливые фигуры в виде колец, дуг, гирлянд.
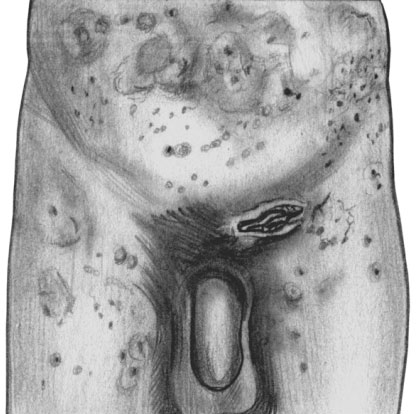
Шанкр на лобке и папулезная сыпь на коже
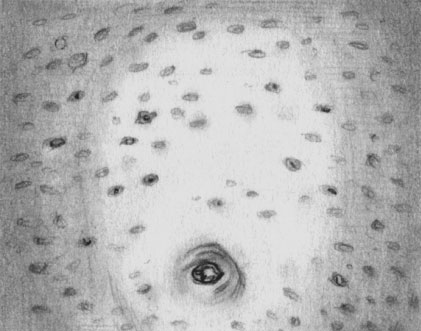
Сифилитическая розеола
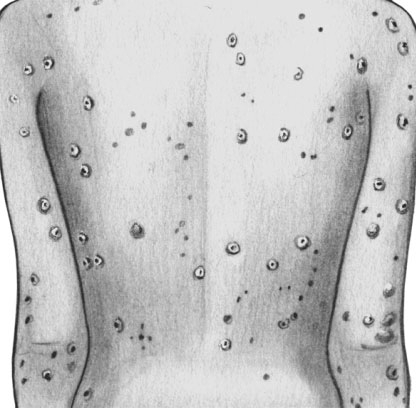
Папулезный сифилид
Сифилиды вторичного периода кожи и слизистых оболочек бывают пятнистыми (розеолезными), узелковыми (папулезными), гнойничковыми (пустулезными), пигментными (лейкодерма); встречается также облысение (алопеция).
Сифилитическая розеола — это пятна бледно-розового цвета размером с чечевицу, неправильной или округлой формы, не возвышающиеся над кожей. При надавливании исчезают, не шелушатся. Располагаются на боковых поверхностях туловища, животе, спине, бывают сливные. Элементы держатся в течение 2—3 недель, затем исчезают. Без лечения могут неоднократно рецидивировать. Различают несколько видов розеолы: свежая возвышающаяся, сливная, зернистая, шелушащаяся, рецидивная.
Папулезный сифилид встречается в форме сухих и влажных папул. Сухие папулы в свою очередь бывают лентикулярные (чечевицеобразные), резко отграниченные, плотные на ощупь и возвышающиеся над кожей.
Папулезный милиарный сифилид — конусообразные, плотные, бледно-розовые папулы величиной от макового зерна до булавочной головки с маленькой чешуйкой на поверхности. После лечения остаются пигментные пятна. Себорейные папулы встречаются на участках кожи, богатых сальными железами: на коже лба, в носогубных и подбородочных складках. После исчезновения также остаются коричневые пятна и шелушения. Локализуются на боковых поверхностях туловища, груди, животе и на половых органах; если папулы локализуются на лбу, поражение называется «короной Венеры». Могут встречаться высыпания на ладонях и подошвах.
Среди влажных сифилидов большое значение имеет мокнущий папулезный сифилид. Выглядит как папула при локализации в естественных складках кожи (половые органы у женщин, мошонка, подмышечные впадины, кожа заднего прохода). Папула бывает синего цвета, с обильным серозным отделяемым. Без лечения существует долго.
Сифилитические папулы часто в зависимости от локализации меняют структуру поверхности (на слизистых — эрозии, омозолелые, с шелушением на ладонях и подошвах, вегетирующие в складках половых органов и анусе — широкие кондиломы).
Сифилитические пустулы (пустулезный сифилид) в настоящее время встречаются достаточно редко, проявляются в виде гнойничков различного размера на плотном основании, имеют тенденцию к изъязвлению. Пустулезный сифилид развивается у ослабленных и истощенных людей. Элементы сифилиса склонны к гнойному расплавлению.
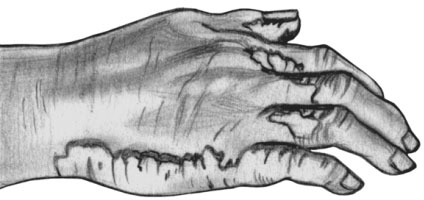
Сифилитические бляшки на кисти
Сифилиды могут локализоваться на слизистых зева, гортани. Различают эритематозную сифилитическую ангину (см.); она проявляется резко отграниченной синюшнокрасной эритемой, поверхность богата трепонемами и поэтому заразна.
Папулезная сифилитическая ангина — папулы в зеве и на мягком небе разрастаются, сливаются, поэтому очень беспокоят больных. Могут появиться осиплость и афония.
Сифилитическая лейкодерма — пятнистая или «кружевная» гипопигментация кожи шеи. Лейкодерма чаще встречается у женщин. На боковых поверхностях шеи развиваются белесые круглые и овальные образования.
Сифилитическая алопеция — быстро развивающееся мелкоочаговое или диффузное поредение волос, в том числе бровей, ресниц, усов, бороды без наличия воспалительных изменений кожи. Алопеция встречается в течение первого года болезни. На голове возникают круглые проплешины величиной с монету.
При поражении внутренних органов часто в процесс вовлекаются печень, почки, желудок, кости, суставы. В ряде случаев отмечается развитие периоститов, остеопериоститов (ночные боли в костях, чаще всего ног), полиартритических синовитов с гидрартрозами, гепатитов (см.), нефритов (см.), гастритов (см.) со свойственной им неспецифической симптоматикой, полиневритов (см.) и менинговаскулярного сифилиса.
На всем протяжении вторичного сифилиса серологические реакции положительны. Однако встречаются и серонегативные формы заболевания. Значительные трудности в диагностике представляют собой стертые и малосимптомные формы вторичного сифилиса.
Вторичный сифилис без лечения длится 3—4 года и характеризуется волнообразным течением. Высыпания обычно проходят самостоятельно через 2—3 месяца, после чего на неопределенное время наступает латентный период. После различных провоцирующих моментов — физического или нервного перенапряжения, параллельно текущих заболеваний, различного рода травм — высыпания появляются вновь. Начинается рецидив вторичного сифилиса, который затем вновь сменяется латентным периодом.
Между вторичным и третичным периодами существует скрытая стадия болезни — латентный период, когда трепонемы в организме существуют в виде цистных форм.
Третичный сифилис
Третичным сифилисом могут поражаться любые органы и ткани, но чаще сосудистая и нервная система, кожа и кости.
Третичный период сифилиса возникает при отсутствии адекватного лечения на 4— 5-м году болезни и длится до конца жизни. Однако чаще всего он развивается гораздо позже. При бессимптомном течении третичный сифилис может быть выявлен через 30 и более лет от момента заражения. В 97% случаев между вторичным и началом третичного сифилиса имеется скрытый период. Проявления третичного сифилиса отличаются наибольшей тяжестью, однако в последнее время отмечается более благоприятное течение.
В отличие от вторичного третичный сифилис имеет некоторые особенности:
- высыпания не имеют распространенного характера;
- высыпания изъязвляются и приводят к разрушению тканей;
- отмечается поражение жизненно важных органов;
- после излечения остаются рубцы;
- симметричности высыпаний нет.
Третичный период сифилиса имеет ряд характерных особенностей. Прежде всего это волнообразное течение с редкими рецидивами и многолетними латентными периодами. Другой особенностью является то, что сифилиды третичного периода малозаразны, так как в них находится очень небольшое количество бледных трепонем. Третичные сифилиды развиваются и регрессируют медленно (месяцы и годы). Островоспалительные явления отсутствуют, субъективные ощущения — тоже. Локализуются третичные сифилиды преимущественно в местах травм.
Третичные сифилиды бывают бугорковыми и узловыми. Бугорковый сифилид — скопление клеточного инфильтрата в толще дермы. Он выступает над поверхностью кожи, имеет полушаровидную форму и плотноэластическую консистенцию, его размер — от просяного зерна до горошины. Цвет бугорков — от темно-красного (сначала) до бурого. Поверхность первоначально гладкая, затем шелушащаяся или покрытая корочкой. Разрешение бугорковых сифилидов протекает как рассасывание или изъязвление с последующим рубцеванием. Рубцы имеют характерный мозаичный вид с депигментацией по краям. Субъективные ощущения у больных отсутствуют, что позволяет им не обращаться к врачу.
Различают следующие виды бугоркового сифилида: сгруппированный, площадкой и карликовый ползучий.
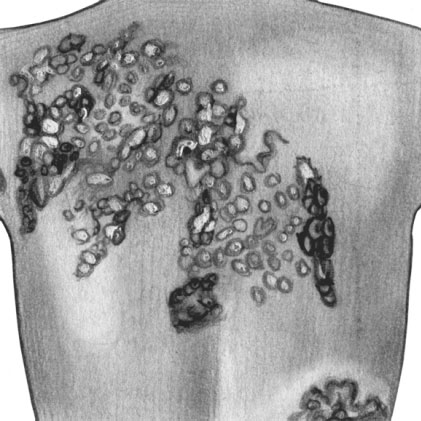
Сгруппированный бугорковый сифилид
Сифилитическая гумма — безболезненный узел в толще подкожной клетчатки. Гуммы обычно бывают одиночными, локализованы чаще всего на голове, голенях и предплечьях, но может встречаться и несколько гумм различной локализации. В развитии гуммозного сифилида выделяют следующие стадии: развитие и рост, размягчение, спаивание с кожей, изъязвление, расплавление и отторжение гуммозного стержня с последующим рубцеванием. Гумма достигает значительных размеров (до грецкого ореха), при спаивании с кожей приобретает синюшную окраску, затем в центре происходит изъязвление с отделением небольшого количества клейкой жидкости и образованием некротического гуммозного стержня.
Гуммозная язва безболезненна, имеет четкие границы и валикообразные края. Гуммозный стержень представлен серо-желтой некротической тканью, после его отторжения язва очищается, и формируется очень стойкий, втянутый в центре рубец звездчатой формы. Иногда гумма может быть поражена вторичной гноеродной инфекцией. В ряде случаев гуммы могут сливаться между собой с образованием гуммозных инфильтратов — очагов с четко отграниченными краями, развивающимися так же, как и одиночная гумма. Через некоторое время язва очищается, уплотняется и заживает круглым рубцом, который затем становится бесцветным (звездчатым). Часто язвы захватывают не только кожу, но и мышцы, надкостницу, кости, кровеносные сосуды, вызывая их разрушение. Или, наоборот, гуммы из глубоких тканей иррадиируют в кожу. Бывает, что гумма рассасывается.
Среди гуммозных сифилид слизистых оболочек выделяют гуммы носа, мягкого неба, языка и глотки. При гуммах носа гуммозный процесс начинается с перегородки носа. Усиливаются слизистые выделения, которые становятся гнойными и превращаются в массивные, резко пахнущие, трудноотделяемые корки. Дыхание через нос затруднено, при удалении корок возникают носовые кровотечения. Разрушается сошник, и образуется седловидный нос с вдавленным широким переносьем. Гумма мягкого неба наблюдается в виде утолщений мягкого неба с изменением окраски, в дальнейшем наступает распад и образование прободных отверстий, что происходит неожиданно.
Гуммозное поражение языка бывает в двух формах:
- гуммозный глоссит (см.) в виде одиночного узла;
- склерозирующий глоссит, при котором язык полностью гипертрофируется, становится плотным и бугристым.
Затем язык сморщивается и уменьшается в размерах. Затрудняются речь и процесс пережевывания. Возникает гнусавость голоса, а при глотании происходит попадание пищи в полость носа.
Гуммами глотки поражается задняя стенка глотки. Гумма вызывает боль при глотании в период изъязвления, после чего появляется рубец. Образуются деформации зева, глотание затрудняется.
Третичный сифилис внутренних органов характеризуется наиболее тяжелым поражением внутренних органов, нервной системы, костей и суставов. Поражение внутренних органов может сочетаться с поражением кожи и слизистых оболочек. Чаще всего страдает сердечно-сосудистая система, затрагиваются сосуды, что приводит к необратимым последствиям. Повреждается средняя оболочка восходящей части грудной аорты (мезаортит). Развивается он через 10—12 лет после заражения, чаще у мужчин. Из органов пищеварения поражается печень. Это проявляется также через 10—12 лет в виде гумм или хронического гепатита (см.). Могут поражаться желудок, кишечник, легкие, почки, яички, кости — в виде остеопороза (см.), остеомиелита (см.) и др.
Поражения внутренних органов при третичном сифилисе в настоящее время в 90% случаев оказываются поражениями сердечно-сосудистой системы. 4—6% случаев — это редкие поздние поражения печени, на долю прочих органов приходится 1—2%.
При кардиоваскулярном сифилисе отмечаются: сифилитический аортит (см.), миокардит (см.) и их осложнения — аневризма (см.) аорты и стеноз устьев коронарных артерий.
Сифилитический аортит неосложненный — довольно позднее проявление висцерального сифилиса. Больные могут жаловаться на общую слабость, одышку, сердцебиения, боли и чувство сдавления за грудиной и в области сердца. При объективном обследовании отмечаются систолический шум на аорте, акцент второго тона, «звенящий» металлический тон. Перкуторно определяется расширение границ восходящей части аорты — справа от грудины во II— III межреберных промежутках притупление перкуторного звука на 1—2 см в сторону от грудины. В крови имеют место неспецифические воспалительные реакции. Возможна повышенная температура. Стандартные серологические реакции при сифилитическом аортите бывают положительными в 50—75% случаев. Для своевременной диагностики (до развития осложнений) семейный врач должен помнить о возможности сифилитического поражения сердечно-сосудистой системы. Сифилитический аортит может осложниться стенозом устьев коронарных артерий. Эти проявления возникают при распространении процесса на область сердца. При вовлечении аортальных клапанов развивается их недостаточность. В отличие от атеросклеротических поражений, при сифилисе процесс не захватывает всей длины венечных артерий, ограничиваясь только их устьями. В ряде случаев это поражение может приводить к интрамуральным инфарктам. Ведущим симптомом является упорная стенокардия (см.), не поддающаяся традиционному лечению коронаролитиками. Нередко может присоединяться сердечная недостаточность, чаще по левожелудочковому типу.
Аневризма аорты — наиболее тяжелое осложнение аортита — в настоящее время встречается не так часто. В 2/3 случаев аневризма локализуется в восходящем отделе аорты. Она имеет мешотчатую форму. Нередко больные не предъявляют никаких жалоб. Иногда могут быть жалобы на одышку и загрудинные боли. Симптоматика зависит от размеров и локализации аневризмы. Могут отмечаться: пульсация в межреберных промежутках справа от грудины, перкуторное увеличение границ аорты, разница в пульсе (меньшее наполнение и отставание пульсовой волны со стороны аневризмы), а также симптомы сдавления органов средостения.
Кроме сдавления жизненно важных органов, при аневризме возможен ее прорыв в трахею, бронхи, легкие, плевральную полость, полость средостения, пищевод, приводящие, как правило, к быстрому летальному исходу. К прорыву аневризмы нередко приводят чрезмерные физические нагрузки.
При неосложненном аортите прогноз благоприятный, особенно при проведении адекватной противосифилитической терапии, которая способна предупредить развитие осложнений.
Сифилитический миокардит может развиться самостоятельно либо на фоне предшествующего аортита. Больные жалуются на общую слабость, одышку, нерезкие боли в области сердца. Неспецифическая симптоматика затрудняет диагностику. Гуммы миокарда обычно бывают единичными и встречаются крайне редко. Очень важное диагностическое значение имеет пробное противосифилитическое лечение при выраженном клиническом эффекте от него. Исходом гуммы может быть образование аневризмы сердца или рубца.
Нейросифилис
К проявлениям позднего нейросифилиса относят поздний сифилитический менингит (см.), менинговаскулярный сифилис, сифилис сосудов мозга, спинную сухотку (табес), прогрессивный паралич, гуммы головного мозга.
Сифилитический менингит протекает со скудными жалобами (обычно на незначительную головную боль, шум в ушах, снижение слуха и головокружение). Диагностика основывается на данных анамнеза и патологических изменениях ликвора в сочетании с другими проявлениями третичного сифилиса.
Диффузный менинговаскулярный сифилис обычно формируется после наличествующего сифилитического менингита. Менингеальные симптомы у больных не выражены, чаще отмечаются проявления, сходные с симптоматикой гипертонического криза и преходящих нарушений мозгового кровообращения. Могут отмечаться поражения черепно-мозговых нервов, нарушения чувствительности, расстройства рефлексов, появление патологических рефлексов, гемипарезы, эпилептиформные припадки, альтернирующий синдром, расстройства речи и памяти, общая астенизация.
Табес (спинная сухотка, сухотка спинного мозга). Локализация поражения — задние корешки и столбы, а также оболочки спинного мозга. Может быть изолированное поражение шейного и поясничного отделов, а также их сочетанное поражение. Патогенез обусловлен одновременно протекающими процессами деструкции нервной ткани и пролиферации на ее месте соединительной. Деструктивные изменения необратимы.
Больные жалуются на сверлящие кинжальные боли длительностью до нескольких суток, парестезии в определенных областях туловища (пациент четко указывает локализацию). Отмечаются тазовые расстройства — нарушения мочеиспускания, дефекации, импотенция (см.) у мужчин. Отмечаются парезы черепно-мозговых нервов (косоглазие (см.), девиация языка), анизокория или миоз. Симптом Аргайла—Робертсона — патогномоничный признак табеса: отсутствие или очень вялая реакция зрачков на свет при сохраненной реакции конвергенции. Нередко он может быть единственным симптомом табеса. Табетическая атрофия (см.) зрительных нервов обычно прогрессирует и в течение нескольких месяцев приводит к полной слепоте. Отмечаются атаксия, неустойчивость в позе Ромберга, нарушения при пальце-носовой и пяточно-коленной пробах, а также расстройства глубокого мышечно-суставного чувства — больной не может определить направление пассивных движений в пальцах ног. Выражены нарушения сухожильных рефлексов — они могут быть повышены, снижены, неравномерны либо вообще отсутствовать.
К трофическим нарушениям при табесе можно отнести безболезненные прободные язвы стоп. Стандартные серологические реакции у 20—50% больных спинной сухоткой отрицательны, а спинномозговая жидкость не затронута.
В настоящее время описанная выше клиника табеса почти не встречается, однако необходимо помнить об этой форме третичного сифилиса в связи с неуклонным ростом заболеваемости этой инфекцией. Клинические проявления табеса значительно смягчились, сейчас среди этих больных нет лежачих. Из классических симптомов при современном малосимптомном табесе имеют место зрачковая анизокория, симптом Аргайла—Робертсона, слабовыраженные атактические явления, нарушения сухожильных рефлексов и атрофия зрительного нерва.
Прогрессивный паралич может быть обнаружен через 15—20 и даже 40 лет после заражения. В основе лежит поражение вещества головного мозга, вызванное воспалительными изменениями мелких сосудов, чаще всего капилляров мозга. В конечном итоге развивается атрофия клеток коркового слоя.
В клинике доминируют выраженные психические нарушения, приводящие к полному распаду личности. Наряду с ними имеют место различные неврологические симптомы (зрачковые, Аргайла—Робертсона, нарушения двигательной и чувствительной сфер, анизорефлексия, эпилептиформные припадки). В 90% случаев имеют место положительные серологические реакции крови и в 100% случаев — в спинномозговой жидкости.
В настоящее время случаи прогрессивного паралича крайне редки, однако следует иметь в виду, что резкие изменения психики больных, при которых удается проследить время начала (родственники могут назвать число и месяц, с которого «человека словно подменили»), могут указывать на начало прогрессивного паралича. Прогноз при рано начатой пенициллинотерапии благоприятный. В далеко зашедших случаях заболевание необратимо.
Гумма головного и спинного мозга в настоящее время практически не встречается. Гумма головного мозга может быть как единичной, так и множественной. Обычно клинически имеются признаки повышения внутричерепного давления, неврологическая симптоматика зависит от локализации и размеров гуммы. В крови обычно определяются положительные серологические реакции. Следует рассматривать возможность развития гумм головного мозга при дифференциальной диагностике с объемными процессами другой этиологии.
Гумма спинного мозга проявляется различной неврологической симптоматикой в зависимости от уровня ее локализации и величины. Обычно она развивается из мозговой оболочки и обусловливает появление корешковых симптомов и парестезий. Затем развиваются и нарастают чувствительные и двигательные нарушения. В течение нескольких месяцев может развиться клиника полного поперечного поражения спинного мозга.
Врожденный сифилис
Сифилис передается по наследству. Мать является источником инфекции, в плод трепонема попадает через плаценту на 4—5-м месяце беременности. Сифилис — частая причина произвольного прерывания беременности вследствие гибели плода в утробе матери.
Заражение происходит трансплацентарно от больной сифилисом матери. Бледная трепонема из пораженной плаценты проникает в организм плода через пупочные вены или лимфатические щели пупочных сосудов. Нормальная неповрежденная плацента для бледной трепонемы непроницаема.
Клинические проявления врожденного сифилиса разнообразны. Различают сифилис плода, ранний врожденный и поздний врожденный сифилис.
Сифилис плода может привести к ранней гибели плода (на 3—4-м месяце), главным образом от поражения материнской части плаценты. Плоды выкидываются в мацерированном состоянии. Смерть наступает от нарушения питания. Типичные изменения наблюдаются лишь у плодов старше 5 месяцев; в их внутренних органах находят большое количество трепонем, чаще поражается печень (увеличивается), изменения происходят в селезенке, легких, поджелудочной железе.
При раннем врожденном сифилисе типичен внешний вид новорожденных: они худые, хилые, голос слабый, лицо морщинистое, землистое, дряблое, конечности синие, череп деформирован. Но иногда ребенок бывает и внешне нормальным, симптомы болезни проявляются позже. Чаще первые признаки болезни появляются в первые 2 месяца жизни ребенка. Твердого шанкра нет. На коже имеются специфические высыпания, пустулезные и папулезные сифилиды.
Кожа на лице, подбородке, губах, подошвах, ягодицах утолщается, она напряжена, красного цвета. Брови и ресницы выпадают. Сифилитическая пузырчатка характеризуется наличием пузырей на ладонях и подошвах величиной с чечевицу, жидкость в них сначала прозрачная, затем желтоватая.
Сифилитический ринит (см.) характеризуется слизистыми выделениями, переходящими в гной, засыхающий в корки, затруднены дыхание и сосание. Процесс переходит на хрящ, в результате чего формируется седловидный нос.
Ногти становятся ломкими, приобретают миндалевидную форму. Отмечается также поражение костей. Остеохондрит Вегнера (расстройства эндохондрального окостенения) сопровождается постоянным плачем, усиливающимся ночью, развивается паралич Парро, руки и ноги не двигаются, будучи поднятыми падают, как парализованные. Поражаются печень и селезенка — они увеличиваются, уплотняются, их края закругляются.
Развивается асимметрия лица: «олимпийский лоб», ягодицеобразный череп. У детей в возрасте 1—2 лет проявления скудны. Возникают мокнущие и эрозивные папулы в окружности заднего прохода, половых органах, углах рта. Поражаются внутренние органы, нервная система. Серологически могут быть отрицательные ответы.
Поздний врожденный сифилис проявляется в возрасте 6—15 лет. Диагностируется или у больных, которые в прошлом имели симптомы раннего врожденного сифилиса, или у пациентов, у которых болезнь протекала латентно.
Клинически это проявляется симптомами на коже, слизистых оболочках и во внутренних органах идентично проявлениям, которые наблюдаются у взрослых больных с третичным сифилисом. У больных могут образовываться гуммы или бугорковые сифилиды на коже и слизистых оболочках. Часто поражаются кости, суставы, внутренние органы и нервная система.
К безусловным признакам позднего врожденного сифилиса относится триада Гетчинсона: наличие зубов в форме отвертки; светобоязнь и помутнение роговицы; поражение лабиринта — головокружение, шум в ушах, ослабление слуха вплоть до глухоты. Основные признаки: высокое «готическое» небо, утолщение грудинного конца ключицы, радиальные рубцы Робинсона—Фурнье, различные зубные дисплазии.
Возможны также ягодицеобразный череп, деформация носа, саблевидные голени, рубцы на коже, вокруг углов рта, губ и на подбородке, седловидный нос. Поражения нервной системы проявляются в виде эпилепсии (см.), расстройств речи, спинной сухотки. Постановке диагноза помогают результаты серологических реакций.
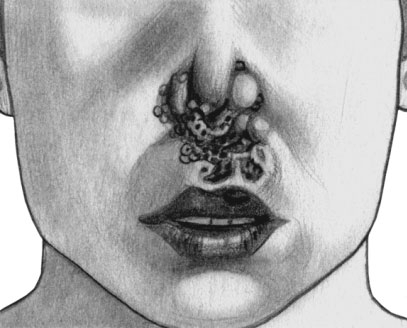
Гумма. Поздний врожденный сифилис
Врожденный сифилис может наблюдаться в третьем поколении, описаны случаи сифилиса у четвертого поколения.
Осложнения
Осложнениями твердого шанкра чаще всего являются баланит, фимоз и парафимоз.
Баланит — воспаление головки полового члена, баланопостит — воспаление головки и внутреннего листка крайней плоти. У женщин соответственно наблюдаются вульвит (см.) и вульвовагинит (см.).
Фимоз — сужение отверстия препуциального мешка. При сифилисе фимоз является следствием баланопостита: крайняя плоть отекает и не может быть отодвинута за головку полового члена, из препуциального мешка выделяется сливкообразный или жидкий гной. При фимозе не всегда можно прощупать под крайней плотью твердый шанкр. При парафимозе крайняя плоть с суженным в результате фимоза отверстием, будучи насильственно отодвинутой, не возвращается в нормальное положение, вызывая ущемление головки и ее отек.
Диагностика и дифдиагностика
Диагностика сифилиса строится на клинических проявлениях, результатах конфронтации (обследование предполагаемого источника), однако без лабораторного подтверждения диагноз не имеет юридической силы. Используют классическую реакцию Вассермана, экспресс-методы, однако более точны и специфичны реакция иммунофлюоресценции, которая положительна во всех стадиях болезни, и реакция иммобилизации бледной трепонемы, положительная при вторичном и третичном сифилисе. Используют скрининговые, экспертные и референтные схемы иммуноферментной диагностики сифилиса.
Повторные положительные серологические реакции при отсутствии клинических проявлений позволяют выявить скрытый (латентный) сифилис. Нейросифилис выявляется в результате тщательного неврологического обследования. При свежем сифилисе подтверждением диагноза может служить обнаружение бледных трепонем в отделяемом твердого шанкра и пунктате регионарных лимфоузлов. Дифференцирование твердого шанкра с другими поражениями половых органов вызывает трудности, так как существует много заболеваний с различной этиологией, которые имеют сходство с сифилисом.
Любые эрозивные или язвенные поражения на половых органах, в промежности и в полости рта требуют лабораторных исследований для исключения сифилитической природы заболевания.
Дифференцируют сифилис со следующими заболеваниями: экземой (см.), нейродермитом (см.), зудом различной локализации, плоским лишаем (см.), бластомикозом, простым герпесом (см.), остроконечными бородавками (см.), афтами, туберкулезными язвами и др.
Диагноз ставят на основании анализа, осмотра, клинических проявлений, бактериологического подтверждения. С первого раза не всегда удается выделить бледную трепонему, поэтому при отрицательном анализе следует еще раз провести бактериологическое исследование.
Дифференциальный диагноз вторичного периода проводят с розовым лишаем (см.), токсикодермией (см.), крапивницей (см.), корью (см.), краснухой (см.), брюшным и сыпным тифом (см.), бруцеллезом (см.).
При диффузном менинговаскулярном сифилисе проводят дифференциальную диагностику с преходящими нарушениями мозгового кровообращения на фоне атеросклероза (см.) (она основана на нестойкости симптоматики и благоприятном течении при сифилисе, поскольку сифилитические инфильтраты сосудов проходят без лечения, явления ишемии не приводят к последующим тромбозам, т. е. инсультов (см.) не бывает).
Сифилис сосудов мозга также требует дифференциальной диагностики с гипертонической болезнью (см.) и атеросклеротическим поражением мозговых сосудов. В процесс вовлекаются только сосуды, поэтому патологических реакций ликвора не отмечается. В диагностике приходится опираться только на реакции крови. Без соответствующей терапии развиваются стойкие изменения неврологического статуса: моно-, пара- и гемиплегии, афазия (см.), поражения ЧМН ишемического генеза, парестезии, патологические рефлексы, различные психоэмоциональные расстройства, эпилептиформные припадки (малые или генерализованные). Сифилис сосудов головного мозга нередко может сочетаться с другими формами нейросифилиса, в частности с табесом.
Лечение
Условием выздоровления больных является рано начатое и умело проводимое строго индивидуальное лечение с учетом переносимости лекарственных препаратов. Целесообразно сочетание специфической и неспецифической терапии, кроме того, применяют стимулирующую терапию.
В настоящее время в основном применяются антибиотики, препараты висмута и йода.
Из группы пенициллинов используют в основном бензилпенициллин, оксациллин, ампициллин, карбенициллин. Эти препараты хорошо всасываются в кровь и быстро выводятся. Чтобы постоянно поддерживать концентрацию антибиотика в крови, назначают введение препарата внутримышечно каждые 3 ч. Используют препараты пенициллина длительного действия — бициллин (разовая доза у взрослых — 1,2 млн. ЕД, которую вводят на протяжении 6 дней). Разовая доза бициллина-1 вводится в половинном количестве раздельно в обе ягодицы в виде суспензии в стерильной дозе или физрастворе. Бициллин-3 вводят по 100 тыс. ЕД 1 раз в 3—4 дня. Бициллин-5 — по 3 млн. ЕД 1 раз в 5 дней. За 30 мин до первой инъекции назначают введение антигистаминных средств (димедрол, диазолин, супрастин, тавегил, пипольфен).
Эритромицин назначают по 0,5 г 4 раза в день за 30 мин до приема или через 1— 1,5 ч после приема пищи. Суммарная доза препарата определяется врачом.
Тетрациклины нужно принимать во время еды или после еды по 0,5 г 4 раза. К тетрациклинам длительного действия относится доксициклин, который принимается в зависимости от стадии болезни.
Олететрин назначают по 0,5 г 4 раза в день. Суммарная доза устанавливается врачом.
Больным сифилисом подбираются те антибиотики, которые подходят данному больному с учетом их переносимости. Антибиотики не следует применять больным сифилисом, страдающим бронхиальной астмой (см.), крапивницей, сенной лихорадкой (см.) и другими аллергическими состояниями.
Бициллин нельзя назначать больным с гипертонической болезнью, перенесшим инфаркт миокарда, с заболеваниями желудочно-кишечного тракта, заболеваниями желез внутренней секреции, кроветворной системы, туберкулезом. Не рекомендуется ослабленным больным, лицам старше 55 лет и детям применять разовую дозу свыше 1,2 млн ЕД.
В настоящее время широко используют антибиотики нового поколения и антисептики.
Доксилан блокирует синтез белка в клетках чувствительных микробов. Применяется внутрь. Взрослым и детям с массой больше 50 кг в первый день назначают 200 мг в 1— 2 приема, затем по 100—200 мг в день на протяжении не менее 10 дней.
Ретарпен — антибактериальное средство. Блокирует синтез клеточной оболочки микробов, вызывая их гибель. Применяется внутримышечно, детям до 12 лет — 1,2 млн МЕ каждые 2—4 недели, взрослым — 2,4 млн МЕ 1 раз в неделю. При первичном серопозитивном и вторичном свежем сифилисе — 2,4 млн МЕ дважды, с интервалом в 1 неделю. При вторичном рецидивном и скрытом раннем сифилисе первую инъекцию производят в дозе 4,8 млн МЕ (по 2,4 млн МЕ в каждую ягодицу), вторую и третью инъекции — по 2,4 млн МЕ с интервалом в 1 неделю, новорожденным и детям младшего возраста — 1,2 млн МЕ.
Ровамицин — макролидный антибиотик. Останавливает синтез белка. Для взрослых суточная доза для приема внутрь составляет 6— 9 млн МЕ, детям с массой тела более 20 кг — 1,5 млн МЕ/10 кг в сутки за 2—3 приема. Детям массой до 10 кг — 2—4 пакетика гранул по 0,375 млн МЕ в сутки, 1—20 кг — 2—4 пакетика по 0,75 млн МЕ, более 20 кг — 2—4 пакетика по 1,5 млн МЕ. Назначают внутривенно только взрослым. Содержимое флакона растворяют в 4 мл воды для инъекций и вводят в течение 1 ч в 100 мл 5%-ной глюкозы.
Цефобид — третье поколение цефалоспоринов. Применяется внутримышечно и внутривенно. Взрослым — 2—4 г/сутки, детям — 50—200 мг/кг массы тела, доза вводится в 2 приема (через 12 ч). Взрослым во время лечения следует воздержаться от приема алкоголя.
Цефривид применяют внутримышечно (растворяют в 2—2,5 мл воды для инъекций или 0,25—0,5%-ном растворе прокаина), внутривенно капельно (в 5%-ном растворе глюкозы, 0,9%-ном растворе NaCl). Назначают по 1 г 2—4 раза в сутки в течение 7—10 дней. Максимальная доза — 6 г. Детям — 20— 40 мг/кг, при тяжелом течении инфекции — до 100 мг/кг в сутки.
Цефотаксим назначают внутривенно и внутримышечно по 1—2 г 2 раза в день (максимальная суточная доза — 12 г), новорожденным — по 0,005—0,1 г/кг в сутки.
Экстенциллин назначают внутримышечно, глубоко, растворив порошок в воде для инъекций. Для лечения сифилиса — каждые 8 дней по 2,4 млн ЕД. Инъекции повторяют 2—3 раза.
Юнидокс солютаб блокирует рибосомальную полимеразу и тормозит синтез белка у микроорганизмов. Применяется внутрь, во время еды, таблетку можно глотать целиком или развести в воде в виде сиропа (в 20 мл) или суспензии (в 100 мл). Взрослым и детям с массой не более 50 кг следует начинать прием с 200 мг в первый день в один или два приема, затем по 100 мг однократно ежедневно до 10 дней (при тяжелом течении — до 300 мг).
Детям старше 8 лет с массой тела менее 50 кг — в первый день из расчета 4 мг/кг в один прием, затем — по 2 мг/кг однократно ежедневно. При тяжелом течении — до 4 мг/кг в сутки в течение всего курса лечения. Нельзя комбинировать с пенициллином, цефалоспоринами и средствами, содержащими металлы (антациды, железосодержащие препараты), в связи с их способностью связывать тетрациклины с образованием неактивных соединений. У пациентов с нарушенной функцией кожи применяют уменьшенные дозы. При введении препарат разносится током крови, откладывается и длительно удерживается во внутренних органах, вызывая раздражение их нервно-рецепторных зон.
Наиболее популярным препаратом является бийохинол. Перед употреблением его нужно подогреть и взболтать. Вводят из расчета 1 мл на 1 день в течение 3 дней. Курс — 40—50 мл внутривенно и внутримышечно.
Бисмоверол — комбинированный препарат висмута. Применяют по 1 мл через день внутримышечно. Курсовая доза — 16—20 мл. После препаратов висмута возможны осложнения: наличие висмутовой анемии, нефропатии, стоматитов, желтухи.
Препараты йода чаще используются в виде йодида калия по 2—3 ст. л. после еды, запивая молоком. Настойка йода применяется в возрастающих дозах — от 50 до 60 капель в молоке 3 раза в день после еды. Сайодин назначают по 1—2 таблетке 3 раза в день после еды. Перед приемом таблетки надо разжевать.
Мурамистин — антисептик. Увеличивает проницаемость клеточной оболочки микроорганизмов и приводит к цитолизу. Кроме того, он влияет и на грибы, стимулирует неспецифический иммунный ответ. Применяется местно, для индивидуальной профилактики, путем впрыскивания в уретру 2—5 мл раствора 2—3 раза; в день после полового контакта необходимо помочиться, вымыть руки и половые органы и струей раствора обработать кожу лобка, бедер, наружных половых органов. После введения в уретру не мочиться 2 ч. Женщинам дополнительно препарат вводят и во влагалище в дозе 5—10 мл.
Кроме вышеперечисленных специфических препаратов, больным назначают и неспецифическое лечение. Это относится к больным со скрытыми и поздними формами заболевания (нейровисцеросифилис, врожденный сифилис). Неспецифическую терапию назначают больным с заразными формами сифилиса. К таким методам относятся: пиротерапия, витаминотерапия, ультрафиолетовые облучения, инъекции биогенных стимуляторов (экстракт алоэ, плаценты, стекловидного тела), иммуномодуляторы (левамизол, метилурацил, пирроксан).
Пиротерапия — метод, усиливающий теплопродукцию, улучшает крово- и лимфообращение в пораженных органах и тканях, усиливает фагоцитоз.
Пирогенал назначают внутримышечно, начальная доза — до 50—100 МПД, затем ее повышают. Вводят каждые 2—3 дня, всего 10—15 инъекций. Температура тела после введения повышается через 1—2 ч, держится до 10—15 ч. Доза продигиозана подбирается индивидуально, вводят препарат 2 раза в неделю в возрастающих дозах.
Сульфазин вводят внутримышечно, начиная с 0,5—2 мл и добавляя по 2 мл до 7— 8 мл.
Иммунотерапия назначается больным со злокачественным течением болезни, при скрытых формах сифилиса, наличии сопутствующей патологии. Биогенные стимуляторы: экстракт алоэ, плаценты, стекловидное тело. Назначают подкожно по 1 мл в течение 15—20 дней.
Левамизол назначают циклами по 150 мг в течение 3 дней с недельными перерывами, всего 2—3 цикла.
Метилурацил назначают по 0,5 г 4 раза в день в течение 2 недель, затем после 5— 7-дневного перерыва прием повторяют.
Диуцифон назначают по 0,1 г 3 раза в день в течение 6 дней. Проводят 2—3 цикла. Можно вводить внутривенно по 0,4 мл через день. Пирроксан — детоксицирующее средство. Назначают по 0,0015 г 3 раза в день 10-дневным циклом. Витамины С и группы В обязательны в качестве противосифилитического лечения беременных и детей.
Назначают и другие неспецифические препараты: калия оротат, пантокрин, экстракт элеутерококка. Наружную терапию при наличии высокоэффективных методов проводить нецелесообразно.
Местное лечение сводится к гигиеническому содержанию пораженных мест. При наличии у больного язвенных шанкров с инфильтратом в основании можно назначить теплые ванночки, примочки с раствором бензилпенициллина в димексиде, аппликацию мазей «Ацемин», желтой, ртутной, гепариновой. Для ускорения регенерации мокнущих папул на половых органах и около заднего прохода показаны присыпки и наложения пополам с тальком, мази с антибиотиками, при долго не заживающих гуммоидных язвах назначаются 3—5— 10%-ная ртутная и ртутно-висмутовая мази, 1—3%-ная эритромициновая, 5%-ная левориновая, 5—10%-ная синтомициновая, ртутный пластырь, местные ванны. При наличии высыпаний в полости рта — полоскания из растворов фурацилина (1 : 10 000), 2%-ной борной кислоты или 2%-ного грамицидина.
У людей пенсионного возраста или с варикозом гуммы на голенях протекают торпидно. Назначают повязки с сахарной пудрой или на несколько недель повязку с цинк-желатиновой мазью по Кейферу.
Профилактика
Задачей врача является регулярная просветительная работа, поскольку недавние социологические исследования показали, как мало известно населению (особенно молодежи) о венерических заболеваниях. Использование мужского презерватива предохраняет от заболевания на 90%.
Личная гигиена является профилактикой венерических болезней. Методика заключается в следующем.
- Мужчина (после полового акта) моет руки, выпускает мочу, обмывает теплой водой с мылом половой член, мошонку, бедра и промежность. Проводится протирание тех же мест ватным тампоном, смоченным раствором сулемы в соотношении 1 : 1000. В уретру с помощью глазной пипетки вводят 2—3%-ный раствор протаргола, 0,05%-ный раствор гибитана и не мочатся 2—3 ч.
- Женщина моет руки, выпускает мочу, обмывает теплой водой с мылом половые органы, бедра, промежность. Проводится обработка тех же органов раствором сулемы в разведении 1 : 1000. Спринцевание влагалища раствором перманганата калия (1 : 6000) с введением в уретру 1—2%-ного препарата серебра. Смазывание шейки матки, слизистой оболочки влагалища этим же раствором. Можно вводить 0,05%-ный водный раствор гибитана.
Личная профилактика может проводиться самостоятельно лицом, опасающимся заражения в результате случайной половой связи. Если отсутствует возможность выполнить вышеперечисленные меры профилактики, рекомендуется спринцевание крепким солевым раствором половых органов, уретры и влагалища у женщин.
