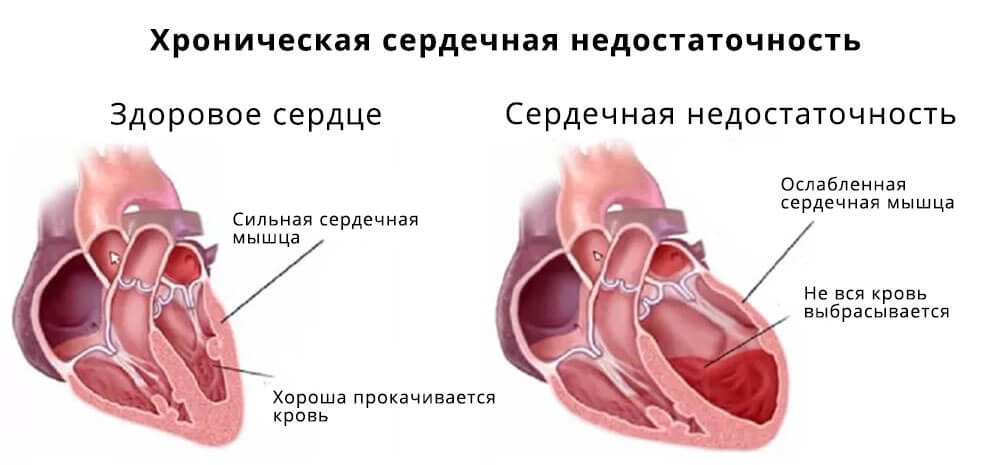
Хроническая сердечная недостаточность
Хроническая сердечная недостаточность (ХСН) — патофизиологический синдром, при котором в результате того или иного заболевания сердечно-сосудистой системы происходит снижение насосной функции, что приводит к дисбалансу между гемодинамической потребностью организма и возможностями сердца. С современных клинических позиций ХСН представляет собой заболевание с комплексом характерных симптомов (одышка, утомляемость, снижение физической активности, отеки и др.), которые связаны с неадекватной перфузией органов и тканей в покое или при нагрузке и часто с задержкой жидкости в организме. Первопричиной является ухудшение способности сердца к наполнению или опорожнению, обусловленное повреждением миокарда, а также дисбалансом вазоконстрикторных и вазодилатирующих нейрогуморальных систем.
Эпидемиология ХСН. ХСН страдает почти 1,5–2 % всего населения земного шара, и заболеваемость ею составляет 5–10 случаев на 1000 человек ежегодно. Распространенность ХСН в европейской популяции достигает 2,0 %, в США — 2,2 %, а в России — 6 %. Смертность от ХСН составляет 50 % в течение 3-х лет от начала врачебного наблюдения и в течение года при тяжелой ХСН.
Различают систолическую и диастолическую сердечную недостаточность. При систолической сердечной недостаточности фракция выброса более 45 %, при диастолической сердечной недостаточности фракция выброса остается нормальной. Доля пациентов с таким вариантом ХСН составляет около 50 %.
Этиология ХСН (Н. М. Мухарлямов, 1978, с изменениями):
I. Поражение сердечной мышцы, миокардиальная недостаточность):
1. Первичная миокардиальная недостаточность:
1.1 Миокардиты.
1.2 Идиопатическая миокардиальная недостаточность.
2. Вторичная миокардиальная недостаточность:
2.1 Постинфарктный кардиосклероз.
2.2 Специфические кардиомиопатии (ишемическая, метаболическая, при системных заболеваниях соединительной ткани, при нейромышечных системных заболеваниях).
2.3 Алкогольная кардиомиопатия.
2.4 Токсико-аллергические поражения миокарда.
II. Гемодинамическая перегрузка миокарда:
а) перегрузка вследствие повышения сопротивления изгнанию (перегрузка давлением).
- Системная АГ.
- Легочная АГ.
- Стеноз устья аорты.
- Стеноз легочной артерии:
б) перегрузка увеличенным наполнением камер сердца (увеличение преднагрузки, перегрузка объемом).
- Недостаточность митрального клапана.
- Недостаточность клапана аорты.
- Недостаточность трехстворчатого клапана.
- Недостаточность клапана легочной артерии.
- Наличие внутрисердечных шунтов.
в) комбинированная перегрузка.
III. Нарушение диастолического наполнения желудочков:
- Стеноз левого или правого атриовентрикулярного отверстия.
- Экссудативный или констриктивный перикардит.
- Гипертрофическая кардиомиопатия.
- Рестриктивная кардиомиопатия.
IV. Повышение метаболических потребностей тканей:
- Анемии.
- Тиреотоксикоз.
Патогенез. В настоящее время разработана нейрогуморальная модель ХСН. Вне зависимости от этиологии повышается конечное диастолическое давление в левом желудочке и давление на путях притока сердца для поддержания адекватного ударного объема с помощью механизма ФранкаСтарлинга. В последующем снижение минутного объема сердца приводит к ухудшению перфузии почек, уменьшению раздражения барорецепторов аорты. Активизируется симпатоадреналовая система, что сопровождается увеличением ЧСС и сужению артериол и венул. Происходит и активизация ренин-ангиотензин-альдостероновой системы, что приводит к выраженному повышению ОПСС за счет выброса ангиотензина II, задержке натрия и воды (под влиянием альдостерона и антидиуретического гормона), увеличению ОЦК. Альдостерон является мощным индуктором фиброза миокарда, ангиотензин II стимулирует гипертрофию миокарда. Развивается так называемое ремоделирование миокарда — гипертрофия, дилатация и нарушение нормальной конфигурации полостей сердца, что приводит к прогрессированию систолической и диастолической дисфункции миокарда. У пациентов с ХСН вазоконстрикторная система (катехоламины, ренин, ангиотензин, альдостерон, эндотелин, вазопрессин) начинает преобладать над вазодилатирующей (брадикинин, оксид азота, простациклин, предсердный натрийуретический пептид). В патогенезе сердечной недостаточности с сохраненной функцией левого желудочка ведущую роль играет диастолическая сердечная недостаточность. Расслабление миокарда является энергоемким процессом, требующим расхода АТФ на перенос ионов кальция из цитозоля в саркоплазматический ретикулум. Поэтому при ишемии скорость расслабления снижается. На уровне кардиомиоцитов происходит именно нарушение обмена кальция за счет изменения основных белков кальциевого транспорта — воротного белка СПС, RyR2, кальциевого насоса, тайтина. На уровне внеклеточного матрикса происходит увеличение количества коллагена 1 типа и уменьшение эластина. Процесс расслабления замедляется и при асинхронном сокращении и релаксации кардиомиоцитов при нарушениях ритма и проводимости, концентрическом ремоделировании, нарушении спиралевидного подкручивания слоев миокарда во время диастолы, увеличении объема предсердий. Замедленное или неполное расслабление желудочков приводит к замедлению диастолического наполнения и увеличению давления наполнения желудочков. Левый желудочек каждый раз недонаполняется во время диастолы, хотя насосная функция остается сохраненной. Такие изменения АД приводят к изменению пред- и постнагрузки, коронарной гипоперфузии, что опосредуется в субэндокардиальную ишемию, диастолическую дисфункцию и миокардиальный фиброз.
Клиническая картина ХСН. При недостаточности левых камер сердца характерным жалобами являются одышка, кашель, кровохарканье, слабость, утомляемость. Вначале одышка появляется при нагрузке, затем появляется в покое в положении лежа, в виде приступов сердечной астмы и альвеолярного отека легких. Никтурия у таких пациентов может появиться вследствие возрастания почечного кровотока ночью, когда потребность в кислороде сердца и головного мозга уменьшаются. При объективном обследовании выявляют тахипноэ, бледность кожи с акроцианозом, тахикардия, гипертрофия и дилатация левых камер сердца, протодиастолический ритм галопа, акцент 2 тона над легочной артерией, шумы в сердце, влажные хрипы в легких в базальных отделах. Для правожелудочковой недостаточности характерны периферические отеки, которые появляются в области лодыжек и стоп к вечеру и исчезают к утру, в последующем становятся стойкими и могут носить генерализованный характер (анасарка). Появляются выпоты в полости — гидроторакс, гидроперикард, асцит. Наблюдается гепатомегалия, которая проявляется болями в правом подреберье и эпигастральной области. Характерно набухание шейных вен и повышение ЦВД. Границы сердца увеличиваются вправо, выслушивается систолический шум у мечевидного отростка, усиливающийся на вдохе.
Постановка диагноза ХСН возможна при наличии 2-х ключевых критериев:
- характерных симптомов (главным образом, одышки, утомляемости, ограничения физической активности, отеков лодыжек);
- объективного доказательства того, что эти симптомы связаны с поражением сердца, а не каких-либо других органов (например, заболеваниями легких, анемией, почечной недостаточностью).
Диагностика ХСН:
- Наличие симптомов и (или) клинических признаков сердечной недостаточности (в покое или при нагрузке)
- Наличие объективных признаков дисфункции сердца (в покое или в сомнительных случаях).
- Положительный ответ на терапию ХСН.
Наличие 1 и 2 критериев обязательно во всех случаях.
Электрокардиография. Выявляются признаки гипертрофии левых и правых отделов сердца, ишемических и рубцовых изменений в миокарде, различные аритмии. Дисфункция миокарда всегда отражается на ЭКГ: нормальная ЭКГ при ХСН — исключение из правил (отрицательное предсказуемое значение > 90 %).
Рентгенография органов грудной клетки. Главное внимание при подозрении на ХСН следует уделять кардиомегалии (кардио-торакальный индекс > 50 %) и венозному легочному застою.
Лабораторные тесты. Пациентам выполняются следующие лабораторные тесты: общий анализ крови (с определением уровня гемоглобина, числа лейкоцитов и тромбоцитов), электролитный анализ крови, определение уровня креатинина в сыворотке и скорости клубочковой фильтрации (СКФ), глюкозы в крови, печеночных ферментов, общий анализ мочи. Дополнительные анализы выполняются в зависимости от конкретной клинической картины.
Натрийуретические гормоны. Для диагностики СН и контроля за эффективностью лечения обычно используют тест на определение уровня мозгового натрийуретического гормона (BNP) и его N-концевого предшественника (NT-proBNP). Содержание этих гормонов повышается в ответ на увеличение миокардиальной дисфункции — BNP более 65 нг/мл, NTproBNP более 757 нг/мл.
Эхокардиография. Гемодинамическим параметром систолической дисфункции является ФВ ЛЖ, отражающая сократительную способность миокарда ЛЖ. В качестве «усредненного» показателя можно рекомендовать «нормальный» уровень ФВ ЛЖ 45 % и более, подсчитанный методом 2-мерной ЭхоКГ по Simpson.
Согласно рекомендациям Рабочей группы Европейского общества кардиологов, диагноз первичной (изолированной) диастолической сердечной недостаточности правомочен при обязательном наличии всех трех следующих критериев:
- клинические признаки собственно ХСН
- нормальная или незначительно сниженная сократительная способность миокарда (ФВЛЖ>45% и индекс КДРЛЖ < 3,2 см м-2);
- данные о нарушенном расслаблении или заполнении ЛЖ, признаки повышенной жесткости камеры ЛЖ.
Классификация ХСН (Н. Д. Стражеско, В. Х. Василенко):
Стадия I — начальная скрытая недостаточность кровообращения, проявляющаяся только при физической нагрузке (одышка, сердцебиение, чрезмерная утомляемость). В покое эти явления исчезают. Гемодинамика не нарушена.
Стадия II — выраженная длительная недостаточность кровообращения, нарушения гемодинамики (застой в малом и большом кругах кровообращения) выражены в покое.
Период А — признаки недостаточности кровообращения в покое выражены умеренно. Нарушения гемодинамики лишь в одном из отделов сердечно-сосудистой системы (в большом или малом круге кровообращения).
Период Б — окончание длительной стадии, выраженные гемодинамические нарушения, в которые вовлечена вся сердечно-сосудистая система (и большой, и малый круги кровообращения).
Стадия III — конечная дистрофическая с тяжелыми нарушениями гемодинамики, стойкими изменениями обмена веществ и необратимыми изменениями в структуре органов и тканей.
Функциональные классы ХСН (NYHA):
- ФК — ограничения физической активности отсутствуют: привычная физическая активность не сопровождается быстрой утомляемостью, появлением одышки или сердцебиения. Повышенную нагрузку больной переносит, но она может сопровождаться одышкой и (или) замедленным восстановлением сил.
- ФК — незначительное ограничение физической активности: в покое симптомы отсутствуют, привычная физическая активность сопровождается утомляемостью, одышкой или сердцебиением.
- ФК — заметное ограничение физической активности: в покое симптомы отсутствуют, физическая активность меньшей интенсивности по сравнению с привычными нагрузками сопровождается появлением симптомов.
- ФК — невозможность выполнить какую-либо физическую нагрузку без появления дискомфорта; симптомы СН присутствуют в покое и усиливаются при минимальной физической нагрузке.
Для установления ФК используется дистанционная проба с шестиминутной ходьбой. За 6 минут при ФК 0 пациенты проходят более 551 метра, при ФК I — 426–550 метров, при ФК III — 151–300 метров, при ФК IV — менее 150 метров.
Существует 6 путей достижения поставленных целей при лече- нии декомпенсации:
- Диета.
- Режим физической активности.
- Психологическая реабилитация, организация врачебного контроля, школ для пациентов с ХСН.
- Медикаментозная терапия.
- Электрофизиологические методы терапии.
- Хирургические, механические методы лечения.
Диета пациентов с ХСН:
- Ограничение приема поваренной соли, причем тем большее, чем выраженнее cимптомы болезни и застойные явления. При ФК I — до 3 г/сут., при ФК III — менее 1 г/сут.
- При ограничении потребления соли ограничение потребления жидкости актуально только в крайних ситуациях: при декомпенсированном тяжелом течении ХСН, требующем в/венного введения диуретиков. В обычных ситуациях не рекомендуется использовать объем жидкости более 2 л/сутки (максимум приема жидкости — 1,5 л/сут.).
- Пища должна быть калорийная, легко усваиваемая, с достаточным содержанием витаминов, белка.
- Наличие ожирения или избыточного веса ухудшает прогноз больного с ХСН и во всех случаях при индексе массы тела (ИМТ) более 25 кг/м2 требует специальных мер и ограничения калорийности питания.
- Нутритивная поддержка при развитии кахексии.
- Запрещается прием алкоголя больным с алкогольной кардиопатией и ограничиватся для всех остальных пациентов с ХСН (до 1 бокала вина или пива в день).
Режим физической активности. Рекомендуется физическая реабилитация если нет необходимости в экстренном приеме мочегонных и внутривенном введении вазодилататоров и положительных инотропных средств и нет противопоказаний (активный миокардит; стеноз клапанных отверстий; синие пороки сердца; нарушения ритма высоких градаций; приступы стенокардии у пациентов с низкой фракцией выброса левого желудочка.
Медикаментозное лечение больных с ХСН
Основным правилом этиопатогенетического лечения ХСН является лечение основного заболевания, приведшего к сердечной недостаточности. Все лекарственные средства для лечения ХСН можно разделить на три основные группы, соответственно степени доказанности.
Основные:
- ингибиторы АПФ;
- β-адреноблокаторы;
- антагонисты рецепторов к ангиотензину;
- антагонисты альдостерона;
- диуретики;
- сердечные гликозиды;
- Омега-3-ПНЖК;
- ивабрадин.
Дополнительные:
- статины (только при ИБС);
- антикоагулянты.
Вспомогательные:
- периферические вазодилататоры;
- антагонисты кальция;
- антиаритмики;
- аспирин;
- негликозидные инотропные средства;
- цитопротекторы.
Основные — это лекарственные средства, эффект которых доказан, сомнений не вызывает и которые рекомендованы именно для лечения
ХСН (степень доказанности А):
1. Ингибиторы АПФ, которые показаны всем больным ХСН вне зависимости от этиологии, стадии процесса и типа декомпенсации. Используется принцип титрования доз — от минимальных до рекомендуемых:
- Каптоприл 6,25 мг 3 раза в сутки — 25–50 мг 3 раза в сутки.
- Эналаприл 2,5 мг 1 раз в сутки — 10 мг 2 раза в сутки.
- Лизиноприл 2,5 мг 1 раз в сутки 5–20 мг 1 раз в сутки.
- Рамиприл 1,25 1 раз в сутки — 2,5–5 мг 2 раза в сутки.
- Трандалаприл 1 мг 1 раз в сутки — 4 мг 1 раз в сутки.
2. Антагонисты рецепторов к АII, которые применяются в основном в случаях непереносимости иАПФ в качестве средства первой линии для блокады РААС у больных с клинически выраженной декомпенсацией, а также плюс к иАПФ; у пациентов с ХСН, у которых эффективность одних иАПФ недостаточна:
- Кандесартан 4–32 мг.
- Вальсартан 80–320 мг.
- Лозартан 50–100 мг.
- Апровель 75–300 мг.
- Эпросартан 400–800 мг.
3. β-адреноблокаторы (β-АБ) — нейрогормональные модуляторы, применяемые «сверху» (дополнительно) к иАПФ:
- Бисопролол 1,25–10 мг/сут.
- Карведилол 6,25–50 мг/сут. на 2 приема.
- Метопролола сукцинат 12,5 – 200 мг/сут. на 2 приема.
4. Антагонисты рецепторов к альдостерону, применяемые вместе с иАПФ и β-АБ у больных с выраженной ХСН (III–IV ФК) и пациентов, перенесших в прошлом ОИМ:
- Верошпирон 25–50 мг/сут.
5. Диуретики — показаны всем больным при клинических симптомах ХСН, связанных с избыточной задержкой натрия и воды в организме:
- Тиазидные диуретики (гидрохлортиазид 12,5–100 мг/сут.)
- Петлевые диуретики (фуросемид 20–40–500 мг, торасемид 1,5–5 мг, буметанид 0,5–5–10 мг, урегит 50–150 мг.)
6. Сердечные гликозиды — в малых дозах. При мерцательной аритмии они остаются средством «первой линии», а при синусовом ритме и ишемической этиологии ХСН применение требует осторожности и контроля:
- Дигоксин 0,125–0,25 мг/сут.
7. Этиловые эфиры полиненасыщенных жирных кислот (эйкозопентанаиковой и доксозогексаноиковой) (омакор) у пациентов с постинфарктным кардиосклерозом, осложненным ХСН.
8. Кораксан — пациентам с ХСН II–III ФК тяжести с синусовой тахикардией (ЧСС > 75 ударов в мин.), в том числе не корригируемой приемом БАБ (SHIFT, 2010).
Дополнительные — это лекарственные средства, эффективность и (или) безопасность которых показана в отдельных крупных исследованиях, но требует уточнения (степень доказанности В):
- статины, рекомендуемые к применению у всех больных с ишемической этиологий ХСН; кроме того, обладающие способностью предотвращать развитие ХСН у больных с разными формами ИБС;
- непрямые антикоагулянты, показанные к использованию у большинства больных ХСН, протекающей на фоне мерцательной аритмии, а также у пациентов с ХСН и синусовым ритмом.
Вспомогательные — это лекарственные средства, применение и влияние на прогноз больных с ХСН которых диктуется клиникой (уровень доказанности С). Этими препаратами не лечат собственно ХСН, их применение диктуется определенными клиническими ситуациями, в качестве вспомогательных:
- периферические вазодилататоры (ПВД) — нитраты, применяемые эпизодически, по необходимости, только при сопутствующей стенокардии;
- блокаторы медленных кальциевых каналов — длительнодействующие дигидропиридины при упорной стенокардии и стойкой АГ, плохо корригируемой легочной гипертензии и выраженной клапанной регургитации;
- антиаритмические средства (кроме β-АБ, входящих в число основных препаратов, в основном III класса) при опасных для жизни желудочковых аритмиях;
- аспирин для вторичной профилактики после перенесенного ИМ;
- негликозидные инотропные стимуляторы — при обострении ХСН, протекающей с низким сердечным выбросом и упорной гипотонией;
- цитопротекторы — применяют для улучшения функционирования кардиомиоцитов при ХСН на почве коронарной болезни сердца.
Новые направления консервативного лечения ХСН:
- Ингибиторы синтеза фактора некроза опухоли (веснаринон, пентоксифиллин).
- Ингибиторы активности фактора некроза опухоли альфа (энтерасепт).
- Иммуномодулирующая терапия (внутримышечное введение аутологичной цельной крови).
- Пересадка стволовых клеток.
Электрофизиологические методы лечения ХСН:
- Имплантация электрокардиостимуляторов.
- Сердечная ресинхронизирующая терапия. Для этого используется схема трехкамерной стимуляции сердца — один электрод в правом предсердии, второй в правом желудочке и третий (через коронарный синус) в левом желудочке. Такая система позволяет установить оптимальную паузу между навязанным сокращением предсердий и желудочков и устранить асинхронию в работе желудочков путем их одновременной стимуляции.
- Имплантация кардиовертера-дефибриллятора.
Хирургические методы лечения ХСН:
- Операции по реваскуляризации миокарда.
- Коррекция митральной регургитации.
- Трансплантация сердца.
- Ограничительная наружная эластичная сетка.
- Имплантация механического искусственного желудочка.