Атеросклероз. Ишемическая болезнь сердца. Стенокардия
Содержание страницы
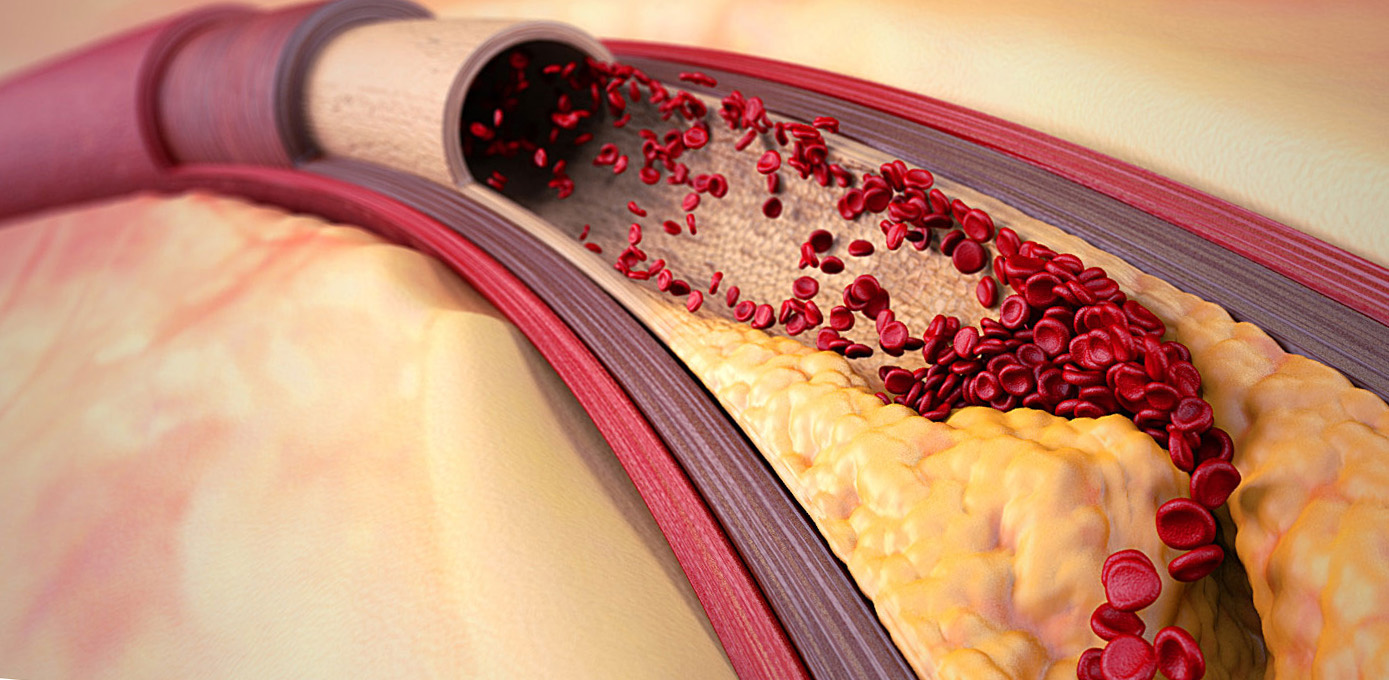
Термин «атеросклероз» впервые был использован Marchand в 1904 г. и произошел от греческого athere — «кашица» и sclerosis — «уплотнение». Однако еще в 1755 г. Галлер обнаружил «жировые отложения» в стенке артерий, которые он назвал атеромами. Атеросклероз — хроническое мультифакторное заболевание, в основе которого лежат сложные нарушения в биохимических, иммунологических и молекулярно-генетических процессах. Это заболевание поражает артерии эластического типа, такие как аорта, подвздошные сосуды, а также крупные и средние артерии мышечного типа (коронарные, сонные, внутримозговые, артерии нижних конечностей). Атеросклероз проявляется уплотнением сосудистой стенки и образованием атеросклеротических бляшек. Характерна вариабельная комбинация изменений внутренней оболочки артерий эластического типа, включающих накопление плазменных липидов, сложных углеводов, фиброзной ткани, компонентов крови, кальцификацию, а также сопутствующие изменения средней оболочки.
Факторы риска атеросклероза
Модифицируемые факторы риска:
Образ жизни:
- высококалорийное питание с повышенным содержанием холестерина;
- курение табака;
- избыточное потребление алкоголя;
- гиподинамия;
- стресс.
Биохимические и физиологические факторы:
- гиперхолестеринемия за счет атерогенных липопротеидов низкой плотности;
- низкий уровень липопротеидов высокой плотности (менее 0,9 ммоль/л), ЛПНП/ЛПВП более 5;
- гипертриглицеридемия;
- артериальная гипертензия;
- избыточная масса тела;
- нарушение толерантности к глюкозе;
- гиперурикемия;
- гипотироз;
- гипоксия;
- интоксикация;
- гиперплазия интимы;
- тромбогенные факторы риска;
- воспалительные факторы риска;
Немодифицируемые факторы риска:
- возраст: 45 лет и старше у мужчин; 55 лет и старше у женщин;
- мужской пол;
- семейная отягощенность по сердечно-сосудистым заболеваниям атеросклеротического генеза.
Патогенез. В атерогенезе выделяют триаду Вирхова — комплекс сложных взаимодействий между сосудистой стенкой, форменными элементами крови и растворенными в ней биологически активными веществами и локальным нарушением кровотока. История научных исследований, направленных на выяснение механизма развития атеросклероза началась более 150 лет назад. В настоящее время доминируют две гипотезы патогенеза атеросклероза: гипотеза «ответ на повреждение» и липидноинфильтрационная гипотеза.
Гипотеза «Ответ на повреждение» (Ross). Нарушение целостности эндотелия является индуктором атеросклеротического процесса. Факторы, которые вызывают повреждение эндотелия: окись углерода, поступающая в кровь при активном и «пассивном» курении; повышение артериального давления; дислипидемия; бактерии и различные вирусы; модифицированные (окисленные, десиалированные) липопротеины. В месте повреждения эндотелия происходит адгезия моноцитов и тромбоцитов, сопровождающаяся миграцией моноцитов в интиму. Прогрессирующее утолщение интимы ведет к развитию гипоксии внутри бляшки и в близлежащих участках сосуда. Гипоксия может быть причиной развития некротических изменений в ядре бляшки и усиленной васкуляризации бляшки из системы ваза-вазорум адвентиции. Эти сосуды в сердцевине бляшки являются источником микрогеморрагий (апоплексии) в ней, что в свою очередь ведет к усилению ее тромбогенной активности. В результате ослабления мышечно-эластического слоя происходит ремоделирование сосудов с дилатацией, причем внутренний диаметр просвета сосуда какое-то время поддерживается «нормальным» до тех пор, пока прогрессирующий рост бляшки не превысит компенсаторные возможности медиального слоя артерии, и не приведет к прогрессирующему сужению ее просвета. Именно на этом этапе бляшки приобретают характер нестабильных и играют основную роль в развитии осложнений.
Липидная теория атеросклероза была выдвинута русским ученым, патоморфологом Н. Н. Аничковым в 1913 г. Согласно этой гипотезе, пусковым моментом в развитии атеросклероза является инфильтрация интимы и субэндотелия липидами и липопротеинами. По мере накопления липидов в сердцевине бляшки, происходит увеличение ее размеров, в результате чего фиброзная покрышка бляшки под действием специфических энзимов (эластаз, металлопротеиназ) истончается и при определенных условиях (повышение артериального давления, значительная физическая нагрузка) разрывается. Разрыв сопровождается активацией каскада коагуляции крови, агрегации тромбоцитов с образованием тромба, блокирующего просвет
сосуда. Клинически этот процесс проявляется, в зависимости от локализации, нестабильной стенокардией, ИМ, инсультом.
С позиций профилактики атеросклероза и его осложнений, желательно, чтобы уровень ОХС в сыворотке крови не превышал 5,0 ммоль/л; ТГ — 1,7 ммоль/л, ХС-ЛНП — 3,0 ммоль/л, а ХС-ЛВП был в пределах 1,0–1,89 ммоль/л.
Внешние признаки атеросклеротического процесса:
- Ксантелазмы век.
- Ксантомы.
- Сравнительно раннее поседение волос и снижение тургора кожи.
Клиническая картина зависит от преимущественной локализации атеросклеротического процесса.
Атеросклероз восходящей части аорты проявляется изолированной систолической артериальной гипертензией.
Атеросклероз брюшного сегмента аорты может осложниться расслаивающей аневризмой, а также тромбэмболическим синдромом.
При локализации атеросклеротического процесса в области бифуркации аорты, подвздошных артерий развивается синдром Лерише.
Облитерирующий атеросклероз сосудов нижних конечностей проявляется синдромом «перемежающей хромоты» вплоть до развития гангрены.
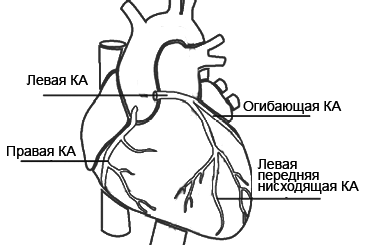
При атеросклерозе коронарных артерий развивается ишемическая болезнь сердца.
Атеросклеротический процесс в мезентериальных артериях приводит к нарушению кровоснабжения кишечника и развитию приступов «брюшной жабы». Может быть клиника кишечной непроходимости, осложненной инфарктам кишечника, перитонитом.
Атеросклероз почечных артерий может быть причиной симптоматической вазоренальной гипертензии.
Инструментальная диагностика атеросклероза
Ультразвуковое исследование артерий. С помощью этого метода определяют толщину комплекса интима-медиа сонных артерии, выявляют атеросклеротические бляшки в сонных артериях и определяют лодыжечный индекс давления.
Определение коронарного кальция и неинвазивная коронарография c помощью мультиспиральной компьютерной томографии. Диагностика коронарного атеросклероза основана на обнаружении кальцинатов в атеросклеротических бляшках и количественной или полуколичественной оценке кальциноза.
КТ-ангиография коронарных артерий. С ее помощью возможна детальная визуализация коронарных артерий и их ветвей.
МР-томография. Этот метод позволяет получать двух- и трехмерные ангиографические изменения сонных, вертребральных и мозговых артерий на большом протяжении, с высоким пространственным разрешением.
Коронарная ангиография — рентгеновский метод изображения коронарных артерий при селективном введении контрастного вещества в устье коронарной артерии. С помощью этого метода можно получить следующую информацию: анатомический тип кровоснабжения, протяженность и диаметр коронарных артерий, степень их сужения, тип атеросклеротической бляшки, наличие пристеночного тромбоза или разрыва бляшки, отложений кальция, спазма артерии в пораженных сегментах.
Лечение атеросклероза
Задача 1. Устранение или ослабление действия модифицируемых факторов риска:
- Рациональное питание.
- Аэробные физические нагрузки.
- Отказ от курения.
- Коррекция АД.
- Гиполипидемияческая терапия.
Диетическая терапия:
- регулярное потребление разнообразных овощей, фруктов (свежие овощи на десерт);
- соотношение между насыщенными, моно и полиненасыщенными жирами должно составлять 1:1:1;
- умеренное потребление молочных продуктов (снятое молоко, сыр с низким содержанием жира и обезжиренный йогурт);
- рыбе и домашней птице (без кожи) отдавать предпочтение перед мясными продуктами;
- из мясных продуктов выбирать тощее мясо, без прослоек жира; употреблять не более 2–3 яиц в неделю (ограничивается употребление желтков, но не белка, который можно не ограничивать);
- алкоголь (лучше красное сухое вино) употреблять с приемом пищи (100–250 мл/день для мужчин, для женщин эти дозы должны быть сокращены на 1/3).
Физическая активность. Всем пациентам с дислипидемией и другими факторами риска рекомендуется повысить физическую активность с учетом их возраста, состояния сердечно-сосудистой системы, опорно-двигательного аппарата, других органов и систем.
Лицам без клинических проявлений ИБС можно рекомендовать доступные для них виды аэробных физических упражнений: ходьбу, езду на велосипеде, плавание, ходьбу на лыжах, бег трусцой. Частота тренировочных занятий должна быть не менее 3-х раз в неделю, продолжительностью 45–50 минут, включая период разминки и «остывания».
Прекращение курения. Врач должен убедить больного прекратить любую форму курения, используя для этого все необходимые аргументы.
Медикаментозное лечение дислипидемий
К липидкоррегирующим медикаментозным средствам относятся ингибиторы ГМГ-КоА-редуктазы (статины), фибраты, никотиновая кислота, секвестранты желчных кислот, омега-3 полиненасыщенные жирные кислоты, антиоксиданты.
Ингибиторы ГМГ-Ко-А-редуктазы (Статины)
Статины являются структурными ингибиторами фермента гидроксиметилглутарил коэнзим-А-редуктазы (ГМГ-КоА), основного фермента, регулирующего биосинтез холестерина в гепатоцитах. В результате снижения внутриклеточного содержания холестерина, печеночная клетка увеличивает количество мембранных рецепторов к ЛНП на своей поверхности. Рецепторы «распознают», связывают и выводят из кровотока атерогенные частицы ЛНП и, таким образом, снижают концентрацию ХС в крови. Наряду с гиполипидемическим действием, статины обладают плейотропными эффектами. В частности, они улучшают функцию эндотелия, снижают уровень С-реактивного протеина — маркера воспалительной реакции в сосудистой стенке, подавляют агрегацию тромбоцитов, ослабляют пролиферативную активность гладкомышечных клеток сосудистой стенки.
- Симвастатин 20–80 мг/сут.
- Аторвастатин 10–80 мг/сут.
- Розувастатин 10–40 мг/сут.
Дериваты фиброевой кислоты (Фибраты). Преимущественно влияют на обмен липопротеиновых частиц, богатых ТГ (ХМ, ЛОНП и ЛПП).
- Клофибрат (мисклерон) 500 мг 4 раза/сут.
- Гемфиброзил (Лопид) 1,5 г/сут.
- Безафибрат (Безалипид) по 200 мг × 2–3 раза/сут.
- Ципрофибрат (Липанор) 100 мг — 1–2 раза в сутки
- Фенофибрат (Липантил) 200 мг/сут.
Новая лекарственная форма фенофибрата, произведенная с применением метода нанотехнологии NanoCrystal — Трайкор 145 мг 1 раз в сутки.
Никотиновая кислота и ее производные
В высоких дозах (3–5 г в день) она обладает гиполипидемическим действием, снижая в равной степени уровни ХС и ТГ. Основным показанием для назначения никотиновой кислоты является гипертриглицеридемия. Ее также назначают при умеренно повышенном уровне ХС-ЛНП и низком уровне ХС-ЛВП.
Секвестранты желчных кислот (ионообменные смолы). В настоящее время их чаще используют как дополнительные средства к терапии статинами у больных с высокой гиперхолестеринемией (ОХС > 7,0–8,0 ммоль/л.
Омега-3-полиненасыщенные жирные кислоты
Одна капсула препарата «Омакор» представляет собой концентрат, в 1 г которого содержится 90 % незаменимых (эссенциальных) омега-3 ПНЖК в
виде этиловых эфиров. Омега-3 ПНЖК снижают содержание ТГ плазмы крови за счет частичного подавления секреции ЛОНП печеночными клетками и усиления катаболизма ХМ в плазме крови. Кроме того, препарат воздействует на гемостаз, вмешиваясь в процесс синтеза тромбоксана А2 и других эйкозаноидов, вызывает модификацию жирнокислотного состава в фосфолипидах клеточных мембран.
Эзетимиб. Ингибирует абсорбцию пищевого и билиарного ХС в ворсинчатом эпителии тонкого кишечника. Доза 5 мг/сут.
Экстракорпоральные методы лечения дислипидемий
Иммуносорбция ЛНП (аферез ЛНП). Во время процедуры плазма протекает поочередно через две иммуносорбционные колонки.
Преципитация ЛНП гепарином. В основе методы лежит свойство гепарина при определенных условиях осаждать липиды и липопротеины, фибриноген, СРБ и ряд других биохимических параметров. Достижение хороших клинических результатов связано не только с удалением ХС-ЛНП, но и фибриногена, высокая концентрация которого рассматривается в качестве независимого ФР развития неблагоприятных исходов у больных с ИБС.
Аферез ЛНП на декстран-сульфат-целлюлозе. В декстран-сульфатном сорбенте декстран-сульфат ковалентно связан с шариками целлюлозы. Метод позволяет удалять из протекающей через сорбент плазмы крови ЛНП, ЛПОНП.
Прямая адсорбция ЛНП из крови (DALI) Этот метод, в отличие от предыдущих, не требует разделения крови на плазму и клеточные элементы; кровь непосредственно протекает через сорбент, который связывает ХС-ЛНП.
Плазмаферез. Метод заключается в разделении крови на клеточные элементы и плазму с помощью либо специального плазмофильтра, либо центрифужным методом.
Задача 2. Предупреждение дестабилизации атеросклеротических бляшек, улучшение реологических свойств крови и антиагрегантных свойств эндотелия:
- Статины.
- Антиагреганты (аспирин, клопидогрель).
- Антикоагулянты.
- Антиоксиданты.
- Цитопротекотры.
- Препараты, корректирующие активность нейгуморальный систем, бета-адреноблокаторы).
Задача 3. Своевременное использование хирургических методов лечения, направленных на устранение окклюзии или стенозирования артерий.
Ишемическая болезнь сердца (ИБС) — острая или хроническая дисфункция миокарда вследствие относительного или абсолютного уменьшения снабжения миокарда кровью (ВОЗ, 1995).
ИБС в течение многих лет является главной причиной смертности населения во многих экономически развитых странах. В настоящее время сердечно-сосудистые заболевания (ССЗ) играют решающую роль в эволюции общей смертности в странах СНГ. Смертность от болезней системы кровообращения в РБ в последние годы составляет более 50 % смертности от всех причин. Из них около половины приходится на смертность от ИБС. Стенокардия является клиническим проявлением атеросклероза коронарных артерий.
Классификация ИБС
1. Внезапная коронарная смерть.
2. Стенокардия:
2.1 Стабильная стенокардия напряжения
2.2 Нестабильная стенокардия:
- 2.2.1 Впервые возникшая.
- 2.2.2 Прогрессирующая.
- 2.2.3 Ранняя постинфарктаная или послеоперационная.
2.3 Спонтанная (вазоспастическая, «вариантная»).
3. Безболевая ишемия миокарда.
4. Микроваскулярная стенокардия (синдром Х).
5. Острый инфаркт миокарда:
- 5.1 С зубцом Q.
- 5.2 Без зубца Q.
6. Постинфарктный кардиосклероз.
7. Нарушения сердечного ритма и проводимости.
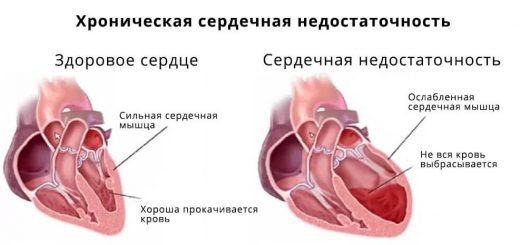
8. Сердечная недостаточность.
9. Новые ишемические синдромы:
- 9.1 «Гибернация» миокарда (синдром спящего миокарда).
- 9.2 «Оглушение» миокарда.
- 9.3 Ишемическое прекондиционирование миокарда.
Стенокардия — это клинический синдром, проявляющийся чувством дискомфорта или болью в грудной клетке сжимающего, давящего характера, которая локализуется чаще всего за грудиной и может иррадиировать в левую руку, шею, нижнюю челюсть, эпигастральную область.
Частота стенокардии резко увеличивается с возрастом: у женщин с 0,1–1 % в возрасте 45–54 лет до 10–15 % в возрасте 65–74 лет и у мужчин с 2–5 % в возрасте 45–54 лет до 10–20 % в возрасте 65–74 лет. В большинстве европейских стран распространенность стенокардии составляет 20–40 тыс. на 1 млн населения.
Основные факторы, провоцирующие боль в груди:
- физическая нагрузка (ФН): быстрая ходьба, подъем в гору или по лестнице, перенос тяжестей;
- повышение артериального давления (АД);
- холод;
- обильный прием пищи;
- эмоциональный стресс.
Обычно боль проходит в покое через 3–5 минут или в течение нескольких секунд или минут после сублингвального приема нитроглицерина. Патоморфологическим субстратом стенокардии практически всегда являются атеросклеротические сужения коронарных артерий. Степень сужения просвета коронарной артерии при развитии клиники стенокардии достигает 50–70 %. Тяжесть стенокардии также зависит от локализации и протяженности стенозов, их количества и числа пораженных артерий. В возникновении стенокардии имеет значение динамический коронарный спазм, нарушение микроциркуляции.
Всем пациентам со стенокардией необходимо проводить клиниколабораторное обследование и специальные кардиологические неинвазивные и инвазивные исследования. Лабораторные исследования позволяют выявить факторы риска ССЗ, установить возможные причины и сопутствующие состояния, провоцирующие ишемию миокарда.
Минимальный перечень лабораторных показателей при первичном обследовании больного с подозрением на ИБС и стенокардию:
определение содержания в крови: гемоглобина, ОХС; ХС ЛВП, ХС ЛНП, ТГ, глюкозы, АСТ, АЛТ, креатинина.
Дополнительные лабораторные показатели, позволяющие оценить патогенез заболевания и его прогноз:
- субфракции холестерина (АпоА, АпоВ), липопротеин (а);
- параметры гемостаза (тромбоциты крови, АЧТВ, время свертываемости, фибриноген и др.);
- высокочувствительный С-реактивный белок;
- при наличии ожирения желательно проведение теста с нагрузкой глюкозой, определение уровня HbA1с.
Основные инструментальные методы диагностики:
- ЭКГ;
- ЭхоКГ;
- нагрузочные стресс-тесты;
- стресс-визуализирующие исследования; коронароангиография;
- сцинтиграфия миокарда;
- однофотонная эмиссионная томография миокарда; компьютерная томография.
ЭКГ. Изменения на ЭКГ в покое могут отсутствовать. Поэтому весьма важно зарегистрировать ЭКГ в момент болевого приступа. Во время ишемии миокарда на ЭКГ фиксируются изменения конечной части желудочкового комплекса — сегмента ST и зубца Т. Острая ишемия
обычно приводит к транзиторному горизонтальному или косонисходящему снижению сегмента ST и уплощению или инверсии зубца Т. Иногда отмечается подъем сегмента ST, что свидетельствует о более тяжелой трансмуральной ишемии миокарда.
Рентгенография ОГК
Показана при наличии сердечной недостаточности, аускультативной картине порока сердца или заболевания легких. Наличие кардиомегалии, застоя крови в легких, увеличения предсердий и кальциноза структур сердца имеет прогностическое значение.
ЭКГ пробы с физической нагрузкой
Во время пробы с ФН пациент выполняет возрастающую нагрузку на тредмиле или велоэргометре, при этом контролируется самочувствие больного, постоянно регистрируются ЧСС и ЭКГ, через регулярные промежутки времени (1–3 мин.) измеряется АД.
Абсолютными противопоказаниями к проведению теста с ФН являются острая стадия ИМ (в течение 2–7 дней от его начала), нестабильная стенокардия, острое нарушение мозгового кровообращения, острый тромбофлебит, тромбоэмболия легочной артерии, ХСН III–IV ФК согласно классификации NYHA, выраженная дыхательная недостаточность, лихорадка.
Результаты пробы с нагрузкой оценивают на основании изменений ЭКГ, уровня переносимой физической нагрузки, степени увеличения частоты сердечных сокращений, АД, скорости восстановления ЧСС после прекращения нагрузки и клинических проявлений.
Показания к прекращению пробы с нагрузкой:
появление симптомов, например, боли в груди, усталости, одышки, боли в ногах, головокружения, головной боли, нарушения координации движений;
сочетание симптомов (например, боли) с выраженными изменениями сегмента ST;
по причинам безопасности больного:
- депрессия сегмента ST более 2 мм;
- подъем сегмента ST на 1 мм;
- аритмия;
- стойкое снижение систолического АД более чем на 10 мм рт. ст.;
- высокая артериальная гипертония (САД более 250 мм рт. ст. или ДАД более 115 мм рт. ст.);
- достижение субмаксимальной (75 % от максимальной возрастной) ЧСС;
- как мера предосторожности по решению врача.
Проба с ФН считается «положительной» в плане диагностики ИБС, если воспроизводятся типичные для пациента боль или стеснение в груди и возникают характерные для ишемии изменения на ЭКГ.
Чреспищеводная предсердная электрическая стимуляция (ЧПЭС)
Для диагностики скрытой коронарной недостаточности возможно выполнение ЧПЭС. В основе этого метода лежит повышение потребности миокарда в кислороде за счет увеличения ЧСС без существенного изменения АД.
Показания к проведению ЧПЭС:
- невозможность выполнения проб с ФН (ВЭМ-тест, тредмил) в связи с наличием сопутствующих заболеваний или противопоказаний к нагрузочным тестам;
- неинформативность пробы с ФН вследствие того, что она не доведена до диагностических критериев по ЭКГ или до субмаксимальной возрастной ЧСС.
Амбулаторное мониторирование ЭКГ
Проведение этого метода целесообразно для выявления признаков ишемии миокарда при повседневной активности, в т. ч., для диагностики безболевой ишемии миокарда. Критерием ишемии миокарда при суточном мониторировании ЭКГ является депрессия сегмента ST более 2 мм при ее длительности не менее 1 минуты. Если общая продолжительность снижения сегмента ST достигает 60 минут, то это можно расценивать как проявление тяжелой коронарной болезни и является одним из показаний к реваскуляризации миокарда.
Основная цель ЭхоКГ в покое — дифференциальная диагностика с болью в сердце, возникающей при других заболеваниях сердца. Кроме того, у пациентов оценивают систолическую и диастолическую функции миокарда левого желудочка, наличие зон гипокинеза, акинеза, дискинеза, гиперкинеза, что косвенно может указывать на ишемию.
Стресс-эхокардиография Главной предпосылкой, лежащей в основе метода, является феномен ишемического каскада, заключающийся в том, что изменению сократимости миокарда предшествуют снижение кровотока, нарушение метаболизма и диастолической функции. Изменения на ЭКГ и приступ стенокардии являются завершающими компонентами каскада. Нагрузки, используемые при проведении методики:
- физические — вертикальная и горизонтальная велоэргометрия, бег на тредмиле, ручная эргометрия и др.;
- электрическая стимуляция сердца — чреспищеводная электростимуляция предсердий;
- фармакологические — с добутамином, дипиридамолом, аденозином, эргоновином, комбинированные пробы.
Эхокардиографию проводят до и после нагрузки. Появление зон нарушения локальной сократимости миокарда после нагрузки говорит в пользу ИБС.
Перспективным методом является тканевая допплер-эхокардиография, позволяющая количественно оценить региональную скорость сокращения миокарда.
Перфузионная сцинтиграфия миокарда с нагрузкой
В основе метода лежит фракционный принцип Sapirstein, согласно которому радионуклид в процессе первой циркуляции распределяется в миокарде в количествах, пропорциональных коронарной фракции сердечного выброса, и отражает региональное распределение перфузии. Для перфузионной сцинтиграфии миокарда чаще всего используют таллий-201 и технеций-99-m.
Варианты перфузионной сцинтиграфии миокарда:
- двухмерная перфузионная сцинтиграфия миокарда;
- однофотонная эмиссионная компьютерная томография миокарда
Мультиспиральная компьютерная томография (МСКТ) сердца и коронарных сосудов. Коронарная ангиография. Функциональные классы тяжести стабильной стенокардии напряжения согласно классификации Канадской ассоциации кардиологов (Campeau L., 1976)
ФК I.«Обычная повседневная физическая активность» (ходьба или подъем по лестнице) не вызывает стенокардии. Боли возникают только при выполнении очень интенсивной, или очень быстрой, или продолжительной ФН.
ФК II. «Небольшое ограничение обычной физической активности», что означает возникновение стенокардии при быстрой ходьбе или подъеме по лестнице, после еды или на холоде, или в ветреную погоду, или при эмоциональном напряжении, или в первые несколько часов после пробуждения; во время ходьбы на расстояние больше 200 м (двух кварталов) по ровной местности или во время подъема по лестнице более чем на один пролет в обычном темпе при нормальных условиях.
ФК III. «Значительное ограничение обычной физической активности» — стенокардия возникает в результате спокойной ходьбы на расстояние от одного до двух кварталов (100–200 м) по ровной местности или при подъеме по лестнице на один пролет в обычном темпе при нормальных условиях.
ФК IV. «Невозможность выполнения какой-либо физической нагрузки без возникновения неприятных ощущений», или стенокардия может возникнуть в покое.
Вазоспастическая (вариантная) стенокардия
Механизм этих приступов связан с эпизодами локального спазма коронарных артерий при отсутствии явных атеросклеротических поражений; этот болевой синдром называют вариантной стенокардией, или стенокардией Принцметала. Причинами вазоспазма могут быть курение, нарушение состава электролитов (калий, магний), холод, аутоиммунные заболевания. Прогноз вазоспастической стенокардии зависит от распространенности коронарной болезни сердца. Смерть и ИМ нечасто развиваются у больных, у которых отсутствуют ангиографические признаки стенозирующего коронарного атеросклероза. Коронарная смертность у таких пациентов составляет около 0,5 % в год, однако при сочетании спазма со стенозом прогноз хуже.
Критерии клинической и ЭКГ диагностики вазоспастической стенокардии:
- ангинозные приступы сопровождаются преходящим подъемом (а не снижением) сегмента ST на ЭКГ;
- ангинозные приступы иногда могут появиться на фоне выполнения ФН, которая в другое время обычно хорошо переносится, так называемый, вариабельный порог возникновения стенокардии. Эти приступы развиваются после ФН, выполняемой в утренние часы, но не в дневное и вечернее время;
- ангинозные приступы можно предупредить и купировать антагонистами кальция и нитратами;
- β — блокаторы могут вызвать проишемическое действие.
Для подтверждения наличия вазоспазма используют провокационные пробы: холодовая и эрготаминовая пробы.
Лечение стенокардии преследует две основные цели.
Первая — улучшить прогноз и предупредить возникновение ИМ и внезапной смерти, и, соответственно, увеличить продолжительность жизни. Достижение этой цели предполагает снижение частоты острого тромбоза и коррекцию дисфункции желудочков.
Вторая — уменьшить частоту и снизить интенсивность приступов стенокардии и, таким образом, улучшить качество жизни пациента. Приоритет принадлежит терапии, направленной на снижение риска осложнений и смерти.
Общие подходы
Больного следует информировать о природе стенокардии, механизмах ее развития, значении этого заболевания в прогнозе жизни и рекомендуемых методах лечения и профилактики. Пациентам целесообразно избегать нагрузок, вызывающих стенокардию, и принимать нитроглицерин под язык для ее купирования. Рекомендуется профилактический прием нитратов перед нагрузкой, которая обычно приводит к развитию стенокардии. Если стенокардия сохраняется в покое в течение более 15–20 мин. и (или) не купируется нитроглицерином, следует обратиться к врачу.
Необходимо уделять особое внимание факторам, которые могли способствовать развитию атеросклероза или влиять на прогноз. У пациентов с ИБС уровень АД необходимо снижать до целевого значения 130/85 мм рт. ст. У пациентов с сахарным диабетом и (или) заболеванием почек целевой уровень АД должен составлять менее 130/85 мм рт ст.
Фармакологическое лечение стабильной стенокардии
Лекарственные препараты, улучшающие прогноз у больных стенокардией
- Аспирин 75 мг/сут. у всех больных при отсутствии противопоказаний (активное желудочно-кишечное кровотечение, аллергия на аспирин или его непереносимость).
- Клопидогрель 75 мг/сут. как альтернатива при наличии противопоказаниях к аспирину.
- Статины всем пациентам с коронарной болезнью сердца в высоких дозах.
- Ингибиторы АПФ при наличии перенесенного инфаркта миокарда, дисфункции левого желудочка, артериальной гипертензии, сахарного диабета. Периндоприл в дозе более 10 мг/сут. и рамиприл 5–10 мг/сут. могут использоваться без наличия вышеназванных сопутствующих состояний.
- β — блокаторы всем пациентам после перенесенного инфаркта миокарда.
Медикаментозная терапия, направленная на профилактику и купирование симптомов стенокардии
- β-адреноблокаторы.
- Никорандил (активатор калиевых каналов) 10–20 мг. Предпочтение следует отдавать все же кардиоселективным ББ, так как для них существует меньше противопоказаний и их приѐм обычно больные лучше переносят.
- Антагонисты кальция. Антиангинальным действием обладают обе подгруппы — дигидропиридины (в первую очередь, нифедипин и амлодипин) и недигидропиридины (верапамил и дилтиазем). В свойствах дигидропиридинов преобладает периферическая вазодилатация, в действиях недигидропиридинов — отрицательный хроно- и инотропный эффекты. Недигидропиридиновые АК используют вместо ББ в тех случаях, когда последние противопоказаны (обструктивные заболевания легких, выраженный атеросклероз периферических артерий нижних конечностей). Все АК назначаются только в виде препаратов второго поколения — лекарственных форм пролонгированного действия, применяемых один раз в день.
- Нитраты. В настоящее время применяют три препарата этой группы — нитроглицерин, изосорбида динитрат и изосорбида-5-мононитрат. Принципиальных различий в их фармакологическом действии нет. Более важна классификация нитратов на лекарственные формы короткого действия (до 1 ч), умеренного пролонгированного действия (до 6 ч) и значительного пролонгированного действия (от 6 до 16 ч, иногда до 24 ч). Нитраты могут вызывать эффект толерантности, поэтому их назначают только прерывисто, таким образом, чтобы обеспечить в течение суток период, свободный от действия препарата (это период должен составлять не менее 6–8 ч, его, как правило, создают в ночное время, когда в действии нитратов нет необходимости). Прерывистый прием нитратов обеспечивают назначением лекарственных форм значительно пролонгированного действия 1 раз в день утром или лекарственных форм умеренно пролонгированного действия 2 раза в день, не назначая их на ночь.
- Венозные вазодилататоры. Молсидомин (сиднофарм, корватон). При стенокардии напряжения I ФК нитраты назначают только прерывисто, в лекарственных формах короткого действия, обеспечивающих короткий и выраженный эффект — буккальные формы, пластинки, аэрозоли нитроглицерина и изосорбида динитрата. Такие формы следует применять за 5– 10 мин до предполагаемой ФН, вызывающей обычно приступ стенокардии. При стенокардии напряжения II ФК нитраты также назначают прерывисто, перед предполагаемыми ФН. Наряду с формами короткого эффекта можно использовать формы умеренно пролонгированного действия. При стенокардии III ФК нитраты принимают постоянно в течение дня — асимметричный прием с безнитратным периодом в 5–6 часов. Для этого используют современные 5-мононитраты пролонгированного действия. При стенокардии IV ФК, когда приступы стенокардии могут возникать и в ночное время, нитраты следует назначать так, чтобы обеспечить их круглосуточный эффект и, как правило, в комбинации с другими антиангинальными препаратами, в первую очередь ББ.
- Ингибитор If каналов синусового узла. Ивабрадин (7,5–15мг/сут.). Показан при наличии противопоказаний к бета-блокаторам, однако показал хороший эффект и при сочетанном применении с бета-адреноблокаторами.
- Метаболическая терапия:
- Предуктал MR (триметазидин пролонгированный) 35 мг 2 раза/день.
- Милдронат 0,25 2 раза/день.
Хирургические методы лечения ИБС:
- Транслюминальная балонная ангиопластика с постановкой стента.
- Аорто-коронарное шунтирование.
- Маммаро-коронарное шунтирование.
- Трансмиокардиальная лазерная реваскуляризация миокарда.
- Эндарэктомия из венечных артерий.
- Периаортальная нейрэктомия.
- Трансплантация сердца.