Острая и хроническая боль
У пациентов с хронической болью в отличие от больных с острой болью развиваются специфические психологические проблемы, связанные с неутихающей болью. В свою очередь они могут провоцировать прогрессирование болевого синдрома и сводить на нет все усилия по восстановлению трудоспособности пациента. Зачастую врачи недооценивают значение психологических и социальных факторов в развитии хронической боли и не уделяют им должного внимания при планировании лечения.
Концепция Гэтчела предполагает три стадии перехода острой боли в хроническую. Первая стадия связана с такими эмоциональными реакциями, как страх, тревога, беспокойство и др. Они являются результатом восприятия боли в процессе острой фазы. Боль или повреждение обычно ассоциируется с вредом, следовательно, это естественная эмоциональная реакция на потенциальную угрозу организму. Если боль продолжает сохраняться по истечении соответствующего периода времени (2–4 месяца), это ведет к переходу во вторую стадию. Эта стадия связана с широким диапазоном таких поведенческих и психологических реакций, как усвоенная беспомощность – депрессия, стресс – раздражительность и соматизация. Все это обусловлено страданиями в результате ставшей уже хронической боли. Предполагается, что эти проблемы зависят прежде всего от преморбидных или существовавших ранее личностных/психологических характеристик индивидуума, а также от существующих социоэкономических условий и окружающей среды. Следовательно, у человека, который до заболевания и так страдал депрессией и столкнулся с серьезными экономическими проблемами из-за потери работы в связи с хронической болью и нетрудоспособностью, на этой стадии депрессивная симптоматика значительно возрастет. Аналогично у человека с ипохондрическими характеристиками на преморбидном этапе, который получает дополнительный «выигрыш», оставаясь нетрудоспособным, с большей вероятностью возникнут соматизация и усугубление симптоматики.
Данная модель не предполагает существования изначально предрасположенной к боли личности. Допускается, что существует некая неспецифическая взаимосвязь между личностными особенностями или психологическими проблемами и болью. Эта концепция соответствует результатам многих исследований, в которых не обнаружено какого-либо устойчивого синдрома «болевой личности». Было проведено исследование, в котором вопрос взаимосвязи боли и личностных расстройств рассматривался с целью выявления первичного звена. Polatin et al., в соавторстве с которыми была написана работа, изучили состояние 200 пациентов с хронической болью в пояснице (нетрудоспособность в связи с болью у них составляла в среднем более года) на предмет существующих в настоящее время и на протяжении жизни психиатрических синдромов.
Чтобы поставить диагноз, было применено структурированное психиатрическое интервью (DSМ-Ш-R; Американская психиатрическая ассоциация, 1987). Результаты показали, что даже при исключении дискуссионной категории соматоформных болевых расстройств 77% пациентов отвечают диагностическим критериям психиатрических синдромов на протяжении жизни, а 59% больных в настоящее время демонстрируют симптомы как минимум одного психиатрического заболевания. Для сравнения: частота психических расстройств на протяжении жизни и в настоящее время среди населения в целом составляет 29–38% и 15% соответственно. По данным Polatin et al., самыми распространенными диагнозами в анамнезе у пациентов с хронической болью были следующие: «большая депрессия», зависимость (чаще всего наркомания) и тревожные расстройства. Кроме того, 51% больных соответствовал критериям как минимум одного типа расстройства личности.
Таким образом, все показатели тех или иных преморбидных отклонений в психической сфере у пациентов с хронической болью оказались значительно выше, чем среди населения в целом. В популяции пациентов с хронической болью психопатологические синдромы встречались удивительно часто. Эта группа больных имеет больший риск суицида. Однако важно и то, что у 54% пациентов с более благоприятным психиатрическим анамнезом в прошлом выявлялась депрессия, 94% злоупотребляли приемом веществ, ведущих к зависимости, еще до начала боли (как правило, токсикомания), и у 95% лиц имели место тревожные расстройства. Эти результаты показали также, что некоторые психопатологические синдромы предшествуют хронической боли в пояснице (употребление токсических веществ и тревожные расстройства), между тем как другие (в частности, «большая депрессия») могут развиваться как до, так и после возникновения боли в пояснице.
Таким образом, концептуальная модель Гэтчела предполагает, что некоторые пациенты имеют определенные преморбидные личностные/психологические характеристики, которые отличают их от других и которые могут усугубляться стрессом, связанным с попыткой адаптации к хронической боли. Если наслоение поведенческих проблем продолжается, это приводит к переходу в третью стадию, которую можно рассматривать как окончательное принятие пациентом роли больного, когда указанные психологические нарушения фиксируются в поведении и пациент начинает тяготеть к уменьшению или освобождению от своих обычных обязанностей и социальных обязательств. Последнее обстоятельство может стать мощным стимулом для того, чтобы не стремиться к выздоровлению. В данной фазе консолидируется физическая и психологическая нетрудоспособность, которая превращается в патологическое болевое поведение. Более того, если имеет место материальная компенсация, она может стать подлинным препятствием к выздоровлению, поскольку компенсация является важнейшим фактором сохранения нетрудоспособности.
Кроме того, обсуждаемая концепция предполагает также, что данные три стадии соответствуют так называемому физическому синдрому дезадаптации. Синдром дезадаптации включает значительное снижение физических возможностей (силы, гибкости, выносливости и подвижности) в связи с бездействием, гипокинезией и детренированностью. Обычно существует двусторонняя взаимосвязь между физической детренированностью и вышеупомянутыми стадиями. Например, исследования ясно показали, что физическая детренированность может действовать по механизму обратной связи, оказывая негативное влияние на эмоциональное состояние и самооценку. И наоборот, негативные эмоциональные реакции (депрессия и др.) могут оказывать влияние на функционирование, например, путем снижения мотивации к работе или к развлечениям, и таким образом приводят к дальнейшей детренированности. В результате проведенных исследований была зафиксирована более высокая распространенность психопатологических синдромов – как преморбидных, так и актуальных у пациентов с хронической болью по сравнению с больными с острой болью, и снижение их частоты в случае успешного лечения хронической боли. Кроме того, было обнаружено, что психосоциальные факторы имеют большее значение, чем соматические, для прогноза возникновения хронической боли и нетрудоспособности.
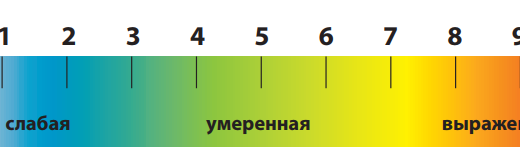
Результаты исследования Гэтчела и его коллег четко продемонстрировали также роль психологического фактора нетрудоспособности в связи с хронической болью в нижней части спины. Выявлено, что нетрудоспособность в связи с хронической болью – это нечто большее, чем просто отражение некоей соматической симптоматики; это сложный психосоциоэкономический феномен. Некоторые исследователи отмечали, что лишь в небольшой степени нетрудоспособность пациентов с жалобами на хроническую боль в спине можно связать с морфологическими повреждениями в этой области. Действительно, при объективных исследованиях, например, при рентгенографии, редко обнаруживаются надежные признаки, которыми бы объяснялась боль в пояснице. Даже компьютерная томография (КТ) и МРТ далеко не всегда позволяют получить надежное клинико-морфологическое обоснование боли. В большинстве случаев боль в пояснице выражена умеренно, и ее конкретная причина объективными методами не определяется, поэтому состояние классифицируется как «неспецифическая боль в спине». По данным Bogduk (2006), существующие методы исследования не выявляют причину боли в области поясницы примерно в 80% случаев. Корреляция между сужением дискового пространства, подтвержденным рентгенографически, и уровнем разрыва межпозвонкового диска при доказанной грыже диска составляет менее 50%. Более того, даже в том случае, когда МРТ выявляет повреждения, распространенность таких повреждений в бессимптомной популяции ставит под сомнение значение этих нарушений у данных пациентов.
В большинстве случаев дегенеративные изменения в позвоночнике отражают не более чем нормальные возрастные изменения. Все это свидетельствует о том, что психологические (эмоциональные) нарушения вносят значительный вклад в патогенез и клинические проявления хронической боли в поясничной области. Но это отнюдь не означает, что данная боль является симулятивной. Хорошо известно, что психологические факторы могут взаимодействовать с физическими, биомеханическими факторами, способствуя формированию нетрудоспособности по механизму порочного круга, и что феномен боли – это всегда многоуровневый психофизиологический процесс.
По мнению авторов концепции, терапию болевых синдромов целесообразно разделить на три этапа: первичный, вторичный и третичный, поскольку необходимая психологическая поддержка будет существенно отличаться на каждом из этих этапов.
Первичное лечение в основном проводится в отношении острой боли ограниченной степени выраженности и часто заключается в «пассивных методиках» (лечение проводится с целью облегчения боли в ранний период заживления после полученной травмы). Сюда относятся вытяжение, использование тепла, льда и различных манипуляций. Инструкции и просвещение, а также внушение того, что острая боль скоро пройдет, – это все, что необходимо на данном этапе. Вторичное лечение – это восстановительное лечение, предназначенное для тех, кто не способен вернуться к работе, поскольку нормальный процесс выздоровления еще не завершен. Оно проводится в процессе перехода от неотложного (первичного) лечения к возврату к работе и предназначено для облегчения этого перехода (для профилактики стойкой утраты трудоспособности).
Вторичное лечение необходимо для предупреждения прогрессирования детренированности и развития психологических барьеров для возврата к работе. К этой категории относятся такие подходы, как «закрепление навыков» и «условия труда», их используют в конце периода заживления поврежденных мягких тканей. Для тех пациентов, у которых затягивается выздоровление, на этом этапе может потребоваться более активное психологическое вмешательство. Наконец, третичное лечение – высококвалифицированная медицинская помощь, которая заключается в многопрофильном индивидуализированном интенсивном лечении, предназначенном для тех, у кого уже есть некоторые изменения, характерные для стойкой нетрудоспособности. В целом отличие от вторичной помощи заключается в медицинских назначениях, интенсивности помощи, тяжести травмы, в применении психологической и клинической помощи, а также в специфике соматической и психологической оценки.
В плане первичной и вторичной медицинской помощи клиницисту важно учитывать многие психологические факторы, вносящие вклад в эпизод острой боли, которая затем становится подострой и хронической. Эти психологические факторы могут создать мощный барьер для выздоровления, если с ними не разобраться в нужный момент. К этим барьерам относятся рассмотренные ранее психологические особенности, а также юридические, социальные и трудовые вопросы, которые могут серьезно влиять на полную реабилитацию пациента и его возврат к полноценной жизни. Важно, чтобы все, кто участвует в лечении этих больных, понимали их психологические проблемы. Это позволит персоналу не только лучше контактировать с пациентами и оказывать им помощь, но и более эффективно решать проблемы, когда восстановление происходит не так быстро, как ожидалось. Иногда реальное стечение обстоятельств может использоваться в качестве «дымовой завесы» или оправдания недостаточной активности либо несоблюдения назначенного лечения. На самом деле отсутствие прогресса в лечении является физическим выражением присутствия психологических барьеров для восстановления. Эти барьеры следует эффективно оценить и не допустить, чтобы они помешали лечению.
В обзоре эпидемиологических исследований Гэтчел и Эпкер (1999) описали ряд факторов риска или барьеров для восстановления, которые с большой вероятностью влияют на переход эпизода острой боли в стойкую нетрудоспособность. Анализ этих факторов способен помочь клиницистам принять во внимание существование этих препятствий и предусмотреть их при разработке лечения. Переход от острой боли к подострой стадии происходит примерно через 3 месяца – это точка, когда психопатология может начать выступать как потенциально значимый фактор, препятствующий выздоровлению. Конечно, следует указать пациенту, что психологические и эмоциональные факторы всегда вовлечены в болевой синдром, причем это следует сделать так, чтобы не оттолкнуть больного, не навести его на мысль, что врач считает, что боль «придумана» и «существует в его голове». Пациентам следует попытаться объяснить взаимосвязь между физическими, повреждающими и психологическими факторами.
Физические изменения, связанные с травмой и ее последействием (например, прекращением привычных занятий, таких как работа и досуг), могут привести к эмоциональным изменениям. Подобные эмоциональные изменения, обусловленные вынужденным сокращением повседневной активности, вызывают значительный эмоциональный дистресс, например, усиление страха, появление депрессии и раздражительности. Этот эмоциональный дистресс в свою очередь ведет к усилению психофизиологического напряжения и стрессу. Стресс и напряжение также могут значительно повлиять на болевой порог и усиление боли, что в конечном счете выражается в снижении физических функций и психологических изменениях. Данный цикл способен раскручиваться и в обратном направлении. В таком случае психологические изменения влияют на болевой порог и усиление боли, приводя к усилению психофизиологического напряжения и стресса, затем – к дополнительному эмоциональному дистрессу и изменениям, а это ведет к прекращению привычной деятельности (например, при депрессии снижается интерес к работе или социальной жизни). Как только цикл завершен, он может начаться с любой новой точки взаимосвязанного процесса и запустить весь этот порочный круг. Если данный процесс объяснить в доступной форме, пациент станет более восприимчивым к роли факторов психосоциального стресса (которые не являются причиной) в процессе возникновения боли и нетрудоспособности.
Таким образом, при переходе острой боли в хроническую психологические особенности начинают играть доминирующую роль в поддержании болевого поведения (предшествующий болевой опыт, особенности личности пациента, психопатологические синдромы, рентные установки). Согласно представленной концептуальной модели при переходе острой боли в хроническую уже существующие до возникновения хронической боли преморбидные характеристики личности, в том числе неявные, под воздействием стресса акцентируются, что в конечном итоге может проявляться в виде очерченных психопатологических синдромов, таких как депрессивное, соматоформное, тревожное и аддиктивное расстройства. Эти расстройства формируют характерное синдромальное окружение, на фоне которого проявляется хроническая боль и которое должно быть адекватно распознано врачом. По этой причине выявление и лечение психопатологических проявлений у пациентов с хронической болью должны быть одними из главных компонентов программы терапии. Одни анальгетики не могут справиться с этой задачей. Хотя парацетамол и НПВП могут давать кратковременный эффект, длящийся дни или недели, до сих пор нет доказательных исследований их эффективности при хронической боли. То же можно сказать в отношении миорелаксантов и антиконвульсантов. Более обоснованным является применение антидепрессантов.
На всех стадиях хронической боли необходимо решать вопрос с психопатологией, которая может препятствовать процессу реабилитации. Высокая распространенность эмоционального дистресса и психопатологии является одним из важных факторов, традиционно делающим лечение хронической боли столь проблематичным. Специалисты, занимающиеся хронической болью, должны осознавать этот факт и быть готовыми к привлечению психотерапевтов, которые помогли бы им стабилизировать состояние этих пациентов. Именно из-за наличия психопатологии многопрофильные программы реабилитации занимают столько времени и требуют привлечения различных высококвалифицированных специалистов. Программы по лечению хронической боли, которые не предусматривают воздействия на психическое здоровье, неэффективны.